经电子气管镜冷冻肺活检在肺外周结节诊断中的价值
2021-09-24张群成李向南徐志伟孙冠男杨会珍程东军张晓菊
张群成 李向南 徐志伟 孙冠男 杨会珍 程东军 张晓菊
目前,有多种技术可以诊断肺外周结节,不同技术诊断阳性率差异较大[1-3]。冷冻肺活检技术是一种新型取材方式,目前主要用于间质性疾病的取材[4]。Imabayashi等[5]研究证实,冷冻肺活检技术应用于肺结节诊断阳性率较高。本研究在导航引导联合径向超声确定病变后,采用常规活检钳或冷冻肺活检两种不同的取材方式,比较两种取材方式的诊断阳性率及并发症发生情况,评价冷冻肺活检的诊断效率及安全性。
对象和方法
一、研究对象
选择2019年1月至2021年1月于河南省人民医院呼吸与危重症医学科经胸部CT检查证实为肺结节(结节直径8~30 mm),行电子气管镜检查(年龄>18岁)的患者,共计97例。排除电子气管镜检查禁忌证,常规支气管镜镜下能看到病变,以及无法提供知情同意书的患者。本研究经河南省人民医院伦理审查委员会批准(医研伦审2019第126号),所有患者均签署检查知情同意书。
二、研究方法
1.一般资料:符合入组标准的患者采用随机数字表法分为常规活检钳组(TBLB组;50例)和冷冻肺活检组(TBCB组;47例)。97例患者均完成了全麻喉罩下电子气管镜检查,其中男性52例,女性45例,年龄28~78岁。两组患者各基线特征差异均无统计学意义(P值均>0.05)。见表1。

表1 基线时期各临床特征在两组患者中的分布情况
2.器械和操作方法:TBCB组所有患者在全麻喉罩下预置封堵球囊或在全麻及硬镜鞘管下完成电子气管镜检查,TBLB组所有患者均在全麻喉罩下行电子气管镜检查。所有患者完善胸部CT(层厚≤1.25 mm)检查。使用的设备有:内镜操作系统(日本Olympus公司EU-M2000系统)、电子气管镜(Olympus公司P290型)、超声小探头(外径1.7 mm,频率 20 MHz)、冷冻设备(erbe 冷针;直径1.9 mm)。操作流程:(1)TBCB组(图1~6):lungPro导航规划路径,应用径向超声确定结节与支气管之间的关系,经全麻喉罩下行冷冻肺活检前,预置封堵球囊或经硬镜鞘管下完成操作。患者冷冻取材2块,术中如出血量较大,停止取材。(2)TBLB组:lungPro导航规划路径,应用径向超声确定结节与支气管之间的关系,然后应用活检钳钳取,患者取材5块,术中如出血量较大,停止取材。

图1~6 lungPro导航联合径向超声引导肺结节冷冻活检过程。图1为患者胸部CT肺窗图片,显示右肺下叶可见一实性结节;图2为导航正在引导超声小探头到达病变位置;图3为超声小探头探及均匀回声,与所在支气管毗邻;图4为冷冻肺活检过程;图5为冷冻活检组织,2块组织平均大小约6 mm
3.组织标本的固定:组织标本送我院病理科进行检查。由2位经验丰富的高年资医师进行病理诊断,所有诊断为肺结节的患者均行免疫组化及基因检测,不能明确诊断的良性病变加做特殊染色。
4.观察指标:比较两种操作方法对肺结节的诊断阳性率、组织满意率、影响因素、操作时间及并发症。组织满意是指能够满足病理学检查,包括免疫组化、基因检测及特殊染色。
三、统计学处理

结 果
所有患者均完成全麻下电子气管镜检查,TBLB组与TBCB组两种取材方式诊断情况见表2。
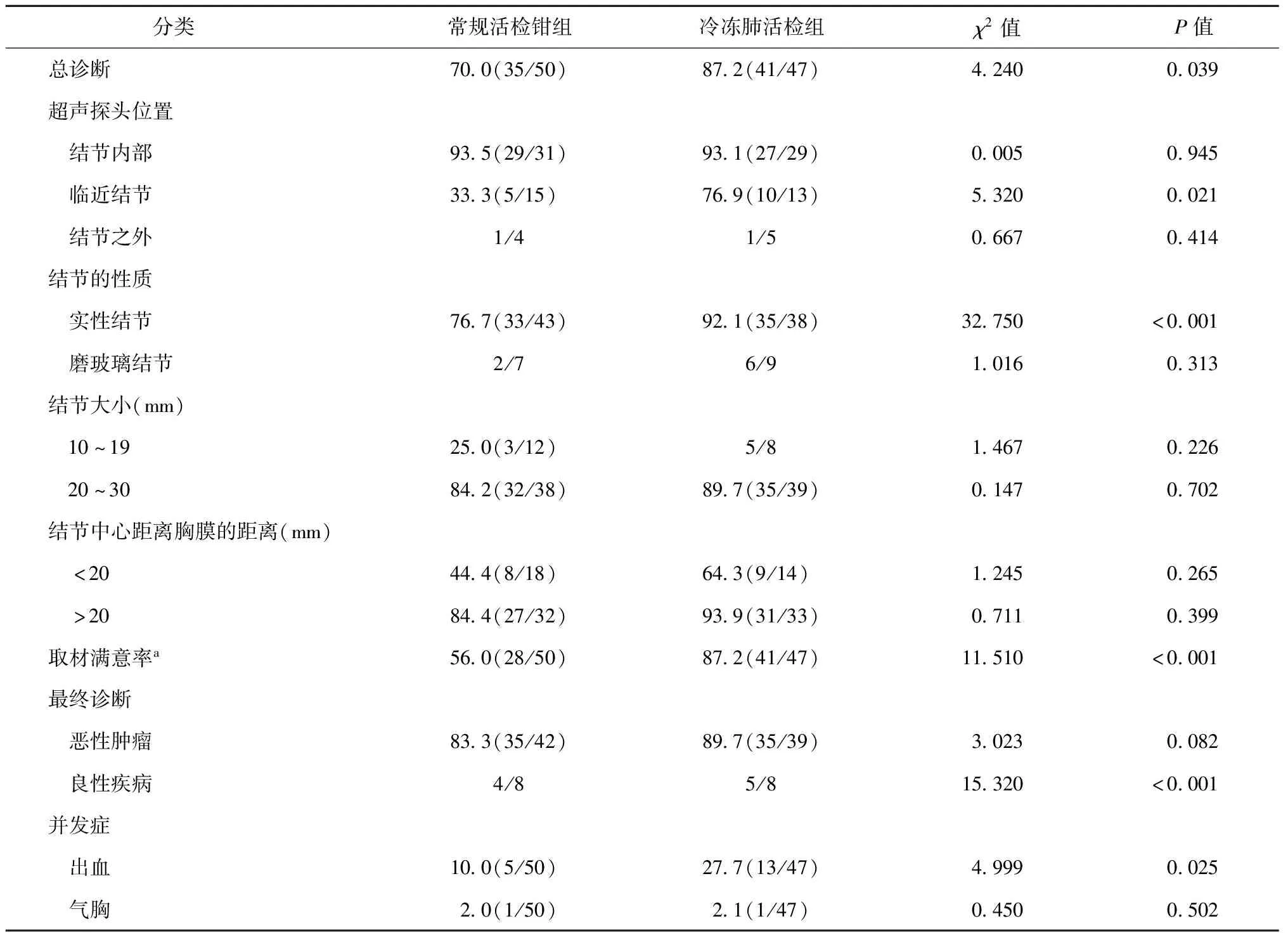
表2 两种诊断方法对不同亚组诊断率的比较
TBCB组诊断阳性率(87.2%)高于TBLB组(70.0%),差异有统计学意义(P<0.05)。两组患者支气管超声探头位于结节内部者诊断阳性率分别为93.5%和93.1%,差异无统计学意义(P>0.05),TBCB组支气管超声探头临近结节者诊断阳性率高于TBLB组,分别为76.9%和33.3%,差异有统计学意义(P<0.05)。
TBCB组平均操作时间为(32.5±11.2)min,TBLB组平均操作时间为(34.2±10.3)min,两组平均操作时间差异无统计学意义(t=0.938,P=0.351)。TBCB组取材满意率(87.2%)高于TBLB组(56.0%),差异有统计学意义(P<0.05)。
所有入组患者均可耐受电子气管镜检查,无胸痛、严重气喘等不良反应,无严重不良事件发生,TBCB组有13例患者出现少至中等量出血,5例患者给予封堵球囊后出血停止,8例患者在硬镜鞘管下局部给予吸引及应用止血药物后出血停止,TBLB组有5例患者出现少至中等量出血,给予止血药物及冰盐水冷敷后全部止血,没有大量出血事件发生,TBCB组出血并发症发生率高于TBLB组,差异有统计学意义(P<0.05)。TBCB组与TBLB组各有1例患者出现气胸,给予闭式引流,3 d后气胸愈合。
讨 论
电子气管镜下多种技术联合诊断肺外周结节可提高诊断阳性率,包括经支气管镜针吸活检术(transbronchial needle aspiration,TBNA)、细支气管镜、超细支气管镜,以及应用径向超声引导鞘管活检(endobronchial ultrasound transbronchial biopsy with guide-sheath,EBUS-GS)联合或者不联合导航[1, 6-8]。
尽管EBUS-GS应用于肺外周结节的诊断是有争议的[9],但是EBUS-GS鞘管能作为活检通道的延续进一步定位,能够保证在患者同一个部位进行反复活检,提高诊断的阳性率,尤其是远端的细支气管部位[10]。由于鞘管直径的问题,应用的活检钳仅能应用较小的型号,可能会导致取材的样本小,且不能满足病理检查的需求[11],Ali等[12]回顾性分析显示,用鞘管与单独应用标准活检钳比较,两者对肺外周结节诊断的阳性率差异无统计学意义。
冷冻肺活检因其取材较大,取材满意度高,多用于间质性肺疾病的诊断[4, 13],也有研究应用于肺外周结节[14]。Imabayashi等[5]研究证实,冷冻肺活检应用于肺外周结节具有较高的诊断阳性率及较少的并发症,但其研究为单中心回顾性研究。本研究采用随机、双盲对照研究,比较冷冻肺活检与标准活检钳的诊断阳性率、标本大小及病理学检测情况,结果显示,冷冻肺活检较标准活检钳具有较好的优势。在并发症方面,除冷冻肺活检出血的风险较标准活检钳大以外,未出现严重胸痛、胸闷等并发症。因此,建议冷冻肺活检在硬镜鞘管下或全麻喉罩或插管下预置球囊进行操作,可预防冷冻后大出血的发生[15]。本研究中冷冻肺活检未出现不可控制的大出血,也可能与样本量小有关,还需要更多的样本评估安全性。
高分辨率CT检查分析结节和毗邻气道的相互关系对诊断阳性率的影响十分重要,对于气道不通的结节,可采用多种方法提高诊断阳性率,比如应用肺外周TBNA[8],但对于较小的结节,阳性率提高甚微,甚至不能提高诊断阳性率。也有研究采用经支气管镜肺实质隧道活检术(bronchoscopic transparenchymal nodule access,BTPNA)的方法提高与气道不相通结节的诊断阳性率,但样本量小,操作难度大,花费大[16],需要多中心临床研究进一步证实。本研究对于电子支气管超声探头位于结节内部的患者,选择标准活检钳与冷冻肺活检进行电子气管镜检查,诊断阳性率差异无统计学意义,本研究中纳入的患者中,电子支气管超声探头临近结节的患者,常规活检钳诊断阳性率仅为33.3%,而冷冻肺活检的诊断阳性率高达76.9%,两者差异有统计学意义。由此可见,针对电子支气管临近结节者采用经电子支气管镜冷冻肺活检可以作为一种策略,但本研究纳入的与支气管临近结节的患者例数较少,需要多中心研究进一步证实。
在本研究为单中心临床经验,由于冷冻肺活检操作有一定难度,对硬件设施有一定要求,且得到同质化的阳性率需要经过较长时间的培训,因此需要更多的前瞻性随机对照研究数据验证冷冻肺活检在肺结节中的诊断价值。本研究中冷冻探头直径为1.9 mm,探针尖端较硬,尽管依据文献[5]调整了冷冻探针的弯曲度,能够到达病变的部位,但仍有1例患者因部位特殊不能到达病变部位,需要更细的冷冻探头进行操作。此外,本研究中部分良性结节没有得到最终的诊断,因此诊断阳性率可能存在误差。
综上所述,冷冻肺活检能够提高肺外周结节诊断的阳性率,对支气管临近结节的患者较活检钳钳取有明显的优势,冷冻肺活检最常引起的并发症为出血,预置球囊或者硬镜下操作可提高安全性。
