超声引导下骶管麻醉在小儿下腹部手术中的应用
2021-09-22李爱荣
李爱荣
单县中心医院麻醉科,山东菏泽 274300
下腹部手术包括直肠、会阴、肛门等,骶管麻醉为此类手术的主要麻醉方式,通过脊神经根阻滞而实现麻醉效果,具有操作简单、损伤小、麻醉效果确切等特点。但对小儿下腹部手术麻醉中,受小儿体脂较多、解剖变异等因素影响,易出现麻醉穿刺失败、穿刺时间延长等情况,不仅增加患儿恐惧情绪,同时可能会影响麻醉效果,增加麻醉不良反应发生率[1-2]。超声引导下骶管麻醉,即在麻醉穿刺期间借助超声指导提升穿刺准确性,具有一次穿刺成功率高、麻醉效果理想等特点[3]。相关研究表明,在骶管麻醉中,联合超声引导麻醉,可保证麻醉穿刺效率,提升麻醉效果,对保证患者术中血流动力学稳定、降低麻醉不良反应发生率效果理想[4]。该次研究简单随机选取2018 年1 月—2020 年9 月该院收治的80 例下腹部手术治疗患儿,探究在麻醉中应用超声引导滴管麻醉临床价值,现报道如下。
1 资料与方法
1.1 一般资料
简单随机选取该院收治的80 例下腹部手术治疗患儿,以随机数字表法分为A、B 组。A 组男性22 例,女性18 例;年龄1~7 岁,平均(3.33±1.02)岁;体质量10~23 kg,平均(15.95±2.31)kg;ASA(美国协会标准):Ⅰ级19 例、Ⅱ级21 例;手术类型:阑尾手术17 例、疝气手术13 例、泌尿系统手术6 例、其他4 例。B 组男性24 例,女性16 例;年龄1~6 岁,平均(3.24±1.34)岁;体质量10~24kg,平均(16.11±3.49)kg;ASA:Ⅰ级22 例、Ⅱ级18例;手术类型:阑尾手术15 例、疝气手术11 例、泌尿系统手术8 例、其他6 例。两组一般资料比较,差异无统计学意义(P>0.05)。该研究经该院伦理委员会审核通过。
1.2 纳入与排除标准
纳入标准:①均符合手术治疗指征;②ASAⅠ~Ⅱ;③凝血功能正常;④患儿家属对该次研究知情同意,并签署知情同意书。
排除标准:①血液系统疾病、内分泌疾病者;②心肝肾等脏器严重功能障碍;③合并胃肠道疾病;④合并神经系统疾病。
1.3 方法
术前准备:患儿术前6 h 禁食、4 h 禁水,在家属陪同下在准备室开放静脉通路,并予以阿托品(国药准字H41021257)0.01 mg/kg+咪唑安定(国药准字H20031037)0.1 mg/kg+氯胺酮(国药准字H20023609)1 mg/kg 静脉注射,入睡后融入手术室,并在眼睫毛反射消失时,给患儿佩戴面罩吸氧,控制氧流量3 L/min;开放外周静脉,常规生命体征监测;改变患儿体位至做屈膝卧位,常规消毒铺巾准备麻醉穿刺。
A 组(常规骶管麻醉):体表标志进针位置,选7 号头皮针,呈80°~90°角进针,穿刺时以阻力消失法判断是否成功到达硬膜外间隙,后将进针方向调整至与骶管平行,后再次进针少数后,回抽,无血液、脑脊液后,注射2 mL 无菌生理盐水,行Swoosh 试验判断是否存在对流现象,确认针头进入骶管腔内;穿刺成功后给药1.2 mL 0.5%利多卡因(国药准字H61020714),观察患儿是否出现异常,无异常后给予0.5~1.0 mL/kg 罗哌卡因(国药准字H20103552)。
B 组(超声引导下骶管麻醉):患儿摆为左侧屈膝位后,使用彩色超声,检查患儿骶孔裂、骶管,以身体轴线垂直、平行进行超声检查,获得清晰骶管超声图像,确认最佳位置后,固定探头以保证超声范围可充分体现穿刺部位情况,以便实现实时引导;将7 号头皮针引入骶管硬膜外间隙,经探头尾部0.5~1.0 cm 位置穿刺;在超声观察穿刺针情况,确定穿刺针进针位置,回抽注射器,无血液、脑脊液后,注射2 mL 无菌生理盐水,行Swoosh 试验判断是否存在对流现象,确认针头进入骶管腔内后,使用低阻力注射器注射1.2 mL 0.5%利多卡因,关注药物扩散方向,并观察患儿是否出现异常,无异常后给予0.5~1.0 mL/kg 罗哌卡因,并以超声观察药物扩散方向。
1.4 观察指标
①观察两组麻醉相关指标:包括穿刺用时、穿刺次数、一次穿刺成功率;②比较两组麻醉效果[5]:Ⅰ级:麻醉完善,肌松良好,手术配合,心肺功能及血流动力学相对稳定;Ⅱ级:麻醉欠完善,轻度疼痛,肌松欠佳,存在内脏牵引痛,需使用镇静剂,血流动力学波动;Ⅲ级:麻醉不完善,肌松较差或疼痛明显,术中呻吟躁动,辅助用药后情况改善,但勉强完成手术;Ⅳ级:疼痛显著,需更换其他麻醉方式;麻醉有效率为Ⅰ级、Ⅱ级百分比之和;③比较两组麻醉前、麻醉后5、10、20 min 及缝皮时血流动力学,包括心率(HR)、收缩压(SBP)、舒张压(DBP)、中心静脉压(MAP);④比较两组麻醉不良反应发生率,包括恶心、呕吐、低血压。
1.5 统计方法
采用SPSS 24.0 统计学软件进行数据分析,计量资料以()表示,采用t 检验;计数资料以[n(%)]表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿麻醉相关指标比较
B 组麻醉穿刺时间为(2.52±0.32)min,较A 组(2.77±0.42)min 短,差异有统计学意义(t=2.994,P=0.004);B 组穿刺次数为(1.30±0.23)次,较A 组(1.47±0.38)少(t=2.421,P=0.018);B 组一次穿刺成功率为97.50%(39/40),较A 组80.00%(32/40)高,差异有统计学意义(χ2=4.507,P=0.034)。
2.2 两组患儿麻醉效果比较
B 组麻醉有效率较A 组高,差异有统计学意义(P<0.05),见表1。
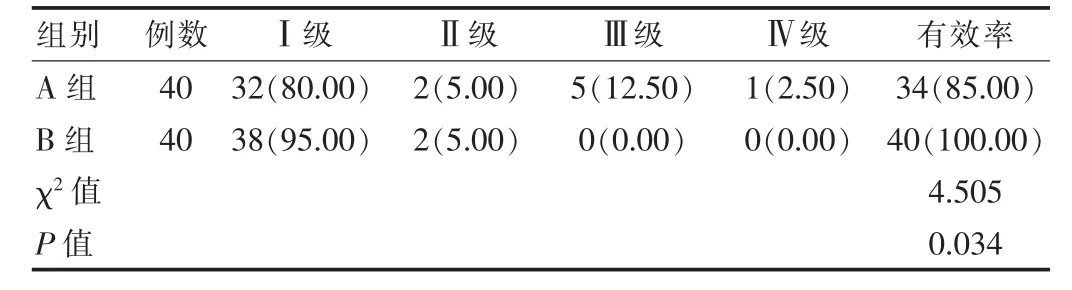
表1 两组患儿麻醉效果比较[n(%)]
2.3 两组患儿血流动力学比较
麻醉前两组患儿HR、SBP、DBP、MAP 水平相近,差异无统计学意义(t=0.705、1.898、0.265、0.711,P>0.05);麻醉后5、10、20 min 及缝皮 时,B 组HR、SBP、DBP、MAP 水平均较A 组低,差异有统计学意义(t=3.536、3.946、3.350、1.442、3.764、3.497、2.461、2.774、4.394、3.434、2.793、4.616、6.470、3.101、6.280、6.627,P<0.05),见表2。
表2 两组患儿血流动力学比较()
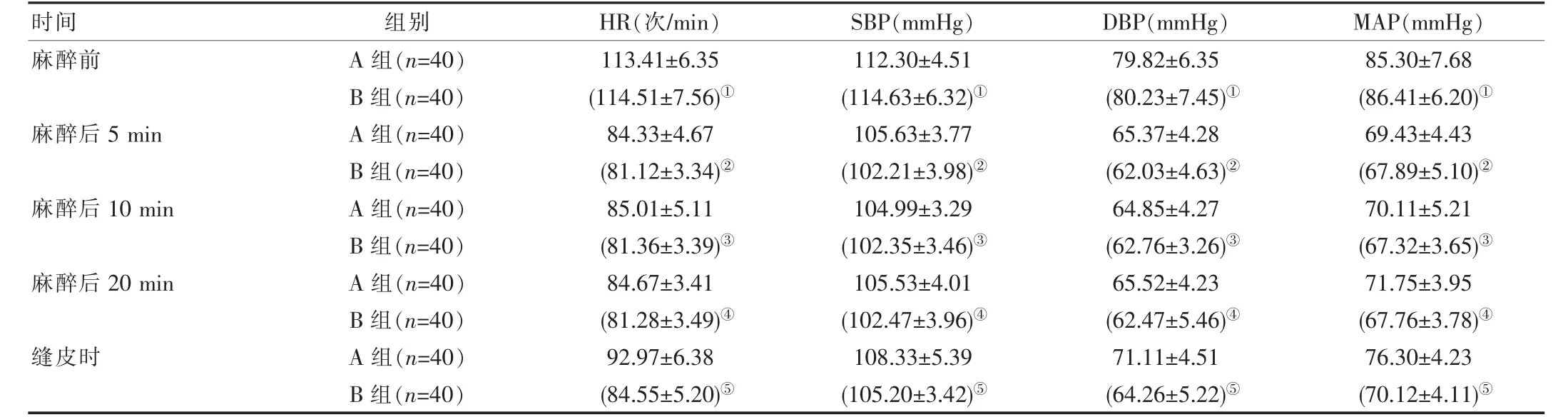
表2 两组患儿血流动力学比较()
注:* 与麻醉前A 组相比,①P>0.05;与麻醉后5、10、20 min 及缝皮时A 组相比,②P<0.05,③P<0.05,④P<0.05,⑤P<0.05
2.4 两组患儿不良反应发生率比较
B 组患儿发生恶心1 例,不良反应发生率为(2.50%1/40);A 组患儿发生恶心5 例、呕吐2 例、低血压1 例,不良反应发生率为20.00%(8/40);B 组不良反应发生率较A 组低,差异有统计学意义(χ2=4.507,P=0.034)。
3 讨论
小儿生理状态发育速度快,血流动力学差异性大,新陈代谢快,麻醉难度较大,因此在麻醉方式选择中,需以麻醉效果为前提,保证患儿血流动力学稳定及麻醉安全性,以保证手术效果、改善预后[6-7]。下腹部手术中,骶管阻滞麻醉为临床常用麻醉方式,具有起效迅速、损伤小、操作简单、麻醉效果确切等特点,可避免全麻增加患儿麻醉相关不良反应,因此多用于小儿下腹部麻醉[8]。
但在麻醉期间,需依靠麻醉师经验完成穿刺,通过调整进针角度以确保穿刺成功,对麻醉师要求较高;而小儿皮下脂肪层偏厚,骶管成功穿刺难度相对较大;且部分患儿存在骶孔解剖学结构异常情况,单纯依靠麻醉师成功穿刺难度较大,易发现一次穿刺失败等情况[9-10];而若未能有效穿刺,骶管阻滞麻醉满意难度较大,一般需通过增加麻醉用药剂量以降低患儿生理应激反应,而增加用药剂量可能会影响患儿血流动力学稳定性,增加术中低血压等不良反应发生率,影响麻醉安全性[10-11]。
随影像学技术发展,便携式超声在术中应用频率逐渐提升,能够通过影像学实施扫描,观察手术操作、麻醉手法准确性,以最大程度上减少手术相关操作不确定性[12]。在对骶管麻醉中,应用超声影像实时监测,可在明确穿刺点基础上进行麻醉穿刺,可保证麻醉一次穿刺成功率,避免因反复穿刺增加患儿痛苦感受,降低患儿手术相关创伤[13];在给药后可通过超声观察药物扩散情况,以便掌握麻醉药物扩散、阻滞情况,确保准确掌控用药剂量,以降低麻醉药物对患儿血流动力学稳定性,保证麻醉安全性[14-15]。
该次研究中,对B 组患儿实施超声引导下骶管麻醉,研究结果发现,B 组麻醉穿刺时间、穿刺次数水平较A 组高,一次穿刺成功率较A 组高,考虑原因为与传统骶管麻醉方式相比,使用超声引导,能够通过超声判断患儿皮肤组织、骨骼结构、血管位置、神经等基础解剖学结构,清晰观察到骶孔位置,并在超声连续引导下,可保证麻醉穿刺准确性,可有效缩短因骶孔位置不明确、反复穿刺而延长麻醉穿刺时间,以缩短手术整体用时,提升麻醉安全性。刘博等[16]在研究中60 例肛门闭锁新生儿肛门形成术治疗期间,随机分组实施骶管穿刺、超声引导下骶管穿刺麻醉,结果发现,经超声引导的患儿一次骶管穿刺成功率显著高于传统骶管麻醉患儿,与该次研究结果一致,证实使用超声下骶管麻醉可提升麻醉效率。
该次研究结果发现,B 组患儿麻醉成功率较A 组高,考虑原因为传统骶管麻醉以麻醉师经验、评估骶管内对流情况、回抽是否存在血液或脑脊液等情况判断穿刺效果,可能会存在穿刺不满意而影响药物扩散情况,影响患儿术中麻醉效果,增加手术安全不确定性及手术难度;而使用超声引导,能够实时观察穿刺针位置,保证穿刺后针头位置准确;在给药时,可观察药物扩散情况以客观评估麻醉效果,判断麻醉状态,保证麻醉精准性,达到麻醉的有效率[17]。
该次研究结果发现,麻醉前两组HR、SBP、DBP、MAP 水平相近,麻醉后5、10、20 min 及缝皮时,B 组HR、SBP、DBP、MAP 水平均较A 组低,并从两组患儿不同时间点血流动力学变化规律可见,B 组患儿术中血流动力学波动较小,考虑原因为传统骶管麻醉方法麻醉效果欠佳,患儿术中可能会存在疼痛感受,并出现缝皮、内脏牵拉引发的生理应激反应,而出现心率、血压升高情况,影响血流动力学稳定性;而在超声引导下完成骶管麻醉,可保证麻醉效果,保证患儿术中理想镇静、肌松状态,最大程度上避免患儿术中出现生理应激反应,降低因手术牵拉等因素引发的心率、血压等变化,保证患儿手术安全。同时该次研究发现,B 组不良反应发生率(2.5%)较A 组(20.0%)低,考虑原因与B 组患儿骶管内麻醉药物使用精准性更高,可降低药物对患儿整体状态影响;同时能够降低患儿内脏牵拉反射等生理应激反应,进而降低患儿麻醉不良反应发生率。陈伟等[18]在对100 例疝气手术患儿随机对照研究中发现,与传统定位骶管麻醉方式相比,超声引导下骶管麻醉,可缩短穿刺时间[(5.43±1.76)min vs(3.76±1.01)min],降低穿刺次数[(1.98±0.68)次vs(1.23±0.56)次],与该次研究穿刺时间[(2.52±0.32)min vs(2.77±0.42)min]、穿刺次数(97.50%vs80.00%)结果一致;同时该研究发现超声引导下骶管麻醉能够有效稳定患儿术中血流动力学状态,可降低患儿术后恶心呕吐发生率(18.75%vs 3.85%),降低头晕发生率(16.67% vs 1.92%),与该次研究观点一致。
综上所述,在患儿下腹部手术治疗中,应用超声引导下骶管麻醉,可保证麻醉效果、稳定患儿术中血流动力学状态,并降低不良反应发生率,效果理想。
