不同入路下腰骶丛减压术治疗不稳定性骶骨骨折临床疗效、疼痛及腰骶丛损伤评分变化的临床研究
2021-09-22周晓文杨德育
周晓文,杨德育,黄 飞
(中国人民解放军联勤保障部队第910医院,福建 泉州 362000)
骶骨是脊柱与骨盆之间的桥梁,为骨盆与脊柱的稳定性起到了至关重要的作用。由于骶骨位置较深,易合并多种脏器损伤,临床医生在治疗时常导致漏诊[1]。而不稳定性骶骨骨折是指骶骨处骨折移位大于10 mm,患者往往合并神经损伤,严重威胁患者的身体健康[2]。临床发现,对于不稳定性骶骨骨折保守治疗效果较差,且并发症发生率较高,予以手术治疗是现临床诊治的重点[3]。以腰骶丛减压术应用较广,但关于手术入路方式存在争议。本研究通过对我院就诊的不稳定性骶骨骨折予以不同入路下腰骶丛减压术治疗,分析不同入路下腰骶丛减压术对不稳定性骶骨骨折患者临床疗效、疼痛及腰骶丛损伤评分变化。现报道如下。
1 资料与方法
1.1 一般资料选取2016年6月至2019年6月我院收治的68例不稳定性骶骨骨折患者,纳入标准:①患者均经相关临床检查,符合不稳定性骶骨骨折的诊断标准;②影像学检查发生骶髂关节处有明显压块或断端移位情况;③保守治疗半个月后患者神经症状无好转甚至加重;④患者临床资料均完整。排除标准:①存在开放性或病理性骨折者;②合并有骨肿瘤等恶性疾病或凝血功能障碍患者;③对手术治疗不耐受或不符合本次手术指征者;④存在精神、智力障碍无法配合本次研究者。根据手术不同入路方式分为A组(采用经腹直肌旁入路下腰骶丛减压术)和B组(采用骶骨后正中入路腰骶丛减压术)各34例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院伦理委员会批准(院医伦【2016】第139号)。

表1 两组一般资料比较
1.2 方法A组患者入院后卧床休息,完善相关检查。由经验丰富的医师主刀完成,体位为仰卧位,以全麻。手术入路为髂前上棘、脐连线外1/3处,止点为耻骨联合、髂前上棘内1/3处;依次分离直至腹膜外。将腹膜及盆腔向内牵,髂腰肌向外牵,中间处为精索和股血管束或子宫圆韧带。在髂腰肌内侧可显露骶骨翼、骶髂关节、髂内血管等,将受压神经根、腰骶丛神经根、骶前孔出口显露,探查有无骨折块卡压,当出现卡压时,需将骶神经扩大解压。而后于腰骶干下方行跨骶髂关节钢板/螺钉固定。B组患者手术体位及麻醉同A组,以骶骨后正中L4纵行手术切口,直至骶尾部,切口长度约10 cm。切开筋膜,暴露L4~5关节突、骶骨骨折,在L4~5将椎弓根螺钉置入,将髂后上棘下部以咬骨钳咬出凹槽,置入专用髂骨螺钉。将骶骨椎板剥离显露,予以椎板咬骨钳将破碎椎板咬除,显露椎管结构,行半或全椎板切除,对腰骶神经根及硬膜囊行充分减压,将压迫神经骨块移除,避免骨折复位神经损伤。复位后予以纵向固定棒连接,检查是否将骶管内神经彻底减压。对两组患者定期进行X射线检查,时间为出院后1、3、6个月和1年。
1.3 观察指标①临床疗效:采用Majeed[4]评分分为优、良、可、差。②围手术指标:包括术中出血量、手术时间、术后负重时间;疼痛情况以视觉模拟疼痛表(visual analogue scale,VAS)[5]进行判定。③腰骶丛损伤情况:选择腰骶丛损伤(LSICS)[6]评分对骶骨-骨盆、骶骨-腰椎及骶骨神经进行全面评价,分为0~4分,分数越高提示患者症状越重。④生活质量:采用美国医学研究组研制的(the Mositem short from health survey,SF-36)[7]比较两组生活质量评分。含8个领域;得分越高即生活质量越好。⑤晚期并发症发生情况:包括活动受限、顽固性疼痛、患肢感觉减退、直肠膀胱功能性障碍等。
1.4 统计学方法应用SPSS 22.0统计学软件分析数据。计量资料以均数±标准差表示,组间比较采用t检验;等级资料比较采用秩和检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较两组优良率比较差异无统计学意义(P>0.05)。见表2。

表2 两组优良率比较 [n(%)]
2.2 两组围手术指标及治疗前后疼痛评价比较两组各项围手术指标及术前VAS评分比较差异无统计学意义(P>0.05),术后两组VAS评分较术前降低,但组间比较差异无统计学意义(P>0.05)。见表3。

表3 两组围手术指标及疼痛评分比较
2.3 两组手术前后腰骶丛损伤情况比较术后两组LSICS评分均较术前好转(P<0.05),但两组之间LSICS评分比较差异无统计学意义(P>0.05),见表4。

表4 两组患者手术前后腰骶丛损伤情况比较 (n)
2.4 两组手术前后SF-36量表评分比较手术前两组SF-36量表评分比较差异无统计学意义(P>0.05);手术后,两组SF-36量表(躯体疼痛、生理职能、生理功能、社会功能、情感职能、精神健康、总体健康、精力)评分较术前升高(P<0.05),但组间比较差异无统计学意义(P>0.05)。见表5。

表5 两组SF-36量表评分比较 (分)
2.5 两组晚期并发症发生情况比较两组术后晚期并发症发生率比较差异无统计学意义(P>0.05)。见表6。
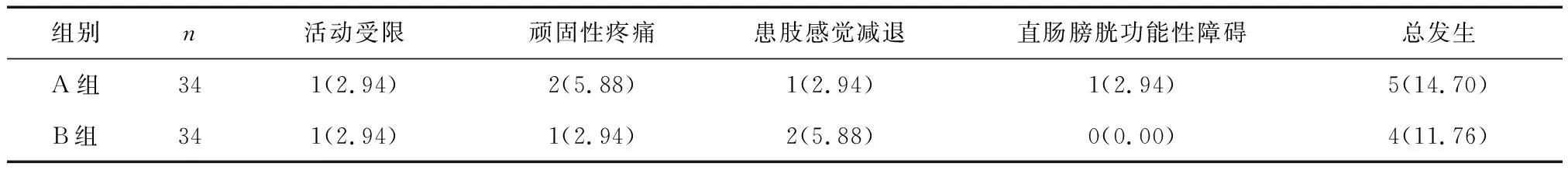
表6 两组并发症发生情况比较 [n(%)]
3 讨论
既往临床治疗不稳定骶骨骨折以骶骨后正中入路腰骶丛减压治疗居多,通过骶骨后正中入路可充分对骶管神经进行解压,并有效予以固定及矫形,利于神经功能的恢复[8]。Nilgun等[9]研究表示,其入路方式适用于骨盆伴或不伴骨盆后环不稳、骶管压缩变形、骶管内神经损伤压迫来自后方或骶管内具有显著临床疗效。而经腹直肌旁入路下腰骶丛减压是经腹膜外进入,有效将腹膜分离直至骶髂关节,在直视下降损伤腰骶丛的骨折进行清除,并可将同侧的骶髂关节及骨盆环进行复位固定,利于神经功能恢复,也可取得满意疗效[10,11]。Li等[12]发现该手术方式对DenisI、Ⅱ型骨折合并同侧骨盆前环移位及骶髂关节骨折脱位临床疗效显著。同时,Yong等[13]发现经腹直肌旁入路对骶丛L4~S1损伤者具有一定治疗效果。而本研究对不稳定性骶骨骨折予以不同入路腰骶丛减压术治疗显示,A组及B组手术患者手术疗效相当,腰骶丛损伤情况均较术前明显好转,说明两组入路方式均可有效治疗不稳定性骶骨骨折,有助于腰骶丛功能恢复。
有研究显示,不稳定性骶骨骨折常合并腰骶部损伤,而骶骨表面肌肉覆盖少,采用骶骨后正中入路腰骶丛减压术治疗操作时间长,术后易出现软组织坏死、伤口感染等情况,易导致晚期患肢感觉减退,使患者活动受限,引起直肠膀胱功能性障碍[14,15]。而本研究结果发现,两组患者围手术指标及疼痛未见明显差异,考虑原因与均为同组经验丰富手术医师治疗保证手术疗效有关。同时,本研究还对两组晚期并发症情况对比显示无差异,考虑其原因可能与本文研究时间短,样本较小有关,后续仍需深入研究。
对于本研究,笔者有几点体会:①腰骶丛减压术治疗前应充分评估患者骨折及神经损伤程度,利于手术有效操作。②采用予以经腹直肌旁入路下腰骶丛减压术治疗在放置骶髂关节钢板时,一定要保证神经无张力,应操作轻柔,应保护好骶前血管及腹膜,避免医源性神经损伤。③予以骶骨后正中入路腰骶丛减压术入路时保护骶尾部软组织血管,尽量减少电刀止血操作,降低对及骶髂血管及骶管内神经干扰,保持创口湿润。④腰骶丛减压术对操作者要求较高,临床医生应不断加强操作熟练度,熟练掌握手术方法及适应证、并发症等相关出来,以确保手术成功率。
综上所述,予以经腹直肌旁入路及骶骨后正中入路下腰骶丛减压术治疗不稳定性骶骨骨折患者均可有效改善患者疼痛及腰骶丛损伤情况,临床疗效显著,临床医生应根据患者具体情况选择合适的入路方式。
