全身麻醉复合胸椎旁神经阻滞对胸腔镜肺癌根治术患者的麻醉效果和术后镇痛效果
2021-09-04李军仕安静宋红伟苏孟勤
李军仕,安静,宋红伟,苏孟勤
河南省省立医院手术麻醉部,郑州 450000
肺癌是临床中常见的一种恶性肿瘤,具有较高的病死率。肺癌以根治术为主要治疗手段,既往多采用开胸手术进行治疗,手术创口较大、胸腔暴露范围大、术后并发症多且恢复难度大,导致部分患者难以耐受。随着胸腔镜技术的发展与成熟,目前胸腔镜肺癌根治术已经广泛用于肺癌的治疗,具有微创、术中出血量少、术后易恢复、并发症少等优势。麻醉是胸腔镜手术的必要组成部分,多数肺癌患者的基础健康水平较低,对手术麻醉的耐受性较差,因此优化麻醉方式对于保障胸腔镜手术的顺利进行、辅助提高手术疗效、促进患者术后恢复等均具有重要作用。全身麻醉(以下简称“全麻”)是一种常规的麻醉方式,单纯全麻的麻醉药物用量较大,对患者心血管功能、血液动力学等造成较大影响,从而对其预后造成不良影响。全麻复合胸椎旁神经阻滞(thoracic paravertebral block,TPVB)能够减少全麻药物的用量,术后局部神经镇痛效果理想,能够减轻术后疼痛,降低术后应激反应程度,减少并发症发生风险,促进术后患者恢复。既往关于TPVB 的研究主要以术中麻醉效果、术后苏醒质量为重点,而本研究旨在客观评估全麻复合TPVB 对胸腔镜肺癌根治术患者的麻醉效果和术后镇痛效果,现报道如下。
1 资料与方法
1.1 一般资料
收集2017 年6 月至2020 年6 月于河南省省立医院接受胸腔镜肺癌根治术患者的临床资料。诊断标准及麻醉评估:①符合《中国原发性肺癌诊疗规范(2015 年版)》中非小细胞肺癌的诊断标准;②术前麻醉评估依据美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级标准。纳入标准:①符合上述诊断标准,经手术病理确诊为非小细胞肺癌;②年龄≥18 岁;③ASA 分级为Ⅰ~Ⅲ级;④围手术期相关资料完整;⑤生存期>3 个月。排除标准:①具有胸腔镜手术禁忌证或不符合手术要求;②具有脊柱畸形、脊柱外伤史等全麻和(或)TPVB 禁忌证;③合并其他恶性肿瘤;④具有镇静、镇痛类药物长期应用史、酗酒史、吸毒史;⑤既往有各种原因造成的慢性疼痛史、疼痛阈值异常;⑥具有精神疾病、认知功能或沟通障碍;⑦已知对研究涉及药物过敏。依据纳入和排除标准,本研究共纳入106 例患者,根据麻醉方法的不同将患者分为全麻组和复合组,每组53 例,全麻组患者采用单纯全麻,复合组患者采用全麻复合TPVB。全麻组中,男31 例,女22 例;年龄为47~72 岁,平均(61.78±9.29)岁;体重指数(body mass index,BMI)为18.23~24.69 kg/m,平均(20.06±1.49)kg/m;ASA分级:Ⅰ级19 例,Ⅱ级25 例,Ⅲ级9 例;病理分型:腺癌37 例,鳞状细胞癌16 例;临床分期:Ⅰ期25例,Ⅱ期28 例。复合组中,男32 例,女21 例;年龄为46~73 岁,平均(62.12±10.04)岁;BMI 为18.17~24.31 kg/m,平均(19.98±1.52)kg/m;ASA 分级:Ⅰ级18 例,Ⅱ级24 例,Ⅲ级11 例;病理分型:腺癌36例,鳞状细胞癌17 例;临床分期:Ⅰ期24 例,Ⅱ期29 例。两组患者的性别、年龄、BMI、ASA 分级、病理分型及临床分期比较,差异均无统计学意义(P
>0.05),具有可比性。1.2 麻醉及镇痛方法
1.2.1 全麻组 全麻组患者采用单纯全麻,麻醉诱导:咪达唑仑0.03 mg/kg,顺苯磺酸阿曲库铵0.25 mg/kg,依托咪酯0.3 mg/kg,舒芬太尼0.3 μg/kg。诱导后给予双腔气管插管维持通气。麻醉维持:术中给予丙泊酚5 mg/(kg·h)、瑞芬太尼0.3 μg/(kg·min)持续静脉泵注,依据患者具体情况调整泵注速率;间断给予舒芬太尼0.2 μg/kg、顺苯磺酸阿曲库铵0.1 mg/kg。术毕前30 min 给予托烷司琼5 mg。术毕停用麻醉药物。
1.2.2 复合组 复合组患者采用全麻复合TPVB,全麻方法与全麻组完全相同。全麻后于超声引导下行TPVB,采用平面内进针法,以T4棘突下缘旁2.5~3.0 cm处作为穿刺点,调整超声探头,观察穿刺针到达椎旁间隙处,向头侧置入导管,置入深度为2~3 cm,妥善固定,经导管注入0.25%的罗哌卡因15 ml。术中根据患者脑电双频指数(bispectral index,BIS)调整全麻药物用量,将BIS维持于50~60。术毕经椎旁导管注入0.25%的罗哌卡因15 ml,拔除导管。
1.2.3 术后镇痛 两组患者术后均给予患者静脉自控镇痛(patient-controlled intravenous analgesia,PCIA)泵镇痛,将舒芬太尼100 μg、地佐辛20 mg 加入到100 ml 氯化钠注射液中,然后加入至PCIA 泵中,参数设置:维持剂量为1.0 ml/h,患者自控量为
1.0 ml,锁定时间为20 min。
1.3 观察指标
比较两组患者的手术时间及术前、术中(手术开始后2 h)的血流动力学指标,包括收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、心率(heart rate,HR)、平均动脉压(mean arterial pressure,MAP)。分别于术后2、12、24、48 h 评估两组患者的疼痛程度,疼痛程度采用视觉模拟评分法(visual analogue scale,VAS)评估,评分范围为0~10 分,0 分为无痛感,10 分为最强痛感。分别于术后24、48 h 统计两组患者的术后PCIA 泵按压次数、镇痛药物总输注量。统计两组患者的术后恢复指标,包括苏醒室留置时间、拔管时间、首次下床活动时间、住院时间,比较两组患者的麻醉不良反应发生率。
1.4 统计学方法

2 结果
2.1 手术时间与血流动力学指标的比较
全麻组患者的手术时间为(162.95±21.62)min,与复合组患者的(163.02±22.06)min 比较,差异无统计学意义(P
>0.05);复合组患者TPVB 穿刺均一次成功。术前两组患者的SBP、DBP、HR、MAP比较,差异均无统计学意义(P
>0.05);术中两组患者的SBP、DBP、HR 均低于本组术前,全麻组患者的MAP 高于本组术前,差异均有统计学意义(P
<0.05);术中复合组患者的MAP 与术前比较,差异无统计学意义(P
>0.05);术中复合组患者的SBP、DBP、HR、MAP 均低于全麻组,差异均有统计学意义(P
<0.05)(表1)。
表1 术前和术中两组患者血流动力学指标的比较(±s)
2.2 VAS 评分的比较
术后2、12、24、48 h,复合组患者的VAS 评分均明显低于全麻组,差异均有统计学意义(P
<0.01)。(表2)
表2 术后不同时间点两组患者VAS 评分的比较
2.3 PCIA 泵应用情况的比较
术后24、48 h,复合组患者的PCIA 泵按压次数和镇痛药物总输注量均明显低于全麻组,差异均有统计学意义(P
<0.01)。(表3)
表3 术后不同时间点两组患者PCIA 泵应用情况的比较(±s)
2.4 术后恢复指标的比较
复合组患者的苏醒室留置时间、拔管时间、首次下床活动时间、住院时间均明显短于全麻组,差异均有统计学意义(P
<0.01)。(表4)
表4 两组患者术后恢复指标的比较(±s)
2.5 麻醉不良反应发生情况的比较
复合组患者的麻醉不良反应总发生率为11.32%(6/53),明显低于全麻组的45.28%(24/53),差异有统计学意义(χ
=15.063,P
<0.01)。(表5)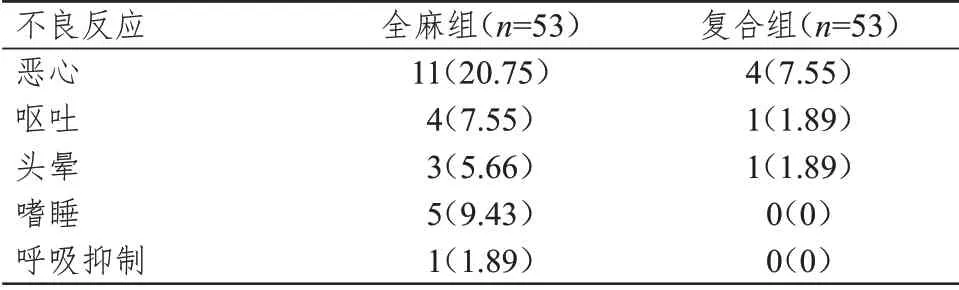
表5 两组患者的麻醉不良反应发生情况[n(%)]
3 讨论
肺癌是临床中常见的肺部恶性肿瘤,中国肺癌的发病率呈逐年升高趋势。肺癌具有较高的病死率,对患者的生活质量和生命安全均造成严重危害。肺癌根治术是早中期肺癌的首选治疗方式,早期肺癌经手术治疗后多可获得理想预后。虽然近年来胸腔镜肺癌根治术与传统开胸手术相比已经极大地缩小了手术创口,减少了胸腔暴露时间,但其仍为有创性治疗。胸腔镜肺癌根治术后患者仍可出现一系列应激反应。肺癌患者在疾病的作用下,机体免疫功能与基础健康水平均发生大幅度下降,对于手术操作与手术麻醉的耐受性较差,术后并发症发生风险较高,不利于术后恢复。因此,手术麻醉方式的选择对于手术治疗具有重要意义。单纯全麻应用的麻醉类药物总量较高,且术后镇痛效果欠佳,易因术后疼痛诱发肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RAAS)过度激活,从而引发血压升高、血管内皮功能障碍等相关应激反应,不利于患者术后恢复。TPVB 是将局麻药物通过导管注入胸椎旁的间隙,对单侧肋间神经与背支、交感神经链刺激传导发挥阻滞作用。TPVB 能够降低内源性儿茶酚胺的浓度,从而减少全麻药物的应用剂量。麻醉药物用量的减少能够减轻术后炎性应激反应的程度,药物直接作用于局部,对呼吸系统与循环系统的整体影响较小,使患者术中血流动力学更平稳,减轻了麻醉对心、脑、肝、肾等重要脏器血管的不良影响,有利于患者术后恢复。
本研究结果表明,两组患者的手术时间比较,差异无统计学意义(P
>0.05),提示TPVB 不会增加手术时间。术中复合组患者的SBP、DBP、HR、MAP 均低于全麻组,术中全麻组患者的MAP 出现明显改变,而复合组患者的MAP 未见明显改变。提示复合麻醉更有利于手术操作的顺利推进,且复合麻醉可使患者术中血流动力学更为平稳,为促进术后恢复奠定了良好基础。术后2、12、24、48 h,复合组患者的VAS 评分均明显低于全麻组,提示复合麻醉的术后镇痛效果优于全麻组。术后24、48 h 复合组患者的PCIA 泵按压次数和镇痛药物总输注量均明显低于全麻组,提示复合麻醉因具有更好的术后镇痛效果,使患者更少启动PCIA 泵,有效减少了镇痛药物总输注量,从而为稳定患者病情、辅助改善患者免疫功能、减轻应激反应等提供了良好的保障。复合组患者的苏醒室留置时间、拔管时间、首次下床活动时间、住院时间均明显短于全麻组,提示复合组具有更良好的术后苏醒质量,患者术后恢复进程更快。复合组患者的麻醉不良反应总发生率明显低于全麻组,提示复合麻醉能够减少麻醉不良反应的发生风险。综上所述,全麻复合TPVB 能够提高胸腔镜肺癌根治术患者的手术麻醉效果及术后镇痛效果,使患者术中血流动力学更加平稳,促进患者术后恢复,降低麻醉不良反应的发生率。
