超声造影在粗针活检诊断颈部较大结核性淋巴结中应用价值
2021-08-26里子彧曹军英牟泳霖董英娜
里子彧,曹军英,牟泳霖,张 筠,董英娜
北部战区总医院 超声诊断科,辽宁 沈阳 110016
结核病以肺部为主要发病部位,而淋巴结结核占肺外结核的首位,以颈部较为常见[1-3]。颈部淋巴结结核的临床表现不典型,易与其他颈部淋巴结增大混淆[4]。颈部淋巴结结核性增大超声特异性表现不典型,因此,需要通过超声引导下穿刺活检进行定性诊断。但对于较大(长径≥3.0 cm)的淋巴结,由于存在坏死组织,其活检准确率明显低于小淋巴结。有研究报道,超声造影后粗针穿刺活检颈部肿大淋巴结能提高取材成功率及病理诊断准确率,减少穿刺过程中的并发症[5-6]。本研究通过比较常规超声引导与超声造影引导对颈部较大结核性淋巴结的诊断阳性率,探讨超声造影在较大结核性淋巴结粗针活检中的应用价值。现报道如下。
1 资料与方法
1.1 一般资料 选取自2014年1月至2019年12月在北部战区总医院因颈部淋巴结肿大接受穿刺活检的71例患者为研究对象。纳入标准:(1)就诊前未接受相关治疗;(2)有病理或相关实验室检查证实为淋巴结结核;(3)淋巴结最大长径≥3.0 cm。根据淋巴结穿刺引导方式将患者分为常规超声组(n=38)与超声造影组(n=33)。其中,常规超声组中,男性27例,女性11例;年龄18~67岁,中位年龄40岁;双侧多发9例,单侧多发18例,单侧单发11例。超声造影组中,男性17例,女性16例;年龄21~62岁,中位年龄38岁;双侧多发8例,单侧多发13例,单侧单发12例。两组患者的年龄、性别等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。患者均签署知情同意书。
1.2 研究方法 常规超声组使用仪器为迈瑞M9超声诊断仪,探头频率4.4~13.5 MHz,配有可调角度(40°、50°、60°)穿刺架。患者取平卧位或侧卧位,彩色多普勒超声扫查明确淋巴结的位置、大小、内部回声及血供情况,重点观察淋巴结内部液化区域,避开液化区域选择合适的穿刺路径及角度。常规皮肤消毒后,应用利多卡因局部麻醉,一次性自动活检枪(18 G,美国Bard公司)超声实时引导下进入淋巴结前缘,针尖到达靶点后击发,迅速退针,局部按压5 min。将活检组织条置于无菌滤纸片上,肉眼观察组织应为完整的白色组织条,长度>1 cm,若取出组织怀疑为坏死组织可再取,但每个患者的穿刺次数应≤3次。将取出的组织标本放入10%甲醛溶液中,送病理检查。术后30 min观察患者有无并发症发生。超声造影组应用GE LOGIQ E9超声诊断仪(美国通用公司),探头频率9 MHz,进行术前超声造影,使用5.0 ml生理盐水稀释SonoVue造影剂(意大利Bracco公司),震荡摇匀,经肘部浅静脉以团注方式注入2.4 ml,随即注入5.0 ml生理盐水冲管。实时观察淋巴结内灌注增强情况,选取淋巴结内增强区域进行穿刺活检,穿刺过程与常规超声组相同。见图1。比较两组患者的取材成功率、病理诊断阳性率及并发症发生率。
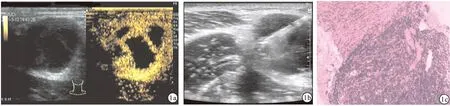
图1 颈部淋巴结超声造影、增强区行穿刺活检与组织病理结果对照图(HE×100;a.超声造影显示淋巴结不规则无增强区;b.超声引导下增强区穿刺;c.病理学表现为肉芽肿样病变)
2 结果
71例患者均穿刺成功,63例患者取材满意,取材成功率为88.7%(63/71);57例患者获得明确的组织病理学结果,病理诊断阳性率为80.3%(57/71);6例患者术后出现窦道形成或窦道形成趋势,并发症发生率为8.5%(6/71)。常规超声组的取材成功率为78.9%(30/38);病理诊断阳性率为71.1%(27/38);并发症发生率为13.2%(5/38),其中,2例为窦道形成,3例出现窦道形成趋势。超声造影组的取材成功率为100.0%(33/33);病理诊断阳性率为90.9%(30/33);并发症发生率为3.0%(1/33),即1例患者出现窦道形成趋势。超声造影组的取材成功率、病理诊断阳性率均高于常规超声组,并发症发生率低于常规超声组,组间比较,差异均有统计学意义(P<0.05)。
3 讨论
结核病的早期诊断可通过规范化治疗达到治愈目的,但其发病缓慢,早期症状不明显,灰阶超声表现与其他多种淋巴结病变难以辨别,常易误诊、误治[7]。常规超声扫查可以对肿大淋巴结的形态、内部回声及彩色血流情况进行淋巴结性质的初步判定。但常规超声能清晰分辨的淋巴结内坏死多是液化性坏死,其他病理类型的坏死不易被发现,所以,常规超声引导下淋巴结活检可能导致取得的有效组织量不足或组织破碎,使病理诊断困难[8]。随着超声造影技术的不断进步,超声造影可以有效地评价病变淋巴结内的灌注及微循环情况,为淋巴结疾病的鉴别诊断提供更多的信息;但颈部淋巴结结核超声造影表现也具有多样性,且同样不能鉴别干酪样坏死与液化性坏死,仅靠超声造影增强模式来诊断淋巴结的性质仍有一定困难[9-12]。
诊断淋巴结结核的“金标准”是病理检查和结核菌培养[13]。超声引导下穿刺活检技术在颈部淋巴结结核的诊断中发挥着重要作用。但结核性淋巴结较大时易出现大范围液化区域,与常规超声扫查相比,利用超声造影来观察淋巴结的血供信息更为准确,对淋巴结内的灌注区域进行穿刺取材,避开坏死区域,可得到更高的病理诊断阳性率[14-15]。当结核性淋巴结液化范围较大且张力过高时,穿刺术后易形成窦道,超声造影引导穿刺活检避开坏死区域则能更有效的避免该并发症的发生。本研究结果显示,超声造影组的取材成功率、病理诊断阳性率均高于常规超声组,并发症发生率低于常规超声组,两组比较,差异均有统计学意义(P<0.05)。
综上所述,超声造影能够清晰分辨较大结核性淋巴结的内部坏死区域,可提高穿刺病理诊断的准确率,且并发症少,在较大结核性淋巴结粗针活检中有较高的临床价值。
