腹腔镜逆行次全胆囊切除术对慢性结石性胆囊炎的临床价值
2021-08-25宁日旭
宁日旭
慢性结石性胆囊炎是当前临床中的一种常见病、多发病,多因结石而致胆囊炎症病变。针对胆囊管出现梗阻情况后,会直接造成胆汁的不断浓缩,从而对胆囊黏膜上皮造成不同程度的损害,最终便会诱发此病[1]。因存在局部组织粘连,且还存在水肿充血状况,在手术过程中,较难明确解剖层次,因而易引发多种严重并发症,如血管损伤、胆管损伤等。当前,多采用腹腔镜胆囊切除术治疗此病,而腹腔镜逆行全胆囊切除术是比较常用的手术方式,此术式凭借操作简单、并发症少及康复快等优点,而逐渐取代传统开放性手术。本文围绕所收治的此病患者,基于腹腔镜下,分别实施逆行全、次全胆囊切除术,就其效果及优缺点进行比较,现对此作一探讨。
1 资料与方法
1.1 一般资料 选取2019 年2 月~2020 年2 月本院收治的慢性结石性胆囊炎患者64 例,均符合相关诊断标准[2],且均经CT、B 超等检查确诊,排除严重胆囊炎及胆囊癌者,另排除凝血功能障碍、心肺功能障碍者。采用随机数字表法将患者分为对照组和观察组,每组32 例。对照组患者中,年龄最小35 岁,最大65 岁,平均年龄(50.7±5.3)岁;男18 例,女14 例;病程最短6 个月,最长7 年,平均病程(4.6±1.4)年。观察组患者中,年龄最小34 岁,最大64 岁,平均年龄(49.8±5.3)岁;男17 例,女15 例;病程最短6 个月,最长7 年,平均病程(4.5±1.4)年。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 两组在气管插管后均给予全身麻醉(全麻),并用三孔法进行手术。对照组实施标准化的腹腔镜逆行全胆囊切除术:胆囊浆膜下间隙位置以胆囊底部为起始点分离出来,然后从胆囊床当中游离出胆囊,使其处于胆囊颈部位置,后围绕胆囊动脉实施分离及结扎切断等操作,分离至胆囊管与胆囊颈之间的交界处,根据实际情况将部分胆囊管暴露出来,用圈套器套扎后,将胆囊管切断,最后把胆囊移除。观察组实施腹腔镜逆行次全胆囊切除术:首先将标本袋置入腹腔中,从胆囊壶腹部或者是胆囊底部的结石嵌顿处将胆囊壁切开,并把胆囊当中的胆汁吸净,然后将结石取出,放到标本袋当中。把底部以及体部的胆囊前壁都切除掉,并且还需要把壶腹位置处的残余胆囊前壁予以提起,沿胆囊床的基本方向,游离胆囊壶腹部,在此操作中,若遇胆囊动脉,则给予钳夹切断,且游离近壶腹位置处的胆囊管,最后实施套扎处理,切断胆囊管。对于存在并不清晰的三角区者,在黏膜面上。对胆囊管内口进行直接缝合。全部患者都将负压球置入肝下用于引流。
1.3 观察指标及判定标准 对比两组患者治疗效果、手术相关指标。手术相关指标包括手术时间、术中出血量、所需补液量及术后第1 天体温及术后引流时间、住院时间。疗效判定标准[3]:显效:患者症状消失,胆囊炎症不见,胆汁没有异常;有效:症状偶尔存在,胆囊炎症得到一定好转,胆汁没有异常;无效:症状存在加重的情况,胆囊炎症未改善,胆汁没有变化。总有效率=(显效+有效)/总例数×100%。
1.4 统计学方法 采用SPSS19.0统计学软件对数据进行处理。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者治疗效果对比 观察组治疗后总有效率为90.63%,对照组总有效率为68.75%,观察组总有效率高于对照组,差异具有统计学意义(P<0.05)。见表1。

表1 两组患者治疗效果对比[n,n(%)]
2.2 两组患者手术相关指标对比 观察组手术时间(87.88±17.10)min 短于对照组的(108.51±20.78)min,术中出血量(81.77±43.95)ml、所需补液量(846.21±168.31)ml 均少于对照组的(115.66±52.22)、(963.28±146.59)ml,差异具有统计学意义(P<0.05)。两组术后第1 天体温及术后引流时间、住院时间比较,差异无统计学意义(P>0.05)。见表2。
表2 两组患者手术相关指标对比()
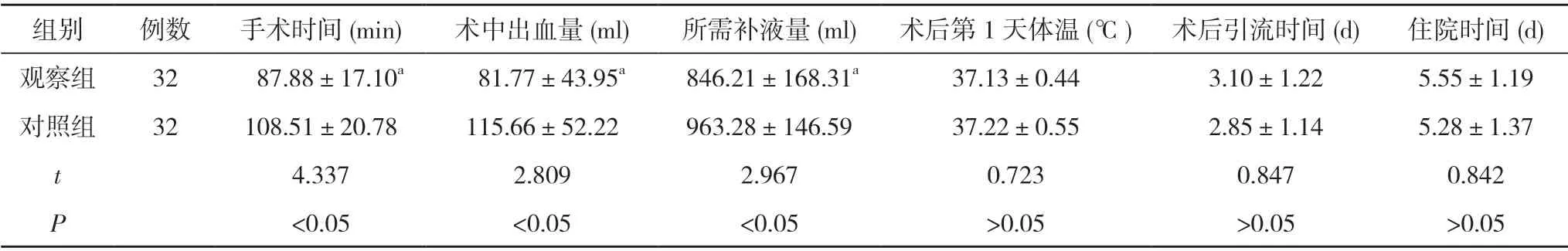
表2 两组患者手术相关指标对比()
注:与对照组对比,aP<0.05
3 讨论
伴随当今腹腔镜胆囊切除术技术的日渐成熟,其适应证已经得到大幅扩展。无论是急性胆囊炎患者,还是一些基础性的慢性萎缩性胆囊炎、Mirizzi 综合征患者,都能在腹腔镜辅助下实施手术。而在手术方式上,不仅有比较传统的腹腔镜顺行胆囊切除术,而且还有腹腔镜胆囊全或次全切除术,这些手术方式都能达到减轻血管损伤、胆管损伤的目的。由于本文所选取患者的胆囊情况比较复杂,因此,在选择手术方式上,均采用腹腔镜逆行胆囊切除术;针对此术式而言,其能够基于解剖关系,对胆囊底部予以明确,且将此作为出发点,逐步分离,此种操作能够实现胆总管损伤情况的减轻[2-4]。但需强调的是,对于胆囊壁而言,如果有瘢痕情况发生,或存在层次模糊的状况,那么在胆囊床与胆囊壶腹部对胆囊壁进行分离时,要想控制好层次与深度,难度较大,而且分离时还需要花费较长时间,如果术者经验不足,那么可能会引起肝总管、右肝管损伤;尤其是胆囊切除者,易继发胆总管结石,因此,在手术过程中,需尽量不对胆囊造成积压,且在对胆囊壶腹部周围进行分离时,尽量使胆囊管与胆囊颈之间呈锐角。针对腹腔镜下逆行胆囊次全切除术来讲,其在临床应用时具有操作简便的优点,仅需切除胆囊前壁,将胆囊床部位处的胆囊后壁予以留下,防止在对胆囊壁进行分离时,因层次不清晰而造成渗血较多;另外,此术式还有着灵活的三角区处理,能够根据实际情况,在壶腹部对胆囊管进行结扎切断,或者是于黏膜面对胆囊管内口进行缝合。但此术式也有不足,即需将胆囊切开,因此,如果操作不当,结石会散落于腹腔内[5-7]。但该术式因首先取尽囊内结石,因而可防止后续切除操作出现结石滑向胆总管,而出现多种严重并发症。从本文得知,腹腔镜逆行次全胆囊切除术的总体治疗效果要优于传统的全胆囊切除术,且手术时间更短,术中出血量、所需补液量更少。此结果与上述报道结论相一致。提示此术式操作简便,能够缩短手术时间,且由于能够在直视下依据各部位关系有步骤的进行各项操作,因而能减少出血及补液量,综合应用效果突出。
综上所述,基于腹腔镜引导下,采用逆行次全胆囊切除术对慢性结石性胆囊炎患者进行治疗,可获得优于逆行全胆囊切除术的治疗效果,不仅操作方便,手术时间短,而且出血及补液量少,值得临床应用与推广。
