前列腺尖部深度与腹腔镜前列腺癌根治术后早期控尿功能恢复的相关性
2021-08-24黄晓娟张树栋马潞林
张 帆,黄晓娟,杨 斌,颜 野,刘 承,张树栋,黄 毅,马潞林
(北京大学第三医院泌尿外科,北京 100191)
前列腺癌是欧美国家最常见的恶性肿瘤之一[1],我国前列腺癌的发病率近年来也呈现快速增长的趋势[2]。外科手术是治疗局限性和局部晚期前列腺癌的有效方法之一[3],其中腹腔镜前列腺根治性切除术(laparoscopic radical prostatectomy,LRP)是目前国内较为常见的手术方式。如何预防前列腺癌术后尿失禁是前列腺癌手术治疗领域的热点问题,LRP术前解剖学参数与术后控尿功能恢复存在密切关系。已有荟萃分析证实术前膜性尿道长度(membranous urethral length,MUL)与术后尿失禁的发生存在相关性[4],既往报道女性患者的压力性尿失禁与膀胱颈在骨盆内的深度有关[5],另外还有研究提示前列腺癌术后膀胱造影中膀胱颈的位置与控尿功能恢复存在相关性[6-7],而对于术前前列腺尖部深度(prostate apex depth,PAD)与术后控尿功能恢复的研究相对较少。本研究对行LRP的前列腺癌患者术后控尿功能恢复情况进行回顾性分析,拟探讨LRP术前磁共振成像(magnetic resonance imaging,MRI)测量的PAD与LRP术后患者控尿功能恢复的相关性。
1 资料与方法
1.1 临床资料
选择2016年1月至2019年6月于北京大学的第三医院泌尿外科就诊的经前列腺穿刺活检诊断为前列腺癌并行LRP手术的患者,患者均于前列腺穿刺活检前完善MRI检查。排除既往前列腺手术史或尿失禁病史、术前因尿潴留留置尿管、已行新辅助内分泌治疗或放疗、临床资料不齐备者。最终共入选前列腺癌患者184例,收集患者临床资料,包括年龄、体重指数(body mass index,BMI)、穿刺前前列腺特异性抗原(prostate specific antigen,PSA)、穿刺Gleason评分、前列腺体积(prostatic volume,PV)、临床分期等。
1.2 MRI检查方法及数据测量
所有患者术前MRI检查于前列腺穿刺活检术前1周内完成,使用西门子3.0 T超导磁共振扫描仪,应用腹部相控阵线圈接受信号。扫描范围包括前列腺和两侧精囊腺,常规行轴位、矢状位及冠状位快速自旋回波(turbo spin echo,TSE)T2WI和轴位T1WI。PV公式为0.52×上下径×前后径×左右径,冠状位MRI检查测量MUL(前列腺尖部尿道至进入阴茎球部尿道之间的距离),矢状位MRI检查测量PAD(前列腺尖部至耻骨上缘水平线的垂直距离),PAD与耻骨高度(耻骨上缘与下缘水平线间的垂直距离)的比值为PAD深度比(PAD ratio,PADR,图1)。
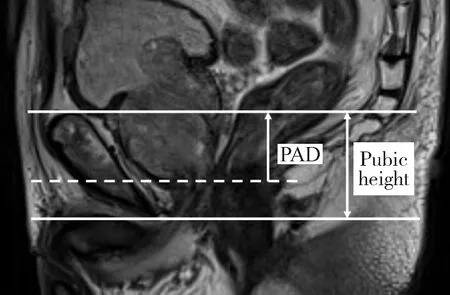
图1 前列腺尖部深度:前列腺尖部至耻骨上缘水平线的垂直距离Figure 1 Prostate apex depth (PAD): Distance from the apex of prostate to the suprapubic ridge line on sagittal MRI
1.3 手术方法
所有患者均行腹膜外LRP。麻醉完成后,患者取仰卧位,腰部垫高,头低脚高位。脐下切口置入穿刺器建立气腹,并于左侧腹直肌外缘、右侧腹直肌外缘和右侧髂前上嵴内侧放置3个穿刺器;分离膀胱前壁及两侧壁疏松组织,显露前列腺腹侧并分离暴露盆筋膜。剪开盆筋膜后沿前列腺边缘游离至前列腺尖部,缝扎阴茎背深静脉复合体。沿膀胱颈前列腺交界处切开膀胱颈前壁,拔除尿管,腹壁悬吊尿管以抬高前列腺底部,紧贴前列腺打开膀胱颈后壁,使前列腺与膀胱分离。暴露双侧输精管并切断,分离精囊。在两侧精囊之间剪开迪氏筋膜(Denonvillier’s fascia),分离迪氏筋膜至前列腺尖部。对于术前评估及术中探查可保留神经血管束的患者,在前列腺侧后方用剪刀沿前列腺包膜锐性分离出神经血管束并予保留。钝性分离前列腺尖部的尿道并尽量保留膜性尿道,剪断尿道将前列腺完整切除。必要时重建膀胱颈口,膀胱尿道吻合采取5/8弧单针连续吻合,吻合后留置尿管。
1.4 术后控尿功能评价
自术后第一个月起,每月对患者控尿功能恢复情况进行随访,依照如下评价标准:控尿为患者全天无漏尿,不需要使用尿垫;尿失禁为患者每日需使用≥1个尿垫。
1.5 统计学方法
2 结果
本组184例患者平均年龄(69.0±7.7)岁,平均BMI(25.07±3.29) kg/m2,平均穿刺前PSA(16.80±21.99) μg/L。穿刺Gleason评分6分、7分和≥8分者分别为14例(7.6%)、81例(44.0%)和89例(48.4%);临床分期T1/T2期者157例(85.3%),T3期者27例(14.7%)。术前PV为12~186 mL,平均(39.35±25.25) mL;MUL为5~23 mm,平均(14.0±3.7) mm;耻骨高度为28~50 mm,平均(35.13±3.63) mL;PAD为15~40 mm,平均(24.52±4.97) mL;PADR为0.42~1.00,平均0.70±0.14。
所有患者手术均顺利完成,随访3个月和12个月完全控尿率分别为62.0%(114/184)和96.2%(177/184)。术后早期(3个月)尿失禁的单因素分析中,患者年龄、BMI、穿刺前PSA、临床分期、穿刺Gleason评分均无统计学意义(P>0.05),将前列腺体积(P=0.049)、MUL(P<0.001)和PADR(P=0.005)纳入Logistic多因素回归分析(表1),结果显示,MUL(P<0.001)和PADR(P=0.032)是术后早期(3个月)尿失禁发生的独立危险因素(表2)。

表1 腹腔镜前列腺根治性切除术后3个月患者控尿功能恢复的单因素分析Table 1 Univariate analysis on 3-month urinary continence recovery after laparoscopic radical prostatectomy
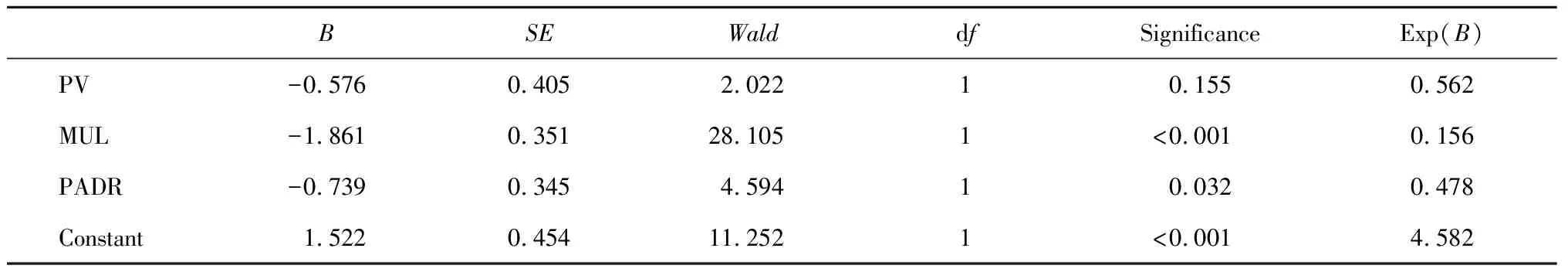
表2 腹腔镜前列腺根治性切除术后3个月患者控尿功能恢复的临床多因素分析Table 2 Multivariate analysis on 3-month urinary continence recovery after laparoscopic radical prostatectomy
采用Kaplan-Meier法绘制不同PV(<50 mL、≥50 mL)、MUL(<14 mm、≥14 mm)和PADR(<0.70、≥0.70)患者术后控尿功能恢复曲线(图2), Log-rank提示,不同PV(P=0.001)、MUL(P<0.001)和PADR(P<0.001)组控尿功能恢复的差异具有统计学意义。
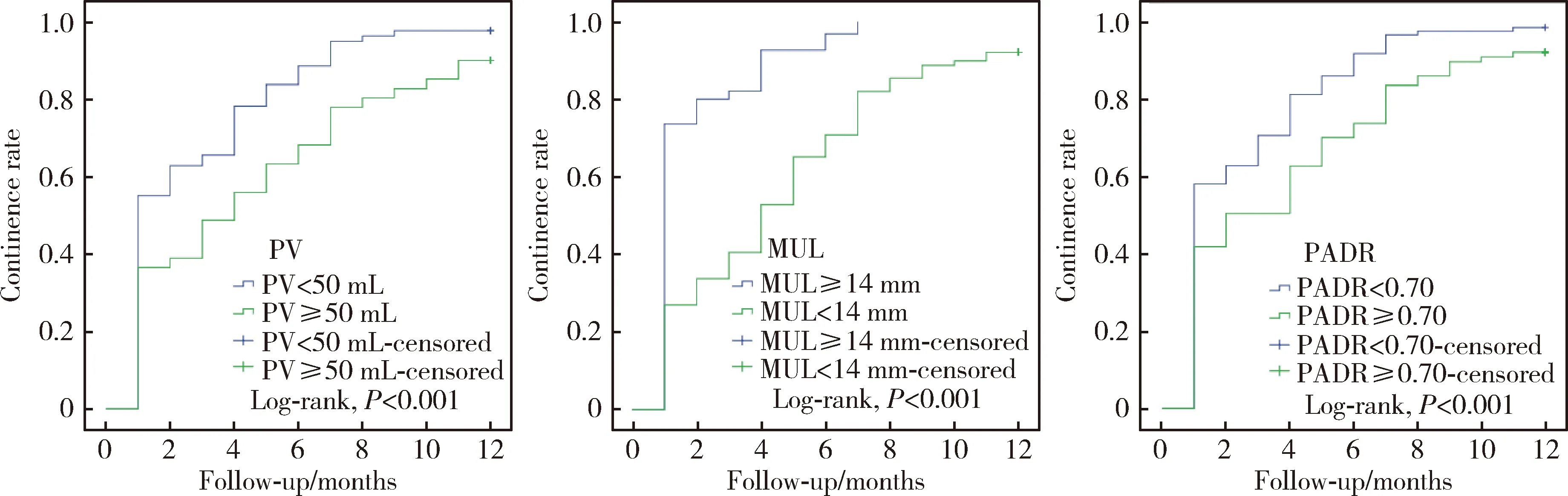
PV, prostate volume; MUL, membranous urethral length; PADR, the ratio of prostate apex depth to pubic height.图2 Kaplan-Meier法绘制患者术后控尿功能恢复曲线Figure 2 Kaplan-Meier curve of continence recovery rate
3 讨论
尿失禁是LRP术后常见的远期手术并发症之一,根治性前列腺切除术后12个月患者发生尿失禁的概率为4%~31%[8]。虽然大部分患者在术后1年内控尿功能逐步恢复,但术后早期尿失禁仍然对患者的生活质量造成负面影响。影响尿失禁发生的因素包含患者自身情况、术者经验及手术技术等[9],目前,手术技术方面已逐步出现保留膀胱颈、保留神经、尿道前壁和后壁重建等的改进[10-12]。患者自身情况对术后控尿功能恢复的影响主要与年龄、BMI、合并症等因素有关[13],此外,术前解剖学因素近年来也成为前列腺癌术后控尿功能恢复的研究热点。
从尿动力学的角度看,实现正常控尿功能的核心条件为尿道内压力高于膀胱内压力,所以如何在前列腺癌术后维持尿道内压力是避免尿失禁的关键。手术过程中应注意保护尿道外括约肌及其神经支配、血液供应,尽可能地保留功能性尿道长度,保护盆底支持结构(如肌肉、筋膜及韧带等)[11]。盆腔MRI能够提供患者术前的后尿道及其周围解剖结构图像,同时可以评估腺体相关参数(如PV和前列腺突入膀胱长度等)[14]和盆底支持结构(如肛提肌厚度和闭孔内肌厚度等)[15]。
本研究回顾性分析了2016年1月至2019年6月于我院行LRP的前列腺癌患者的控尿功能恢复情况,并对LRP术前MRI测量的MUL和PADR与LRP术后患者控尿功能恢复的相关性进行了研究。MUL为前列腺尖端尿道至进入海绵体球部尿道的距离,可间接反映尿道外括约肌长度,其在LRP手术过程中会有不同程度的损失,术前MUL相对较短者存在LRP术后控尿功能延迟恢复的风险。此前已有多项研究证实,术前MUL较短是前列腺癌手术治疗后发生尿失禁的独立危险因素[16-17],与本研究结果相符。所以,在不影响肿瘤切除的前提下尽量保留MUL,避免损失功能性尿道长度是改善术后控尿功能恢复的关键[18]。
PAD定义为前列腺尖部至耻骨上缘水平线的垂直距离。在女性尿失禁的相关研究中,膀胱颈位置相对较低者易出现压力性尿失禁[5]。Kageyama等[7]回顾性分析203例接受腹腔镜或机器人前列腺根治性切除术后患者控尿功能恢复情况,研究中所用参数为膀胱颈耻骨联合比(bladder neck to pubic symphysis ratio,BNPS ratio),即为膀胱颈距耻骨联合上缘的垂直距离与耻骨联合长度之比,多因素分析提示BNPS比是影响术后控尿功能恢复的独立危险因素。Huang等[6]同样发现术后3个月控尿功能恢复与膀胱造影检查中膀胱颈深度相关,另外,通过尿动力学检查发现功能性尿道长度是影响术后早期控尿功能恢复的独立危险因素。Fukui等[19]研究发现,术前MRI测量的PAD可以预测术后膀胱造影检查中的膀胱颈位置,但术前PAD对术后3个月控尿功能恢复在多因素分析中并未达到统计学意义(P=0.06),同时在生存曲线分析中,术前较长MUL且较短PAD的前列腺癌患者在控尿功能恢复过程中具有明显优势(P<0.000 1)。Fukui等[19]的研究直接应用PAD作为术后尿失禁的危险因素进行评估,而本研究引入PADR的概念以抵消不同患者耻骨高度不同对分析结果的影响,得出PADR较高是LRP术后尿失禁独立危险因素的结论。
本研究存在如下局限性:首先,本研究为回顾性分析,入组病例数偏少,且为非单一术者操作,有可能影响研究的可靠性;其次,缺乏尿动力学评估的数据;再次,如能获得术后MRI数据,比较手术前后膀胱颈位置,可能更有临床意义,这也是我们下一步的研究方向。
综上所述,术前MUL、PADR、PV与LRP术后控尿功能恢复存在相关性,术前MUL较短和PADR较高是术后早期尿失禁发生的独立危险因素,此研究结果还需要更大规模的前瞻性临床研究证实。
