地佐辛和舒芬太尼在肥胖患者无痛胃镜检查中效果比较
2021-08-19郭荣鑫郭毅华揭仙容
郭荣鑫 郭毅华 揭仙容
(南方医科大学深圳医院 广东深圳518100)
胃肠镜检查在消化系统疾病诊疗过程中越来越重要,但很多患者因为恐惧而不愿意接受检查,随着舒适化医疗的不断发展,大部分内镜检查治疗在静脉麻醉下完成。在无痛胃肠镜检查过程中,肥胖患者并不少见,这类患者的麻醉风险较大,麻醉诱导后,呼之不醒并没有睫毛反射后进胃镜,仍然容易引起呛咳反应。这时若追加药物,血氧饱和度易发生严重下降。在患者舒适化体验和麻醉安全之间难以达到平衡。目前肥胖患者的给药剂量尚无统一标准[1]。本研究选择60例拟行无痛胃镜检查的肥胖患者,其中40例选择不同剂量舒芬太尼复合丙泊酚麻醉,20例选择地佐辛复合丙泊酚麻醉,观察三组麻醉效果及不良反应发生率,为肥胖患者舒适化体验的安全用药提供参考。现报道如下:
1 资料与方法
1.1 一般资料 选择南方医科大学深圳医院2017年11月~2018年5月拟行无痛胃镜检查的肥胖患者60例。所有患者均经麻醉门诊评估,麻醉医师详细了解患者的病史,进行气道评估,并进行必要的辅助检查。纳入标准:美国麻醉师协会(ASA)分级Ⅰ~Ⅱ级;体质量指数(BMI)>28 kg/m2;年龄20~65岁;无明显呼吸系统、循环系统合并症;与患者或家属签署麻醉知情同意书。按照随机数字表法分为舒芬太尼5 μg组(S1组)、舒芬太尼8 μg组(S2组)、地佐辛5 mg组(D组),每组20例。三组患者一般资料,如年龄、性别、BMI、检查时间等比较,差异均无统计学意义(P>0.05)。见表1。
表1 三组一般资料比较( ±s)

表1 三组一般资料比较( ±s)
组别 n 男/女(例) 年龄(岁) BMI(kg/m2) 胃镜检查时间(min)S1 S2 D 20 20 20 9/11 8/12 11/9 45.05±10.34 42.10±9.43 44.8±11.40 29.55±1.03 29.92±1.07 29.32±0.81 10.20±1.85 10.55±1.96 10.60±1.85
1.2 麻醉方法 患者在准备间开放静脉,适量输注林格氏液,入室后常规监测心电图、血压、心率、脉搏、血氧饱和度(SPO2),鼻导管吸氧2 L/min,S1组静脉注射枸橼酸舒芬太尼注射液(国药准字H20054171)5 μg,S2组静脉注射舒芬太尼8 μg,D组静脉注射地佐辛注射液(国药准字H20080329)5 mg。1 min后三组均缓慢匀速静脉注射丙泊酚乳状注射液(注册证号H20171278)100~125 mg,待睫毛反射消失,肌肉松弛后开始置入胃镜检查。微量注射泵持续泵注丙泊酚4~5 mg/(kg·h)维持麻醉。术中SPO2下降时予以托下颌、增加氧流量处理,下降至90%以下,并且不能上升时置入鼻咽通气道。发生呛咳、体动时静脉注射丙泊酚20~30 mg。手术结束后送PACU继续观察,患者改良Aldrete评分≥9分可出PACU。
1.3 观察指标 比较三组患者入室时(T1)、麻醉给药后(T2)、胃镜进入时(T3)、麻醉诱导后3 min(T4)各个时相的平均动脉压(MAP)、心率(HR)、血氧饱和度(SPO2)变化,以及胃镜检查过程中呼吸抑制、呛咳、体动等不良反应发生率。所有麻醉操作均由同一位经验丰富的麻醉医师完成,生命体征和不良反应的记录则由同一位麻醉护士完成,麻醉护士不知道具体分组。
1.4 统计学方法 采用SPSS20.0统计学软件进行分析,计量资料以(±s)表示,采用重复测量设计资料的方差分析。计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组不同时相血流动力学指标变化比较 D组和S1组比较,术中MAP、SPO2变化无明显差异(P>0.05),T3时HR变化有差异(P<0.05);D组和S2组比较,在T4时MAP、HR、SPO2变化均有显著差异(P<0.05),而且相对于T1,在T4时三组生命体征均有变化(P<0.05)。见表2。
表2 三组不同时相血流动力学指标变化比较( ±s)
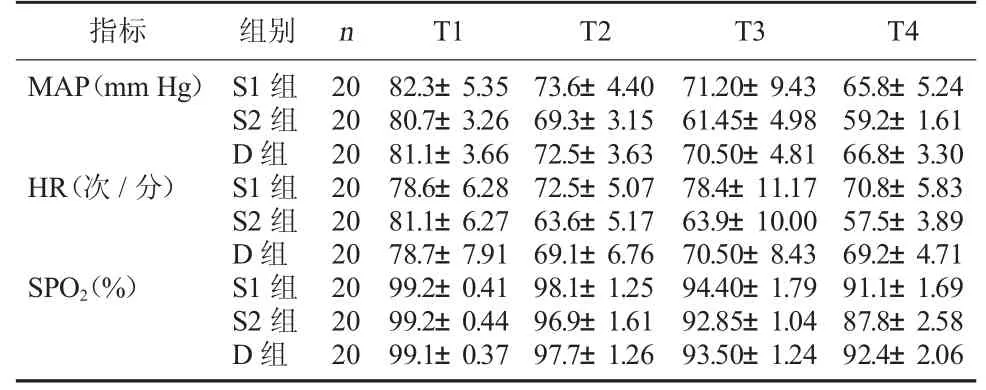
表2 三组不同时相血流动力学指标变化比较( ±s)
指标 组别 n T1 T2 T3 T4 MAP(mm Hg)HR(次/分)SPO2(%)S1组S2组D组S1组S2组D组S1组S2组D组20 20 20 20 20 20 20 20 20 82.3±5.35 80.7±3.26 81.1±3.66 78.6±6.28 81.1±6.27 78.7±7.91 99.2±0.41 99.2±0.44 99.1±0.37 73.6±4.40 69.3±3.15 72.5±3.63 72.5±5.07 63.6±5.17 69.1±6.76 98.1±1.25 96.9±1.61 97.7±1.26 71.20±9.43 61.45±4.98 70.50±4.81 78.4±11.17 63.9±10.00 70.50±8.43 94.40±1.79 92.85±1.04 93.50±1.24 65.8±5.24 59.2±1.61 66.8±3.30 70.8±5.83 57.5±3.89 69.2±4.71 91.1±1.69 87.8±2.58 92.4±2.06
2.3 三组胃镜检查过程中不良反应发生率比较 D组和S1组比较,呼吸抑制、体动发生率比较无明显差异(P>0.05),D组呛咳发生率低于S1组(P<0.05);D组和S2组比较,D组呼吸抑制发生率低于S2组(P<0.05),呛咳、体动发生率比较无明显差异(P>0.05)。见表3。
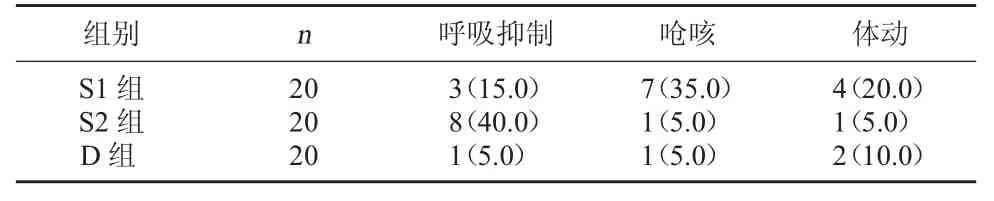
表3 三组胃镜检查过程中不良反应发生率比较[例(%)]
3 讨论
门诊麻醉风险较高,麻醉医师相对较少,抢救药品及医疗设备不完善,患者病情复杂多变。本院所有进行无痛胃肠镜检查的患者都要提前在麻醉门诊进行评估,设立麻醉门诊这一新的医疗单元符合国际化做法,是围术期医学的起点[2]。它可以使麻醉医师及时获得患者的相关信息并作出决策,有效规避麻醉手术风险。尤其是老年、合并心肺疾病、肥胖患者等一些特殊人群胃肠镜检查风险较高,经过提前充分沟通,减轻患者的紧张情绪,麻醉医师做好充分准备,提高患者检查的舒适性和安全性,同时也为本研究病例收集提供便利。
随着城市生活节奏的加快,由于生活作息和饮食不规律,在日常的消化内镜诊疗工作中,肥胖患者并不少见,这类患者舌体肥大,颈部粗短,而且容易伴发鼾症,所以术中极易发生舌后坠,导致血氧饱和度严重下降。患者上呼吸道被胃镜占用,当发生舌后坠和呼吸抑制时,麻醉医师处理相对被动,因此麻醉用药更加谨慎,需要保证安全且有效的麻醉深度[3]。
肥胖及鼾症患者的静脉全麻要注意患者舒适化体验和麻醉安全之间的平衡,既不能为了减轻患者呼吸抑制而减少用药量,更不能因为患者体重偏大而盲目追加剂量。丙泊酚具有良好的镇静效果,研究表明首剂量在125 mg以内较为安全,肥胖患者按实际体质量计算给药量时往往容易过量,对呼吸和循环均有明显抑制[4]。所以本研究中丙泊酚使用量并没有按体质量给药,而是缓慢静脉推注,同时密切监测患者的呼吸。丙泊酚镇静效果良好,却没有镇痛作用,为了减少不良反应发生,通常预先给予适量的镇痛药,通过复合用药来实现患者舒适化体验和麻醉安全之间的平衡。舒芬太尼是镇痛效果最强的阿片类受体激动剂,目前常与丙泊酚联合应用于无痛胃肠镜检查,小剂量使用即可明显减少丙泊酚的用量。但是舒芬太尼会产生呼吸抑制作用,且呼吸抑制的程度和剂量相关[5]。有研究表明舒芬太尼0.1~0.2 滋g/kg安全应用于普通患者胃镜检查[6]。地佐辛的效价与吗啡大致相同,最新研究表明地佐辛具有去甲肾上腺素再摄取抑制剂的作用[7],因此和阿片类药物相比,地佐辛对心血管的抑制作用减轻,患者循环功能更稳定,术中MAP下降较少。地佐辛与丙泊酚联合使用可以成功地应用于无痛结肠镜检查和经内镜逆行胰胆管造影术(ERCP)[8~9]。
本研究选用地佐辛和不同剂量的舒芬太尼分别联合丙泊酚应用于肥胖患者无痛胃镜检查中,结果显示,应用较小剂量的舒芬太尼(5 滋g),检查过程中呼吸、循环相对稳定,但是对于肥胖患者,麻醉之后呼之不醒并没有睫毛反射后,胃镜置入和检查过程中仍易于发生呛咳反应。应用较大剂量的舒芬太尼(8 滋g),呛咳反应发生明显减少,但是循环波动较大且呼吸抑制发生率较高。而静脉给予地佐辛5 mg,联合丙泊酚则能维持相对安全的麻醉深度,即能维持呼吸、循环平稳,又能减少呛咳等不良反应的发生。本研究纳入的研究对象中有一部分是胃肠镜同时做,联合肠镜检查的患者服用泻药,有可能影响术中循环,此外体质量指数不能完全反映肥胖患者的生理特征。综上所述,和不同剂量的舒芬太尼联合丙泊酚相比较,地佐辛联合丙泊酚在肥胖患者无痛胃镜检查静脉麻醉中,生命体征相对平稳,呼吸抑制较小,而呛咳等不良反应发生率也较低,可以安全用于肥胖患者无痛胃镜麻醉。
