不同就诊方式对急性前壁ST段抬高心肌梗死患者救治效率及预后的影响
2021-08-16郑州市中心医院450000宋婉宁
郑州市中心医院(450000)宋婉宁
ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)是临床常见的危急重症心血管疾病,患者由于血管完全阻塞或冠状动脉血供应减少导致其病情进展快、死亡率高。急诊经皮冠状动脉介入(Percutaneous Coronary Intervention,PCI)术能有效挽救STEMI患者濒死的心肌细胞,增加患者心肌血流量,改善患者预后[1]。然而PCI手术具有严格的时间窗限制,目前普遍认为PCI术门-囊时间(DTB)在90min内可显著提高患者救治成功率[2]。然而,国内常规就诊模式及“120”来院就诊方式于院前及入院后分诊浪费不少时间,导致患者难以在发病90min内完成PCI术,影响患者PCI救治效果。因此,本研究将探讨不同的就诊方式对STEMI患者就诊时间及救治效率的影响,现报告如下。
1 资料及方法
1.1 临床资料 2019年1月~2019年12月选取本院急诊科收治的STEMI患者115例,患者知情同意,愿意配合本次研究。根据患者就诊方式差异分为常规就诊组(A组,n=35),男18例、女17例,年龄(63.12±2.96)岁,NYHA心功能分级:Ⅰ级20例、Ⅱ级15例;120来院组(B组,n=40),男22例、女18例,年龄(62.98±3.33)岁,NYHA心功能分级:Ⅰ级22例、Ⅱ级18例;院前急救系统转运组(EMS)(C组,n=40),男21例、女19例,年龄(62.41±3.45)岁,NYHA心功能分级:Ⅰ级23例、Ⅱ级17例。三组临床资料比较差异不显著(P>0.05),具有可比性。
1.2 方法 A组患者采用常规就诊方法,即患者发病后由家属自行送至急诊科就诊,分诊后对患者进行抢救并通知介入科医师进行会诊,为患者开通绿色救治通道进入导管室;B组患者在家呼叫“120”就诊,即由患者本人或其家属呼叫“120”救护车,由急诊车送至急诊科,入院后对患者进行分诊,并送至急诊救治,然后邀请介入科医师对患者进行介入治疗;C组患者采用EMS系统就诊,即由患者及其家属呼叫“120”急救车,随车心内科医师现场为患者行心电图检查,并将心电图检查结果及时通过微信或QQ传送回科室,科室立即召集心内科及介入科主治医师对患者病情进行共同会诊并最终确认诊断方案,同时通知导管室做好准备,患者入院后立即将其送至导管室内进行治疗。见附图。
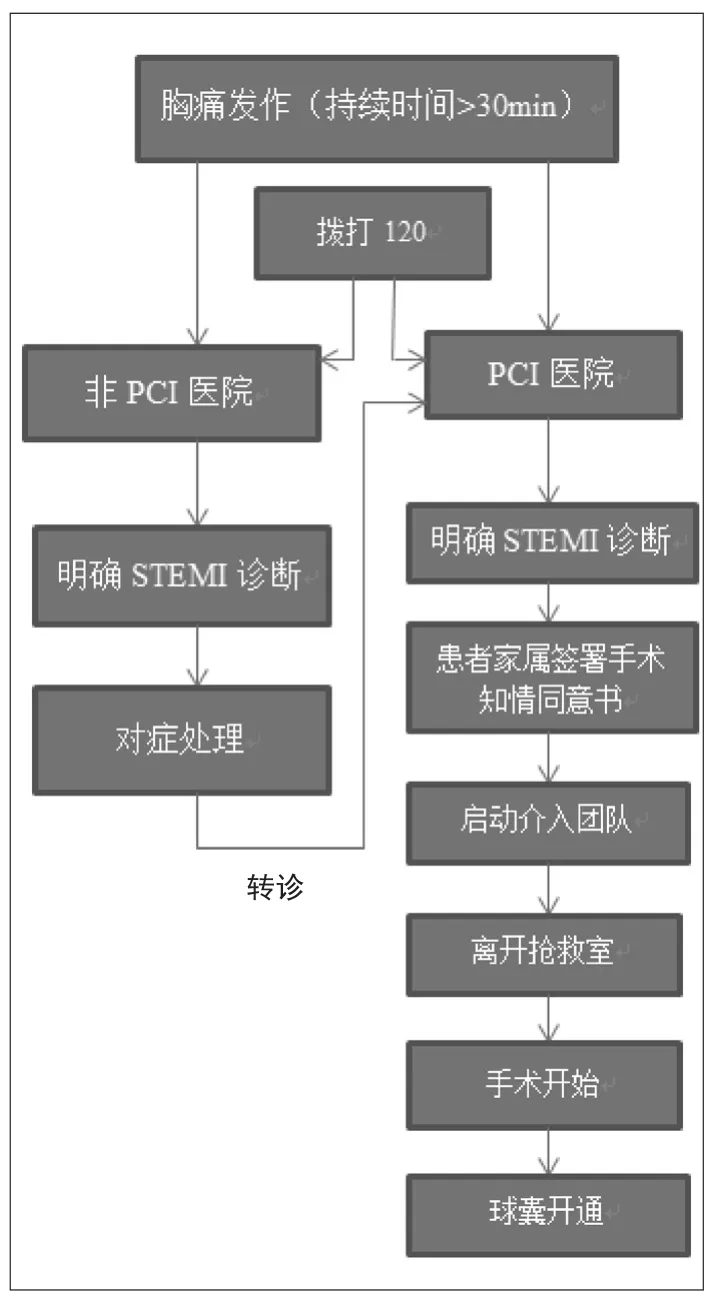
附图 STEMI患者不同就诊方式流程图
1.3 观察指标 比较3组患者总缺血时间、院前延误时间、入院后至导管室等待时间、门-囊时间(DTB)、门-字时间(DTS)、字囊时间(STB)、介入操作时间、DTB达标率、患者救治成功率、医疗纠纷发生率及家属满意率。总缺血时间即胸痛发作至球囊扩张时间;院前延误时间是指胸痛发作至入院行PCI的时间;入院后至导管室等待时间指入院至等待PCI时间;DTB指患者入PCI医院至球囊扩张时间;DTS指患者从入PCI至家属签署手术知情同意书时间;STB是指患者从家属签手术同意书至球囊扩张时间;介入操作时间是指患者PCI术值球囊扩张实施后血管再通时间间隔。家属满意率采用患者满意度调查问卷进行评价,问卷共10个条目,赋值0~3分,总评分>20分为满意。
1.4 统计学方法 数据的分析选择运用的是SPSS21.0软件,计量资料以均数±标准差(±s)表示,两两比较采用LSD-t检验,两组DTB达标率、患者救治成功率、医疗纠纷发生率及家属满意率以%代表,运用χ2检验,P<0.05则对比差异存在统计学价值。
2 结果
2.1 不同就诊方式对患者预后的影响 C组DTB达标率(100.00%)及满意率(97.50%)高于A组(68.57%、62.50%)、B组(70.00%、70.00%)(P<0.05),而C组、A组救治成功率分别为100.00%、80.00%,高于B组的75.00%(P<0.05),而C组医疗纠纷发生率为2.50%,低于A组(22.86%)和B组(20.00%)(P<0.05)。
2.2 不同就诊方式患者就诊时间比较 C组总缺血时间、院前延误时间、入院后至导管室等待时间、DTB、DTS、STB、介入操作时间均短于A组和B组(P<0.05),而B组总缺血时间、院前延误时间短于A组(P<0.05),见附表。
附表 不同就诊方式患者就诊时间比较(±s)
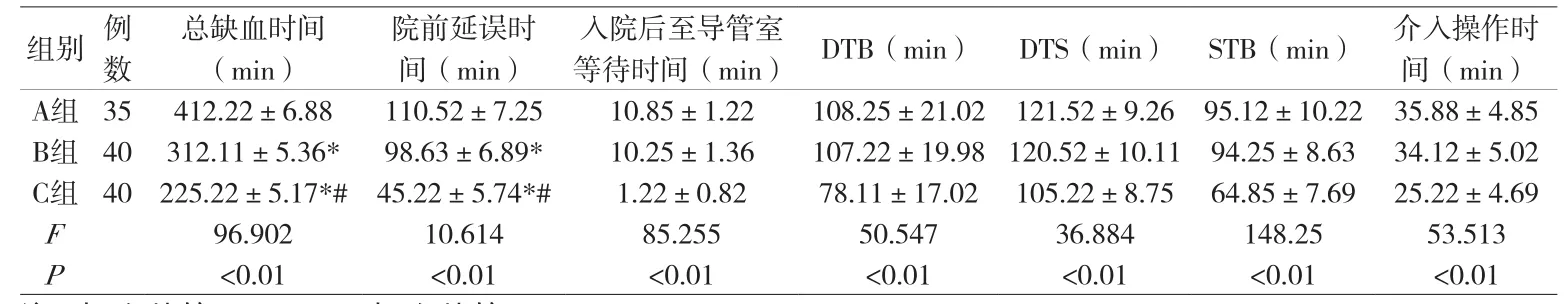
附表 不同就诊方式患者就诊时间比较(±s)
注:与A组比较,*P<0.05;与B组比较,#P<0.05。
等待时间(min) DTB(min) DTS(min) STB(min) 介入操作时间(min)组别例数总缺血时间(min)院前延误时间(min)入院后至导管室A组 35 412.22±6.88 110.52±7.25 10.85±1.22 108.25±21.02 121.52±9.26 95.12±10.22 35.88±4.85 B组 40 312.11±5.36* 98.63±6.89* 10.25±1.36 107.22±19.98 120.52±10.11 94.25±8.63 34.12±5.02 C组 40 225.22±5.17*# 45.22±5.74*# 1.22±0.82 78.11±17.02 105.22±8.75 64.85±7.69 25.22±4.69 F 96.902 10.614 85.255 50.547 36.884 148.25 53.513 P<0.01 <0.01 <0.01 <0.01 <0.01 <0.01 <0.01
3 讨论
对早期STEMI患者行早期介入手术治疗能有效改善患者心肌再灌注,挽救患者濒死的心肌细胞,降低患者死亡率[3]。急诊介入手术是改善STEMI患者心肌再灌注及病变血管再通的主要诊疗手段,其中临床诊疗指南建议将DTB时间控制在90min内,但受各种因素影响目前医院难以达到上述标准[4]。临床上不少患者由于错过了DTB最佳时间窗,导致其治疗效果受影响。研究指出[5],采取有效的就诊方式能有效缩短患者就诊时间,提高患者DTB达标率,从而改善患者预后。本研究结果中A组、B组DBT达标率分为68.57%、70%均未达到世界卫生组织要求的75%。但A组、B组DBT达标率高于其他文献,这可能由于本院对患者启动了绿色救治通道有关,通过启动绿色救治通道简化了患者院内转运流程,缩短了患者由急诊进入导管室的时间,从而提高了患者DBT达标率及抢救成功率。
本研究中C组总缺血时间、院前延误时间、入院后至导管室等待时间、DTB、DTS、STB、介入操作时间均短于A组和B组(P<0.05),表明与常规就诊和“120就诊模式”相比,EMS就诊模式能有效缩短STEMI患者就诊时间,提高患者DBT达标率。而B组总缺血时间、院前延误时间短于A组(P<0.05),这表明“120就诊模式”较自行就诊模式能节省院前时间,因此对于未有条件开展EMS就诊模式的地区可选择“120就诊模式”节省院前就医时间。EMS就诊模式是欧美临床诊疗指南推荐的措施之一,主要是利用信息化手段在患者送院途中将患者心电图诊断信息及病情及时传送至急诊科,急诊科接收患者信息后提前做好介入手术相关准备,提高患者就诊效率[6]。心电图是STEMI患者病情判断的重要依据,EMS就诊模式在院前将心电图发送给急诊科室能缩短患者院内各种诊查时间,使患者能快速确诊,加快患者转运,缩短患者就诊时间[7]。另有研究[8]指出,心电图远程传输后ACS患者90min内完成球囊扩张的比例超过30%。同时“120”急救车内接诊医师通过与急诊医师强化沟通,使急诊医师能第一时间获得患者心电图资料并与介入科医师共同商讨患者治疗方案,对于介入手术指征明确的患者在其送院后第一时间为其安排介入手术,从而简化了患者就诊流程,缩短了患者院内就诊时间,为患者介入手术赢得了宝贵的时间窗,提高了患者救治成功率,降低了患者院内由于各种繁琐流程而引起的医疗纠纷事件,进而提高了患者对急诊服务的满意度。
综上所述,EMS就诊方式能有效提高急诊STEMI患者救治效果,缩短患者救治时间,提高患者DTB达标率及救治成功率,从而提高患者家属对急诊的满意度。
