探究宫腔镜技术在异常子宫出血患者诊断治疗中的应用价值
2021-08-14柳丽君
柳丽君
异常子宫出血作为临床常见妇科疾病,临床表现为月经量大、经期时间长、非月经期阴道出血等,在全部妇科疾病中,异常子宫出血约占20%,发病率高,尤其是肥胖女性,发病风险更高[1]。该病发生与子宫内膜息肉、子宫黏膜下肌瘤、子宫内膜癌等相关,不仅为患者身体带来健康带来影响,还影响了患者日常生活,因此,及时诊断并以合理手段治疗非常重要。近年来,宫腔镜技术迅猛发展,并在临床中广泛应用,在各种疾病诊断与治疗中发挥了显著效果[2]。本文以本院收治的64 例异常子宫出血患者为例,探讨了宫腔镜技术的诊断与治疗价值。
1 资料与方法
1.1 一般资料 选取2019 年3 月~2021 年2 月来本院治疗的64 例异常子宫出血患者展开研究,纳入标准:患者符合《异常子宫出血诊断与治疗指南》内标准[3];患者沟通能力良好;无宫腔镜技术禁忌证;患者同意参与此次研究。排除标准:产后出血患者;阴道出血患者;精神障碍患者;合并严重心肝肾障碍患者;病历资料不全患者。将纳入的患者随机分为观察组和对照组,各32 例。观察组患者年龄22~47 岁,平均年龄(34.52±4.18)岁,病程3 个月~2 年,平均病程(13.50±3.51)个月;月经量过多9 例,经期延长11 例,月经期不规则出血9 例,围绝经期出血3 例。对照组患者年龄23~47 岁,平均年龄(35.01±4.01)岁;病程4 个月~2 年,平均病程(14.02±3.35)个月;月经量过多8 例,经期延长10 例,月经期不规则出血9 例,围绝经期出血5 例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 临床检查:对观察组患者进行病理学检查与宫腔镜技术检查,具体操作如下:患者检查前术前禁食6~8 h,使用电视宫腔镜(产地:日本,型号:OLYMPUS)及配套设备,以生理盐水为膨胀液,膨胀压力控制在100~120 mm Hg(1 mm Hg=0.133 kPa)左右,不可以超出均值的主动脉压水准。患者保持膀胱截石位,全身麻醉后,对阴道常规消毒,置入宫腔镜,先观察宫腔全貌,宫底、宫腔前后壁、输卵管开口,在退出过程中观察子宫颈内口和子宫颈管,对于子宫内膜异常情况,应取病灶位置病理学组织,送到实验室进行病理学检查。
临床治疗:对照组给予常规治疗,即宫腔内膜刮除术,将相应组织刮除之后,病理送检。观察组使用宫腔镜技术治疗,具体步骤如下:①患者月经干净后3~7 d,开始宫腔镜治疗。②术前1~2 d,软化宫颈管,有效扩张患者宫颈。③宫腔镜手术多采用硬膜腔外麻醉或静脉麻醉,引导患者排空膀胱,麻醉成功后,患者保持膀胱截石位,对宫颈、阴道常规消毒,子宫颈钳夹持子宫颈,探针了解宫腔深度和方向,扩张子宫颈至大于镜体外鞘直径半号。接通液体膨宫泵,调整压力,膨宫液膨开子宫颈,宫腔镜在直视下缓慢插入宫腔,评估宫腔空间体积,调节彭宫泵压力,使宫腔内压力达到所需压力,膨胀压力控制在100~120 mm Hg 左右,不可以超出均值的主动脉压水准,以宫腔镜指引进行治疗。
1.3 观察指标及判定标准 分析观察组不同疾病类型宫腔镜诊断符合率,比较两组治疗效果。①以病理学诊断为金标准,观察宫腔镜技术诊断结果的符合率。在宫腔镜技术应用中,置镜顺利,图像清晰,手术时间在12~58 min,平均手术时间(35.03±7.68)min,最大程度保障了检查结果的准确度。宫腔镜技术诊断符合率=(宫腔镜诊断/病理学诊断)×100%。疗效判定标准:对两组患者治疗8 周后的临床症状评估,显效:患者异常子宫出血消失,各项临床症状消失;有效:患者出血情况基本痊愈,其他临床症状也明显改善;无效:患者子宫出血相关症状改善不明显或疾病再次复发。总有效率=(显效+有效)/总例数×100%。
1.4 统计学方法 采用SPSS23.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 不同疾病类型宫腔镜诊断符合率分析 观察组患者均进行宫腔镜检查与病理学检查,以病理学检查为金标准,宫腔镜诊断符合29 例,符合率为90.63%,其中子宫黏膜下肌瘤、功能失调性子宫出血、子宫内膜息肉、子宫内膜恶变和不典型增生的宫腔镜诊断符合率分别为100.00%、94.74%、75.00%、66.67%。见表1。

表1 观察组不同疾病类型宫腔镜诊断符合率分析(n,%)
2.2 临床疗效 观察组治疗总有效率96.88%高于对照组的78.13%,差异有统计学意义(P<0.05)。见表2。
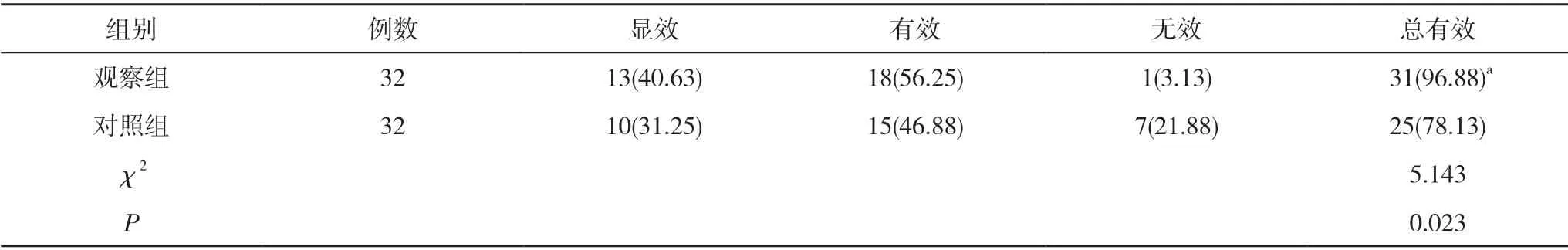
表2 两组临床疗效比较[n(%)]
3 讨论
子宫异常出血作为妇科常见疾病,仅依靠传统B 超、诊断性刮宫、子宫输卵管碘油造影等方式,很难准确判断患者宫腔病变,如:较小肌瘤、息肉难以被发现,致使患者反复出血,影响了患者生活质量,若长期得不到有效治疗,使疾病不断发展,最终可能恶化,影响患者生命安全。
引发异常子宫出血的因素较多,如:子宫内膜增生、息肉、黏膜下肌瘤等,均可导致异常子宫出血[4]。刮宫术作为常规诊断方式,操作简单,但难以在直视下进行,无法充分暴露患者宫腔、宫颈,盲目性刮宫不仅影响了疾病诊断结果,还容易遗漏微小病灶,如:子宫角与相邻病灶。B 超作为常用诊断方式,重复性强、无痛,容易被患者接受,临床上应用价值显著。但是,B 超诊断时,受到腹部组织影响,加之,部分病灶入侵子宫内膜,B 超难以清晰展现病灶,影响了诊断结果。近年来,微创技术的发展,宫腔镜技术作为代表,被临床广泛应用,其的视野清晰、微创、无痛等优势,是传统诊断方式所无法取代的[5,6]。宫腔镜技术能够通过摄像头准确定位病灶,增强诊断准确性,降低漏诊率。在异常子宫出血患者治疗时,常规治疗方式主要通过刮除子宫内膜甚至切除子宫,达到治疗效果,却也导致患者器官失去功能,对患者带来较大生理与心理创伤[7]。宫腔镜技术的应用,能够直接通过阴道进入子宫,观察子宫内情况,确定病灶后,采用宫腔镜电切术,将病灶位置切除,治疗患者的同时,并不影响患者子宫正常功能。在本研究中,宫腔镜技术诊断符合率达90.63%,观察组治疗总有效率96.88%高于对照组的78.13%,差异有统计学意义(P<0.05)。可见,宫腔镜技术的应用,不仅诊断准确率高,还增强了治疗效果,临床推广价值显著。
综上所述,宫腔镜技术的应用,可直观观察患者宫腔具体情况,准确定位患者病灶,诊断准确性有保障。同时,根据病灶位置给予电切治疗,对患者损伤较小,治疗效果较高,应用价值显著。
