三种气道损伤因素对老年机械通气患者首次拔管的影响
2021-08-13陈亚欧陆件钱春霞
陈亚欧 陆件 钱春霞
南京医科大学附属苏州医院(苏州市立医院)重症医学科 215000
机械通气是重症医学科最常见的治疗手段之一,成功脱机拔管是最终目的。早在1998年一项单中心回顾性研究[1]通过分析74例再次气管插管的ICU 患者,将拔管失败分为两大类原因:气道衰竭(31%)和非气道衰竭 (69%)。气道衰竭导致的拔管失败被定义为由于无法维持稳定的自主呼吸而导致的拔管失败。Epstein和Ciubotaru[1]将此定义为,因误吸或过量下呼吸道分泌物引起的上气道阻塞和拔管后因无效咳嗽或无法咳痰而出现肺不张。由充血性心力衰竭、ARDS和气胸、大量胸水等原因引起通气不足归于非气道衰竭。
通过容量管理、胸水引流、抗菌药物使用等措施干预,非气道因素往往是可控的。但对于气道因素,尤其是自主咳嗽功能不完全的患者,即使经过加强雾化、机械排痰、康复锻炼等处理,依然有相当比例患者需再次建立人工气道接受机械通气。有学者发现年龄是拔管失败的独立危险因素,并且老年患者因气道衰竭导致拔管失败发生率更高[2-3]。通过临床观察及文献资料[1,4]发现,引起气道衰竭的原因除了呼吸道基础病、原发的咳嗽功能障碍、年龄等学术界公认因素[1-5],机械通气始末能造成的气道损伤的原因(插管时的声门损伤、机械通气时间、平均气囊压水平)亦可能成为导致拔管失败的危险因素,并且高龄患者危险系数更高。目前有研究显示过早或过晚拔管都会导致拔管失败[5],但有关插管时的声门损伤、机械通气期间平均气囊压水平对拔管结局的影响未见报道。本研究回顾性分析122例老年患者机械通气过程中可能引起气道功能受损的3种因素(插管时的声门损伤、机械通气时间、平均气囊压水平)对老年患者首次拔管的影响。
1 对象与方法
1.1 研究对象 回顾性研究。分析2015年1月至2020年12月在苏州市立医院ICU、EICU、RICU住院治疗的122例机械通气老年患者,年龄范围为65~88岁,平均年龄 (76.9±4.83)岁,其中男79例,女43例。研究以通过自主呼吸试验首次拔管7 d内再次建立机械通气为标准,分为拔管成功组(87例)和拔管失败组(35例)。
1.2 纳入及排除标准 纳入标准:(1)年龄≥65岁。(2)首次拔管通过自主呼吸试验[5],将气管插管连接T 管或设置呼吸机参数为压力支持模式,支持压力为5~7 cm H2O (1 cm H2O=0.098 k Pa)以下,呼气末正压为2~3 cm H2O,吸入氧浓度为30%~35%,使血氧饱和度维持在90%以上持续30 min以上,并达到以下条件。①吸入氧浓度≤50%时,p H ≥7.32,PaCO2上 升≤10 mm Hg(1 mm Hg=0.133 kPa),PaO2≥60 mm Hg;②血氧饱和度≥90%,心率≤140 次/min 且上升幅度≤20%,呼吸频率≤35 次/min 且上升≤50%,无意识障碍,无胸闷、大汗等。(3)机械通气时间超过3~10 d。机械通气3 d内往往提示病情较轻或急性可逆,研究意义不大;而超过10 d病例我院常规予以气管切开术。(4)首次拔管后随访时间满7 d。
排除标准:(1)观察期间患者死亡或自动出院;(2)病例资料不全,变量数据不可靠或大量缺失。
本研究经医院伦理委员会批准符合医学伦理学标准。
1.3 研究方法 比较2组年龄、入院时APACHEⅡ评分、拔管前血红蛋白、白蛋白、PaO2、白细胞计数。
3个可能造成机械通气患者气道损伤的原因:声门损伤(表现为多次插管或插管过程可见的声门出血)、机械通气时间(通过护理记录单计算)、平均气囊压水平(我院监护室常规每4小时监测并调整气囊压,根据护理记录单计算平均值)。
研究推测上述3个因素可能通过影响老年患者拔管后的咳嗽功能以实现对拔管结局的影响,故查找患者是否存在拔管后新发咳嗽功能障碍(咳嗽无力、咳痰不畅等),或是在原来咳嗽障碍基础上进一步加重。
以75岁为界限进行分层分析,将75岁以上病例69例同样根据首次拔管7 d内再次行气管插管分组,拔管成功组44例,拔管失败组25例。探索声门损伤、机械通气时间、平均气囊压对75岁以上老年人拔管结局的影响,同时研究声门损伤、机械通气时间、平均气囊压对75岁以上患者拔管后自主咳痰能力的影响。
1.4 统计学分析 采用SPSS 25.0软件进行统计分析。正态分布计量资料以±s表示,组间比较采用独立样本t检验;非正态分布计量资料以M(P25,P75)表示,组间比较采用秩和检验。计数资料以例数 (百分数)表示,组间比较采用χ2检验。行非条件logistic回归分析拔管失败的影响因素;通过连续变量机械通气时间、平均气囊压预测拔管后咳嗽功能障碍,绘制受试者工作特征(receiver operating characteristic,ROC)曲线。声门损伤对拔管后咳嗽功能障碍相对危险性,进行非条件logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 2 组一般资料比较 2 组年龄、入院时APACHE Ⅱ评分、拔管前PaO2差异有统计学意义(P值均<0.05);而2组拔管前白细胞计数、血红蛋白、白蛋白,拔管后咳嗽功能障碍的发生率,3种可能造成气道损伤的原因 (机械通气时间、平均气囊压、声门损伤)比较差异均无统计学意义。见表1。
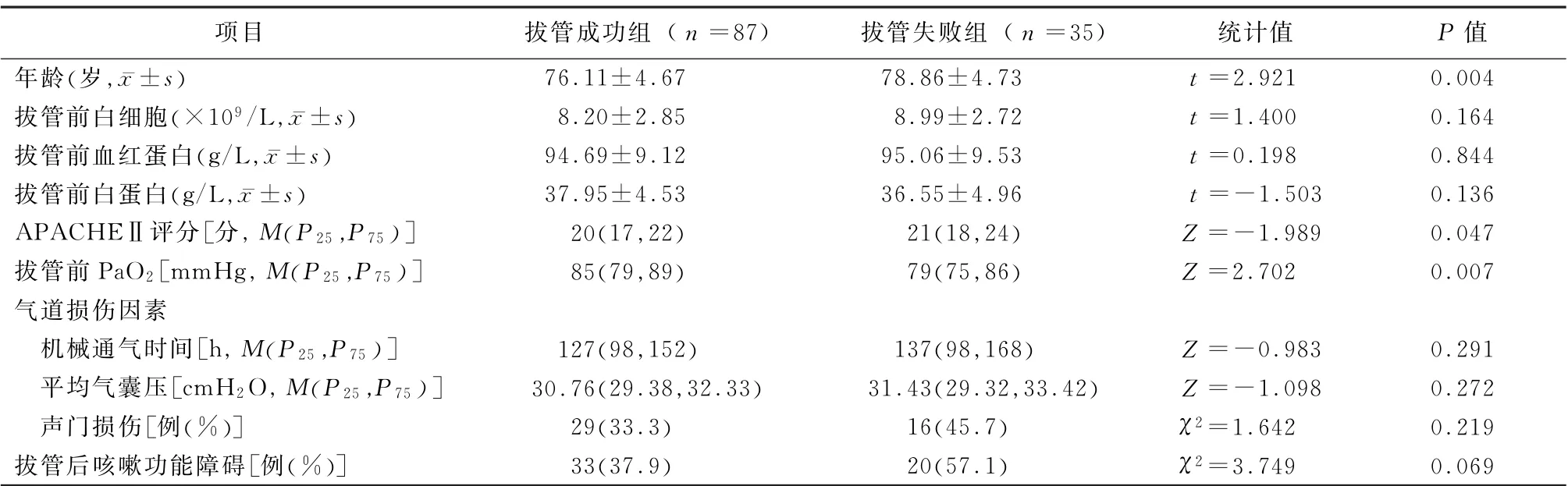
表1 2组病例一般资料比较
2.2 75岁以上病例资料比较 2组75岁以上患者年龄、入院时APACHE Ⅱ评分、拔管前血红蛋白、白蛋白、白细胞计数、机械通气时间比较差异无统计学意义。2 组拔管前PaO2、可能造成气道衰竭的原因(声门损伤、平均气囊压)、拔管后咳嗽功能障碍的发生率比较差异有统计学意义 (P值均<0.05)。见表2。
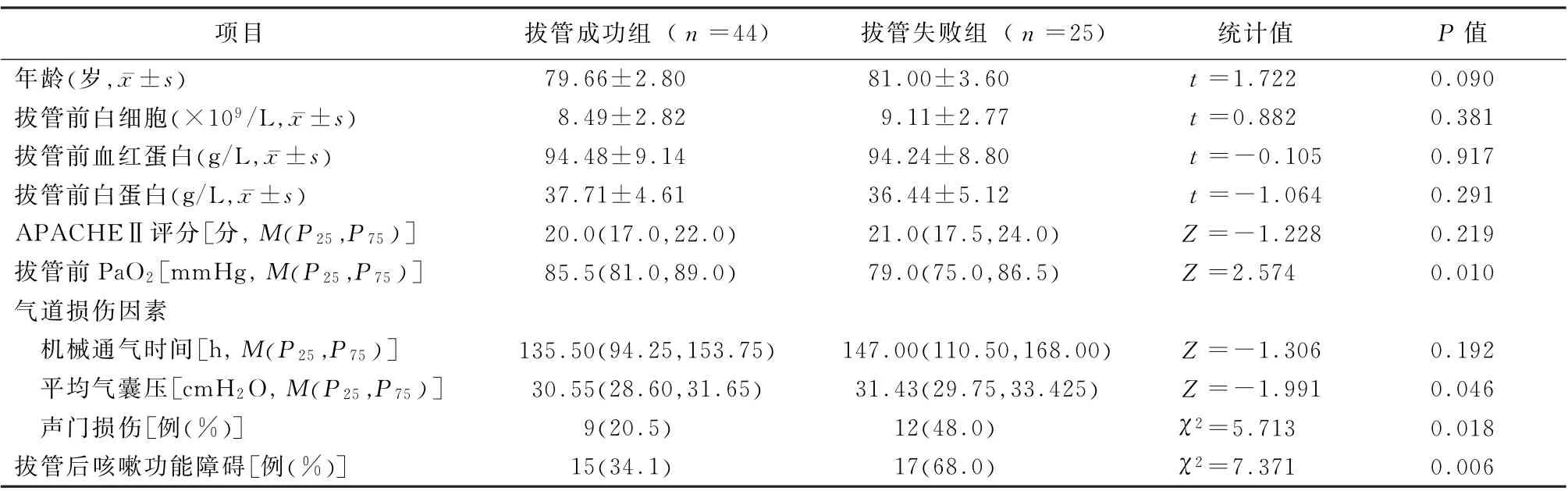
表2 2组75岁以上病例资料比较
2.3 3种气道损伤因素对75岁以上患者拔管失败的影响 以拔管失败为因变量,年龄、APACHEⅡ评分、拔管前PaO2、机械通气时间、平均气囊压、声门损伤为自变量,进行非条件logistic回归分析(霍斯默检验P=0.25)。结果显示,年龄、拔管前PaO2、平均气囊压、声门损伤均为75岁以上患者拔管失败的危险因素 (P值均<0.05)。见表3。

表3 75岁以上患者拔管失败相关因素的非条件logistic回归分析
2.4 3种气道损伤因素对75岁以上病例拔管后咳嗽功能的影响 将75岁以上病例以拔管后咳嗽功能障碍为因变量,年龄、APACHEⅡ评分、拔管前PaO2、机械通气时间、平均气囊压、声门损伤为自变量,通过非条件logistic回归分析,声门损伤可致拔管后咳嗽功能障碍的发生风险增高(OR=11.202,95%CI:2.329~53.872,P=0.030)。通过连续变量机械通气时间、平均气囊压预测拔管后咳嗽功能障碍,绘制ROC曲线 (图1)。机械通气时间ROC 曲线下面积为0.544,95%CI:0.405~0.683,P=0.528,对拔管后咳嗽功能障碍无预测价值;平均气囊压ROC 曲线下面积为0.726,95%CI:0.601~0.850,P=0.001,对拔管后咳嗽功能障碍有中等预测价值。
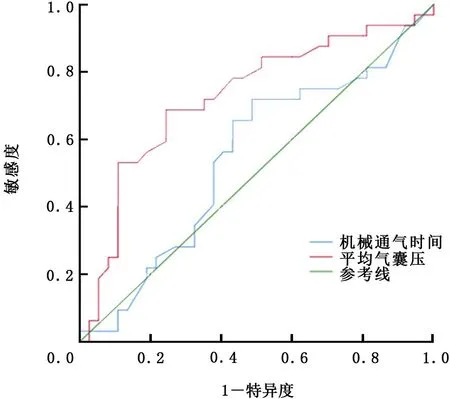
图1 机械通气时间、平均气囊压预测咳嗽功能障碍的受试者工作特征曲线
3 讨论
机械通气是一种挽救生命的干预措施。在ICU,脱离有创机械通气的时机把控对临床医师来说是一个重要的问题。插管时间过长,可能会出现呼吸机相关性肺炎等并发症[6]。而过早拔管,再插管会导致更高的病死率和长期残疾,例如拔管失败后转气管切开,部分患者(尤其是老年人)难以封管,需长期维持气管造口状态[6-8]。拔管失败临床上极其常见,定义为需要在24~72 h内或最长7 d内重新插管[9]。目前导致拔管失败的影响因素包括:年龄、APACHE Ⅱ评分、基础心肺功能、拔管前血红蛋白、白蛋白、PaO2、白细胞计数、拔管前意识水平、咳嗽功能等[3-9]。而本研究发现血红蛋白、白蛋白、白细胞计数无统计学差异,可能与临床医师为通过自主呼吸试验而加强输血、输蛋白等支持治疗有关。
对于导致再插管的原因,研究者提出以气道衰竭/非气道衰竭进行区分[4-5],这也是临床上比较容易接受的区分方法。尤其对于老年患者,气道衰竭往往占有更高比例。气道衰竭发生后,除了再次建立人工气道,往往缺乏更有效的挽救措施[1,4,6]。笔者通过统计分析首次拔管前可能影响气道功能的3种因素:声门损伤、机械通气时间、机械通气期间平均气囊压,提出针对上述3种因素的气道保护策略对老年患者首次拔管的有益影响。
本研究发现,在老年人群 (年龄≥65岁),拔管失败率为28.69% (35/122),与文献报道(10%~30%)[1,4-5]基本相符,但拔管失败率偏高,可能因为本研究对象为老年人,并且定义拔管失败界限为7 d内。本研究发现引起拔管失败的危险因素是:年龄、入院时APACHE Ⅱ评分、拔管前PaO2;未发现笔者提出的3个可能引起气道损伤的因素对拔管预后的影响有统计学意义,于是将研究对象年龄提升到75岁以上。经统计发现声门损伤、气囊平均压不仅表现出了组间统计学差异,通过logistic回归分析也证实它们是引起拔管失败的危险因素;但是机械通气时间在2组间差异仍无统计学意义,并且不能构成拔管失败的危险因素。
对于老年人,气道衰竭常见原因为咳嗽、咳痰能力下降导致的分泌物清除障碍[10-11]。咳嗽的生理过程是先声门关闭,通过呼吸肌群的收缩,引起肺内压升高,随后声门再次打开,肺内空气喷射而出[10]。声门闭合完全是完成咳嗽的关键环节之一。然而,气管插管过程中导致声门损伤极其常见,尤其是在急诊抢救插管时,由于镇静、肌松不完全,患者过度抗拒,操作者技术差异不能一次性完成插管,声门损伤发生率更高[12]。本研究发现声门损伤发生率为36.89% (45/122);对于声门损伤,最直接影响的是咳嗽功能,通过logistic回归分析也证实它是引起拔管后咳嗽功能障碍的危险因素。
气囊压的管理也是机械通气治疗过程中的关键之一。高气囊压可导致气道黏膜自净功能障碍甚至坏死穿孔,而气囊压过低可能出现气道闭合不完全,误吸、吸入性肺炎发生率增高[13-14],指南推荐维持气囊压25~30 cm H2O[14]。本研究发现,对于75岁以上老年人,机械通气期间高平均气囊压也是拔管失败的危险因素;并且对拔管后是否发生咳嗽功能障碍具有一定的预测作用。
机械通气时间对拔管结局的影响临床上也有很多研究,然而结论是过早或过晚的拔管都会导致拔管失败[15]。每日自主呼吸试验可有效避免不合时宜的拔管。本研究入选病例标准为通过自主呼吸试验,所以无论在总体中还是75岁以上人群,机械通气时间是合理的,因此它在拔管成功组、拔管失败组间差异无统计学意义。
综上,笔者得出结论:声门损伤、平均气囊压是75岁以上老年人拔管失败的危险因素,它们可能通过引起拔管后咳嗽功能障碍而导致气道衰竭,终致再次插管。机械通气时间对拔管失败不构成危险因素。所以,临床上我们可以通过有意识地加强气囊压的监控,维持在不产生漏气等并发症的最低水平;还可以加强技能培训,建立更优质的急诊插管方案来减少声门损伤的发生,以期望提高75岁以上老年人拔管的成功率。本研究为病例回顾研究,由于资料有限,一些有意义的指标未能纳入研究如脑钠肽、左心射血分数等,结果可能存在一定偏倚。笔者期待尽快进行前瞻性的研究,来揭示针对气道损伤的气道保护作用能否提高老年患者拔管成功率。
利益冲突所有作者均声明不存在利益冲突
