肾病综合征患者血管内皮生长因子和血清胱抑素C水平与急性肾损伤的关系
2021-08-10符斌唐国文曾盛
符斌,唐国文,曾盛
(徐闻县人民医院肾内科,广东 湛江 524100)
肾病综合征(NS)是由临床表现相似,但病因及病理改变不同的肾小球疾病构成的一组症候群,主要表现为高度水肿、低蛋白血症、大量蛋白尿等,可引发细菌感染、代谢紊乱等并发症[1]。AKI 是临床常见的肾病综合征并发症,主要表现为肾小球滤过率下降、肌酐潴留、水、电解质紊乱等,严重时还会引发多系统综合征[2]。一旦NS 患者并发AKI 不仅会加重患者病情,延迟预后,还会增加患者病死率。临床实践证实,及时有效的干预,可逆转患者的肾损伤,改善预后效果,降低肾衰竭风险,因此,探寻诊断肾脏损伤特异性指标对于AKI 的防治具有重要意义[3]。目前临床上多依据血肌酐水平诊断AKI,但血肌酐评价肾功能的准确性较差,且存在诊断滞后的问题。近年来,有研究[4]发现,VEGF 作为高特异性的促血管内皮细胞生长因子,可能参与肾衰竭及肾脏炎性损伤的发展过程。此外,CysC 作为反应肾小球滤过率变化的内源性标志物,是诊断AKI 的敏感指标。但目前关于NS 患者VEGF、CysC 水平与AKI 关系的报道较少。基于此,本研究选取本院2018 年1 月至2020 年10 月收治的80 例NS 患者作为研究对象,旨在探究肾病综合征患者血管内皮生长因子、血清胱抑素C水平与急性肾损伤的关系,现报道如下。
1 资料与方法
1.1 临床资料 选取2018 年1 月至2020 年10 月本院收治的40 例合并AKI 的NS 患者作为实验组,另选取同期40 例未合并AKI 的NS 患者作为对照组。实验组男22 例,女18例;年龄 18~77 岁,平均(35.69±8.54)岁。对照组男23 例,女17 例;年龄19~76 岁,平均(34.78±8.81)岁。两组临床资料比较差异无统计学意义,具有可比性。本研究经本院伦理委员会审核批准,患者及家属均自愿参与并签署知情同意书。
1.2 诊断标准 以2012年KDIGO发布的《急性肾损伤指南》[4]中的标准为AKI诊断及分期依据:AKI诊断,①48 h内血肌酐升高≥26.5 μmol/L;②7 d血肌酐升高数值高于基于值的>1.5倍;③尿量持续6 h<0.5 mL/(kg·h)。3项中有1项满足则可诊断为AKI。AKI分期:①1期,血肌酐升高1.5~1.9倍,尿量连续6 h<0.5 mL/(kg·h);②2期,血肌酐升高2.0~2.9倍,尿量连续12 h<0.5 mL/(kg·h);③2期,血肌酐升高>3倍,尿量连续24 h<0.3 mL/(kg·h)或>12 h无尿。
1.3 纳入及排除标准 纳入标准:①均符合临床关于肾病综合征的诊断标准;②NS 发病至入院时间3~30 d;③无其他严重器质性疾病或恶性肿瘤。排除标准:①不符合肾病综合征诊断标准;②合并其他严重器质性疾病或心肺功能障碍;③妊娠或哺乳期女性;④合并严重心脑血管疾病或感染疾病。
1.4 方法 两组均于入院次日清晨采集空腹静脉血5 mL,离心后提取血清。留取患者24 h 尿液并从中取10 mL 尿标本通过邻苯三酚比色法进行尿蛋白定量检测。采用全自动生化分析仪(德国西门子公司)测定患者的血肌酐和CysC水平,并根据患者血肌酐水平计算肾小球滤过率,男性肾小球滤过率=(140-年龄)×体质量/72×血肌酐浓度;女性肾小球滤过率=(140-年龄)×体质量/85×血肌酐浓度。采用酶联免疫法检测VEGF水平,所用试剂盒购自上海酶联生物科技有限公司,检测严格按试剂盒说明书进行。
1.5 观察指标 比较两组肾功能、VEGF、血清CysC 水平,并分析VEGF、血清CysC 水平与肾功能指标和AKI 分期的相关性。
1.6 统计学方法 采用SPSS 18.0统计软件进行数据分析,计量资料以“”表示,比较采用t检验,计数资料用[n(%)]表示,比较采用χ2检验,相关性检验采用Pearson分析,以P<0.05为差异有统计学意义。
2 结果
2.1 两组肾功能比较 实验组24 h 尿蛋白、血肌酐水平均高于对照组(P<0.01),肾小球滤过率低于对照组(P<0.01),见表1。
表1 两组肾功能比较()Table 1 Comparison of renal function between the two groups()
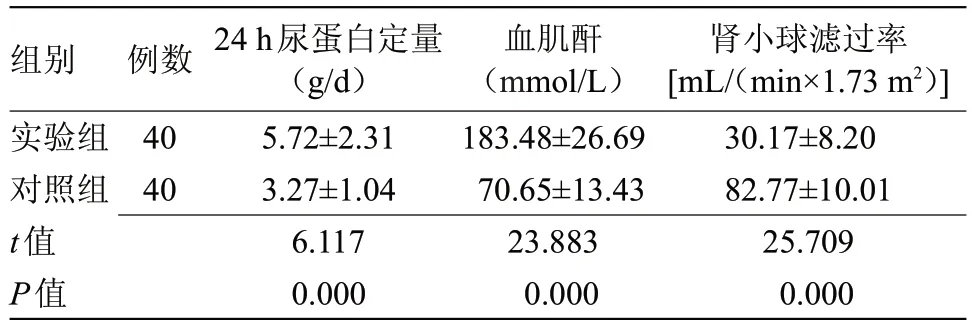
表1 两组肾功能比较()Table 1 Comparison of renal function between the two groups()
组别实验组对照组t值P值肾小球滤过率[mL/(min×1.73 m2)]30.17±8.20 82.77±10.01 25.709 0.000例数40 40 24 h尿蛋白定量(g/d)5.72±2.31 3.27±1.04 6.117 0.000血肌酐(mmol/L)183.48±26.69 70.65±13.43 23.883 0.000
2.2 两组VEGF、血清CysC水平比较 实验组VEGF、CysC水平均高于对照组(P<0.01),见表2。
表2 两组VEGF、血清CysC水平比较()Table 2 Comparison of VEGF and serum CysC levels between the two groups()

表2 两组VEGF、血清CysC水平比较()Table 2 Comparison of VEGF and serum CysC levels between the two groups()
注:VEGF,内皮细胞生长因子;CysC,胱抑素C
CysC(mg/L)2.11±0.84 1.32±0.35 5.491 0.000组别实验组对照组t值P值例数40 40 VEGF(ng/L)356.85±90.66 176.84±58.32 10.561 0.000
2.3 VEGF、血清CysC 水平与肾功能指标和AKI 分期的相关性分析 VEGF、血清CysC 水平均与24 h 尿蛋白定量、血肌酐水平及AKI 分期呈正相关(P<0.05),与肾小球滤过率呈负相关(P<0.05),见表3。
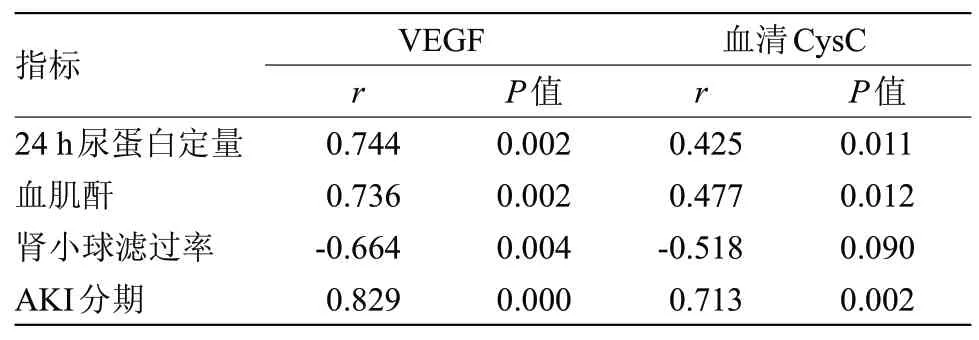
表3 VEGF、血清CysC水平与肾功能指标和AKI分期的相关性分析Table 3 Correlation analysis of VEGF,serum CysC level with renal function index and AKI stage
3 讨论
NS 是常见的肾脏疾病,临床上40%的肾活检病例为NS。随着生活方式的改变,NS 的发病率逐年递增,其中三高人群、肥胖人群、免疫力低下者是NS好发人群。目前临床上多采用激素或免疫抑制剂治疗NS,但由于患者病理类型、并发症不同等原因,治疗效果也存在较大差异。AKI是短时间内肾功能突然下降而引发的临床综合征,主要表现为氮质血症、液体平衡紊乱、代谢性酸中毒等,具有高发病率和高死亡率,是临床常见的NS并发症之一。临床数据显示,住院患者中AKI 的发病率高达5%~7%,病死率高达50%~80%[5]。NS患者合并AKI不仅会加重病情,还会增加死亡率,如果不能及时准确地进行诊断治疗,易加速肾功能衰退,引发患者不可逆转的肾功能损伤,甚至终身需行肾脏替代治疗,影响患者的生存质量[6]。因此,及时高效诊断NS 患者AKI 是当前研究的热点。
目前,临床上主要以血肌酐和尿量变化诊断AKI,但由于影响因素较多,诊断的敏感性和特异性均不理想[7]。肾损伤分子-1具有较高的诊断敏感性和特异性,但存在检测成本高、检测方法复杂等缺点,临床推广应用受限。血清CysC是诊断急性肾损伤的常用标志物,不但检测方便,且成本较低,具有较高的临床普及率[8]。CysC是人体内产生的一种物质,虽经肾小球滤过,但却不通过肾小管分泌,因此,其在血液中的浓度由肾小球滤过率决定,基于这一特性,临床上常将其作为评价肾小球滤过率的内源性指标。有研究发现,手术患者出现肾损伤时,血清CysC 较血肌酐的变化更加明显[9]。VEGF 作为细胞因子,不仅可增加血管通透性,还可促进血管内皮细胞增殖、迁移等。肾脏中的VEGF,多存在于肾小球足细胞和肾小管上皮细胞中,最新研究显示,VEGF 不仅能改变血管内皮细胞的基因表达,还参与NS 的蛋白尿形成[10]。分析原因为,VEGF 可增加血管的通透性,有助于血浆蛋白渗出血管外,而血浆蛋白渗出又会引发组织液的渗透压上升,进而引发NS的临床表现。
本研究结果显示,实验组24 h尿蛋白、血肌酐水平均高于对照组(P<0.01),肾小球滤过率低于对照组(P<0.01),与刘笑芬[11]研究结果一致。提示NS患者合并急性肾损伤会导致24 h 尿蛋白、血肌酐水平上升,肾小球滤过率下降。实验组VEGF 和血清CysC 水平均高于对照组(P<0.01)。提示NS患者合并急性肾损伤会导致VEGF 和血清CysC 水平上升。此外,通过Pearson相关性分析发现,VEGF、血清CysC水平均与24 h 尿蛋白定量、血肌酐水平及AKI 分期呈正相关(P<0.05),与肾小球滤过率呈负相关(P<0.05)。表明VEGF、CysC水平与肾功能指标和AKI分级具有相关性。
综上所述,NS患者VEGF、CysC水平与急性肾损伤的发生具有相关性,可通过监测NS 患者VEGF、CysC 水平预测AKI的发生,为诊断及治疗提供参考。
