甲状腺全切联合颈淋巴结清扫术对甲状旁腺功能损伤的影响
2021-08-05王瑜鹏杨洲明尹超
王瑜鹏,杨洲明,尹超
陕西省第四人民医院普通外科,陕西 西安 710043
甲状腺癌发病率占女性恶性肿瘤的第七位[1]。患侧腺叶加峡部切除、甲状腺次全切除以及甲状腺全切除三种外科手术方式是治疗甲状腺癌的有效手段,患者10年生存率约90%[2-3]。甲状腺癌患者中分化型甲状腺癌占90%以上,而较早出现颈部淋巴结转移是分化型甲状腺癌患者术后复发的独立危险因素,因此进行及时、有效的颈部淋巴结清扫在甲状腺外科治疗中至关重要[4-5]。但术后患者容易出现甲状腺功能减退,进而导致低血钙症发生,延长患者住院时间,影响患者预后[6]。本研究通过探讨甲状腺全切联合颈淋巴结清扫术治疗对甲状腺癌患者甲状旁腺功能、不同时间血清钙水平、并发症发生情况以及生存预后的影响,旨在为甲状腺癌合理治疗提供指导。
1 资料与方法
1.1 一般资料 回顾性分析2014年1月至2016年1月期间在陕西省第四人民医院普通外科接受手术治疗300例甲状腺癌患者的临床资料。纳入标准:①符合甲状腺癌有关诊断标准[7],经超声、病理活检确诊;②1 cm<肿瘤直径<2 cm;③初次接受手术者。排除标准:①重要脏器器质性病变者;②术前甲状腺激素异常者;③既往有甲状腺手术、颈部手术史者;④临床资料不完整者。依据手术方式将300例甲状腺癌患者分为两组,全切组100例行甲状腺全切术,清扫组200例行甲状腺全切联合颈淋巴结清扫术,两组患者性别分布、年龄、病理类型比较差异均无统计学意义(P>0.05),具有可比性,见表1。本研究经医院医学伦理委员会批准。

表1 两组患者的一般资料比较
1.2 手术方法 (1)全切组:①患者麻醉后,体位取仰卧位,将其肩部予以垫高,使头后仰,固定头部两侧;②于胸骨上方做出弧形切口;③无菌保护切口,切断甲状腺前肌群,显露甲状腺;④动作轻柔分离甲状腺腺体,将肌肉顶起,扩大甲状腺的显露;⑤将甲状腺悬韧带进行分离和切断,再结扎、切断甲状腺上极血管,此过程注意保留上甲状旁腺;⑥处理甲状腺下动脉,结扎、切断,此过程注意保留下甲状旁腺;⑦注意对喉返神经以及甲状旁腺进行保护,充分止血,放置引流管,并逐层缝合,关闭切口。(2)清扫组:甲状腺全切术中行颈淋巴结清扫术,操作同全切组,沿着喉返神经加以清扫气管旁淋巴结,向上位置到达舌骨上缘,向下位置到达下颌锁骨,最外侧位置到达颈血管鞘,此过程需要避免损伤喉返神经,同时应注意胸骨切迹上气管前淋巴结加以清扫。术后遵从医嘱指导患者用药、体位训练,注意液体引流,积极向患者宣教疾病知识以及术后护理措施,及时疏导患者负性情绪。
1.3 观察指标 ①甲状腺功能:比较术前、术后3 d两组患者的甲状旁腺激素(parathyroid hormone,PTH)水平,检测采用全自动化学发光免疫分析仪及其配套试剂盒;②不同时间的血清钙水平:分别于术前、术后1 h、1 d、3 d抽取两组患者静脉血,采用全自动生化分析仪及其配套比色法试剂盒测量血清钙水平;③并发症发生情况:观察并记录两组患者并发症发生情况;④无进展生存期:治疗后对所有患者进行随访,随访截止时间至2019年1月,随访以患者疾病进展或最后一次随访为终止。
1.4 统计学方法 应用SPSS 23.0统计软件分析数据,计量数据符合正态分布,以均数±标准差(±s)表示,组间比较采用独立t检验,组内两时间点比较行LSD-t检验,组内多时间点行重复测量资料的方差分析;计数数据比较采用χ2检验或连续矫正χ2检验,生存情况分析用Kaplan-Meier方法,生存率比较行Log-rank检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术前后的的甲状旁腺功能比较 术后3 d,两组患者的PTH水平较术前显著降低,且清扫组下降幅度明显大于全切组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者手术前后的PTH水平比较(±s,pg/mL)
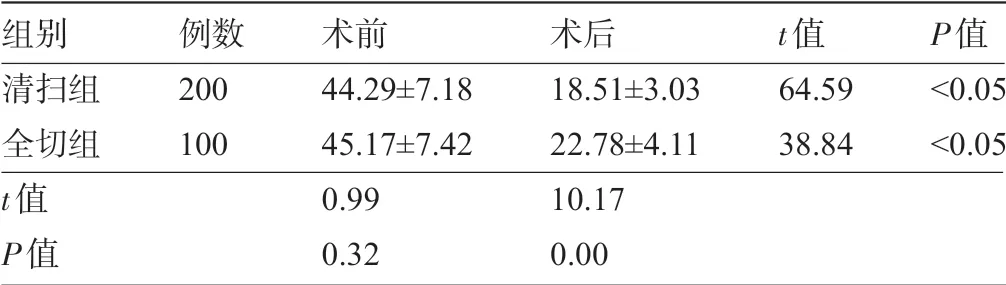
表2 两组患者手术前后的PTH水平比较(±s,pg/mL)
组别清扫组全切组t值P值例数200 100术前44.29±7.18 45.17±7.42 0.99 0.32术后18.51±3.03 22.78±4.11 10.17 0.00 t值64.59 38.84 P值<0.05<0.05
2.2 两组患者不同时间的血清钙水平比较 术后1 h、1 d、3 d,两组患者的血钙水平较术前依次显著降低,差异均有统计学意义(P<0.05),但清扫组与全切组手术前后不同时间的血钙水平比较,差异均无统计学意义(P>0.05),见表3。
2.3 两组患者的并发症比较 清扫组患者暂时性声音嘶哑、暂时性低血钙发生率明显高于全切组,差异均有统计学意义(P<0.05),但清扫组患者的永久性声音嘶哑、永久性低血钙发生率与全切组比较,差异均无统计学意义(P>0.05),见表4。
表3 两组患者手术前后不同时间的血清钙水平比较(±s)

表3 两组患者手术前后不同时间的血清钙水平比较(±s)
注:与术前比较,a P<0.05;与术后1 h比较,b P<0.05;与术后1 d比较,c P<0.05。
组别清扫组全切组t值P值例数200 100术前2.31±0.28 2.28±0.26 0.90 0.37术后1 h 2.19±0.20a 2.15±0.18a 1.69 0.09术后1 d 2.02±0.11ab 2.00±0.10ab 1.53 0.13血钙(mmol/L)术后3 d 1.95±0.07abc 1.94±0.05abc 1.27 0.20 F值157.31 83.29 P值<0.05<0.05

表4 两组患者的并发症比较[例(%)]
2.4 两组患者的预后情况比较 全切组患者复发4例,转移3例,3年无进展生存期为30.54(26.75,33.61)个月,清扫组患者复发3例,转移2例,3年无进展生存期为33.27(31.02,35.48)个月,清扫组3年无进展生存期高于全切组,差异有统计学意义(Log-rank值=19.14,P<0.05),见图1。
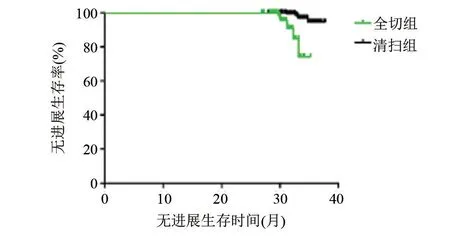
图1 两组预后情况比较
3 讨论
分化型甲状腺癌患者早期症状无特异性,疾病进展较缓慢,易错失最佳治疗时机[8-9]。甲状腺全切术治疗甲状腺癌效果显著,该方法可有效清除病灶,降低二次手术风险,患者预后良好,已成为甲状腺癌患者首选的治疗方式[10]。分化型甲状腺癌早期颈淋巴结发生转移概率较高,颈淋巴结清扫术是治疗甲状腺颈部淋巴结转移癌的理想手段,可显著降低术后复发率[11]。周科等[12]应用中央淋巴结清扫术治疗分化型甲状腺癌发现,该术式可有效清除患者中央区淋巴结及隐匿淋巴结,改善其术后生活质量。但有报道表明,不同术式对甲状腺癌患者术后甲状旁腺功能均可能存在不同程度的影响,行甲状腺双侧腺叶切除+淋巴清扫术使得甲状腺分泌甲状旁腺素减少,从而破坏患者骨细胞和破骨细胞对体内血钙的调节作用,严重低血钙症可能会致使患者窒息死亡[13]。因此,探究术后患者甲状腺功能及血钙水平,以及时指导术后治疗,减少低血钙症发生,最终提高患者预后,具有十分重要的意义。
本研究结果显示,术后3 d,两组PTH水平较术前显著降低,清扫组下降幅度大于全切组,表明甲状腺全切联合颈淋巴结清扫术治疗甲状腺癌,在淋巴结清扫过程中破坏了周围组织、血管及神经,从而影响甲状旁腺血液循环状态,降低甲状旁腺功能,最终导致PTH水平降低。提示甲状腺全切联合颈淋巴结清扫术治疗在有效清除癌灶组织以及转移淋巴结时,术中需要注重保护甲状旁腺功能,预防术后甲状旁腺功能减退。本研究结果还显示,术后1 h、1 d、3 d两组血钙水平较术前依次显著降低,清扫组与全切组比较差异无统计学意义(P>0.05),与唐志强等[14]报道一致。提示在甲状腺全切术基础上,联合颈淋巴结清扫术治疗甲状腺癌,可在短时间内降低患者血清钙水平。考虑原因,甲状腺全切术手术效果良好,可促进患者疾病康复,但手术范围大,术中对甲状旁腺及其血液供应损伤较大,若手术操作不娴熟,可能会误将甲状腺与甲状旁腺一同切除,手术风险较高,误伤甲状旁腺会引起血钙水平降低,而联合应用颈淋巴结清扫术进一步扩大了手术范围。但本研究中两组血清钙水平差异不显著,可能与血清钙水平的降低还受患者饮食等多种因素影响有关,表明术后监测PTH水平评估低钙血症的发生情况具有更高的敏感性[15-16]。此外,清扫组暂时性声音嘶哑、暂时性低血钙发生率显著高于全切组,清扫组永久性声音嘶哑、永久性低血钙发生率与全切组比较差异无统计学意义(P>0.05),提示甲状腺全切联合颈淋巴结清扫术治疗甲状腺癌虽造成患者暂时性声音嘶哑与低血钙,但经过术后常规补充葡萄糖酸钙等合理治疗后均可恢复正常,无永久性术后并发症发生。进一步表明甲状腺全切联合颈淋巴结清扫术相对安全。术后随访3年,全切组患者无进展生存期为30.54个月,清扫组患者无进展生存期为33.27个月,清扫组无进展生存率显著高于全切组,提示甲状腺全切联合颈淋巴结清扫术治疗甲状腺癌可显著降低患者复发、转移率,延长患者无进展生存时间。这可能与实施甲状腺全切后联合颈淋巴结清扫术能够彻底清除病变细胞,提高整体治疗效果,从而降低肿瘤复发、转移风险有关。与LINOSILVA等[17]报道相符。
笔者认为,甲状腺全切联合颈淋巴结清扫术可有效清除肿瘤病灶,抑制淋巴结转移,减少术后复发,但需要预防术后甲状旁腺功能减退以及低钙血症发生。手术过程中,需要对甲状旁腺及其血管进行有效保护,以保留完整的血液供应,为减少术中对甲状腺体的损伤以及降低术后低血钙症的发生风险,术前需要准确定位甲状腺体,减少术中不必要的误伤[18-19]。术中需要注意保护甲状腺,仔细辨认甲状旁腺,避免损伤甲状旁腺供血血管,保护腺体被膜完整,以原位保留甲状旁腺[20]。术后持续监测甲状旁腺功能相关激素以及血钙水平,若出现异常及时予以处理,术中注意保护甲状旁腺和术后补充参芎葡萄糖以预防术后甲状旁腺功能减退,术后常规补钙以避免低钙血症发生。但本研究尚需更多临床研究佐证,仅为临床治疗提供参考依据。
综上所述,甲状腺全切联合颈淋巴结清扫术治疗甲状腺癌并不会产生明显并发症,安全性良好,可延长患者疾病无进展生存时间,改善患者生存预后,但会降低患者甲状旁腺功能以及血清钙水平。术中应注意保护甲状旁腺,术后应及时补钙,以提高甲状腺全切联合颈淋巴结清扫术治疗效果,临床还需结合患者实际情况选择合适的手术方式。
