两种肺动脉压测量方法在急性中高危肺栓塞介入治疗中的临床价值对比研究
2021-07-31夏风飞孙振棣王新安夏家林王清国黄平超张成德李凯述李洪福
夏风飞, 孙振棣, 王新安, 夏家林, 王清国, 黄平超, 张成德, 李凯述,李洪福
急性肺栓塞是发病迅捷、病死率较高的临床常见心血管疾病之一[1-2]。肺血栓栓塞症(pulmonary thromboembolism,PTE)是肺栓塞最常见类型,发病率逐年上升[1]。超声心动图作为一种无创便捷检查,在对急性肺栓塞患者诊断、危险分层、预后评价等方面具有较大的临床价值,尤其是评估肺动脉高压更具临床意义[3-5]。以术前、术后肺动脉压变化为指标,评估介入治疗急性PTE临床效果的相关文献报道不多。本研究收集31例接受介入治疗的中高危急性PTE患者临床资料,以术中肺动脉导管直接测量肺动脉收缩压(pulmonary artery systolic pressure,PASP)为参考,评估超声心动图测量PASP的临床价值,为介入治疗效果判定、预后评估、随访观察提供可靠依据。现报道如下。
1 材料与方法
1.1 研究对象
回顾性分析2017年6月至2020年2月滨州市人民医院收治的31例急性PTE患者临床资料。所有患者均伴有下肢不同部位深静脉血栓形成(混合型20例,中央型8例,周围型3例)。患者入组标准:①符合2018年《肺血栓栓塞症诊治与预防指南》诊断标准,术前均接受D-二聚体、脑钠肽、肌钙蛋白Ⅰ、动脉血气分析等实验室检查,以及心电图、超声心动图(并检测PASP)、肺动脉CT造影、下肢静脉彩色超声等影像学检查;②无抗凝、溶栓绝对禁忌证;③排除左心室功能不全、心脏瓣膜疾病、反复急性PTE病史、非PTE急性肺栓塞、慢性血栓栓塞性肺高血压、恶性肿瘤癌栓侵犯、严重肝肾功能不全。31例患者中男18例,女13例,平均年龄(58.1±11.2)(31~78)岁;发病时间平均(1.44±0.97)(0.25~4)d;主要临床表现:呼吸困难、胸闷憋喘、晕厥、心悸、意识障碍、下肢肿痛等。参照2018年《肺血栓栓塞症诊治与预防指南》对所有患者进行危险分层,其中PTE中危21例,高危10例。后均在DSA下行肺动脉导管直接检测PASP,并序贯行临时腔静脉滤器置入、肺动脉吸栓及肺动脉导管接触性溶栓、抗凝治疗等。腔静脉滤器回收前,均再次行肺动脉导管检测PASP,次日或出院前行超声心动图检测PASP。本研究经医院医学伦理委员会审批,所有患者或其家属术前均签署手术知情同意书。
1.2 检测仪器
采用Vivid E9型彩色多普勒超声诊断系统(美国GE公司)、Innova 4100型数字平板血管造影机(美国GE公司)、iPM 12型心电监护仪(深圳迈瑞生物医疗电子公司)、MMBPTSA20型一次性压力传感器(北京天地和协科技公司)。
1.3 PASP检测
经胸超声心动图检测:患者左侧卧位,采用心尖四腔、大动脉短轴切面、下腔静脉长轴切面等切面,观察右心房和右心室、主肺动脉及左右肺动脉起始位置是否有栓子回声,根据三尖瓣反流流速估测PASP(超声探头频率1.7~3.4 MHz);复查检测于腔静脉滤器回收后次日或出院前进行。
肺动脉导管检测:患者仰卧DSA检查床,常规右颈内静脉或股静脉穿刺点消毒、局部麻醉,改良Seldinger法穿刺成功后置入6 F血管鞘,超滑导丝导引下将5 F猪尾导管经腔静脉、右心房、心室送至肺动脉主干;肝素液间歇冲洗猪尾导管保持通畅;一次性压力传感器接头端与心电监护仪衔接,调整为有创动脉血压(IBP)模式,经冲水阀注入肝素水排出传感器管腔内空气,不得存有气泡;传感器导管端与猪尾导管衔接,保持固定压力传感器与心脏在同一水平;校正调零后进行检测观察,待PASP数值稳定时记录;复查检测于腔静脉滤器回收时进行。
1.4 肺动脉吸栓溶栓
右颈内静脉或股静脉入路送入临时可回收腔静脉滤器输送系统(AegisyTM,XJLX3260型,先健科技深圳公司),于肾静脉开口水平以下准确释放滤器;猪尾导管选送至肺动脉主干内,造影观察血栓部位和范围,快速脉冲式推注尿激酶25万~50万U(对于左/右肺动脉干内存在大量血栓、肺动脉造影见主干、属支完全不显影或仅少量分支末梢显影且血流动力学不稳定患者,先以8 F指引导管反复抽吸血栓,以减少血栓负荷,快速开通腔隙,利于药物灌入,有效缓解临床症状);肝素液冲导管及鞘并予固定,继续保留猪尾导管行接触性间断式溶栓治疗。每日溶栓方案为经肺动脉留置导管脉冲式推注尿激酶10万~25万U/6~8 h。对部分下肢深静脉血栓形成患者,同时或待肺动脉血栓改善后序贯经患侧足背静脉留置针泵入尿激酶10万~25万U/6~12 h,10 min泵完;对髂股静脉内血栓范围较广患者,后续于髂股静脉内置入溶栓导管溶栓治疗。尿激酶总量40万~100万U/d。治疗期间间歇2~3 d复查肺动脉造影,根据血栓清除情况、D-二聚体、纤维蛋白原等指标变化调整溶栓剂量和时间。腔静脉滤器于时间窗内回收。
1.5 出院后管理和随访
31例患者均接受口服利伐沙班抗凝治疗,至少6个月。出院后1个月门诊随访超声心动图和下肢深静脉彩色超声,出院后3、6个月门诊或电话随访,随后每6个月1次。随访时间截至2020年5月。
1.6 统计学分析
采用SPSS19.0软件进行统计学分析。数据正态性检验用Kolmogorov-Smirnov法,符合正态分布的连续变量以均数±标准差(±s)表示。超声心动图与肺动脉导管测量PASP值间相关性用Pearson线性相关分析,两种测压方法测得介入治疗前后PASP值比较用配对t检验,P<0.05为差异有统计学意义。
2 结果
31例患者在抗凝基础上均接受临时腔静脉滤器置入和肺动脉导管接触溶栓治疗,其中12例经大口径导管血栓抽吸,2例髂股静脉置管溶栓,19例足背静脉溶栓。所有患者术后肺栓塞相关症状均消失,25例肺动脉内血栓完全清除(图1),6例大部分清除,8例下肢静脉仍存在少量血栓。平均溶栓时间(4.65±1.17)d,平均住院时间(10.55±1.89)d。治疗期间1例患者牙龈出血,未发生其他严重并发症。31例患者定期随访3~31个月,平均(18±7)个月。所有患者均无肺栓塞相关症状发生,3例出现反复小腿轻度肿胀不适感,2例少量牙龈出血。22例患者接受彩色超声检查,2例存在轻度肺动脉高压,4例有膝下静脉陈旧血栓;9例患者因无症状或因新冠肺炎疫情拒绝彩色超声检查。
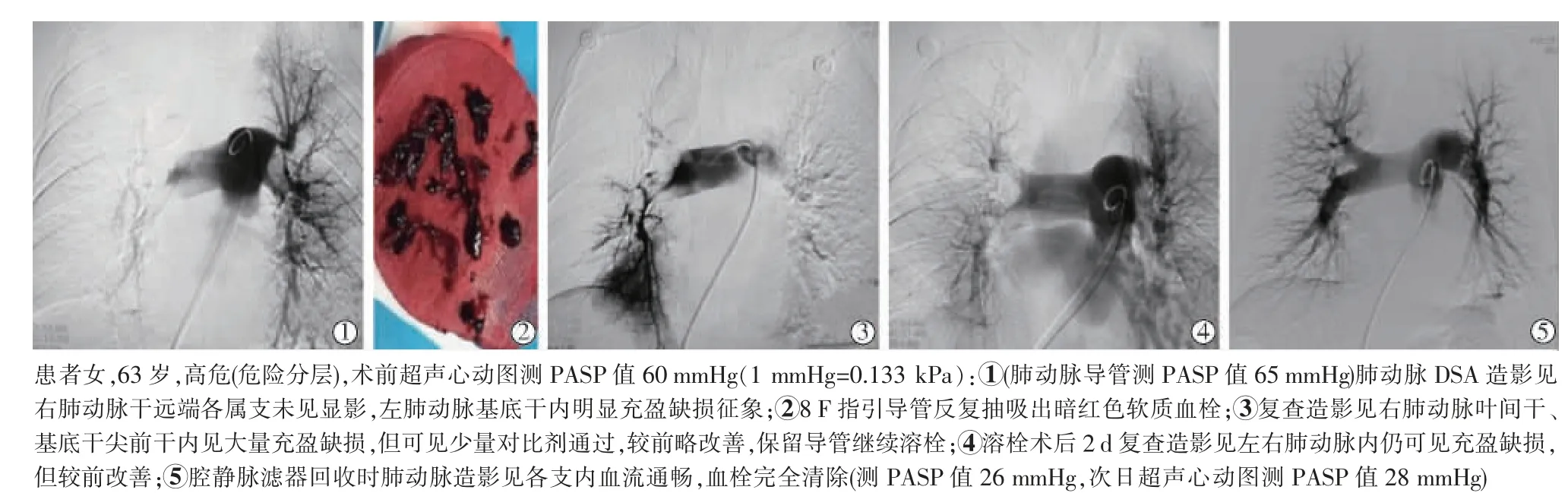
图1 急性PTE患者血管内介入治疗影像
超声心动图、肺动脉导管测量PASP结果显示,介入术前分别为(60.19±16.77)mmHg(1 mmHg=0.133 kPa)、(64.26±17.33)mmHg,术后分别为(30.74±3.55)mmHg、(28.74±2.76)mmHg,两种测量间具有显著相关性(术前r=0.99,P<0.05;术后r=0.67,P<0.05)(图2、3);手术前后PASP值差异均有统计学意义(t=9.79,P<0.05;t=11.64,P<0.05);术前肺动脉导管测压值高于超声心动图(t=5.34,P<0.05),术后测压值低于超声心电图组(t=4.21,P<0.05),见表1。

图2 术前两测量间散点图
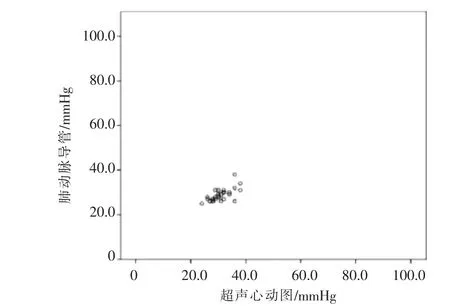
图3 术后两测量间散点图
表1 两种测量相关性及手术前后PASP变化 ±s,mmHg

表1 两种测量相关性及手术前后PASP变化 ±s,mmHg
1 mmHg=0.133 kPa
测量方法 术前PASP 术后PASP t值 P值超声心动图 60.19±16.77 30.74±3.55 9.79 <0.05肺动脉导管 64.26±17.33 28.74±2.76 11.64 <0.05 r值 0.99 0.67 t值 5.34 4.21 P值 <0.05 <0.05
3 讨论
急性中高危PTE患者肺动脉管腔内血栓梗阻、神经体液因素及低氧因素等引起肺动脉收缩,以致肺血管床横截面积缩小、肺血管阻力增加,均会导致不同程度肺动脉压力升高[6]。为了准确评价患者病情严重程度,制定更加个体化治疗方案,肺栓塞危险分层越来越受到临床医师重视。经胸超声心动图作为一种无创便捷检查方法,可准确评估右心功能状况,更为快速有效地对急性肺栓塞患者,尤其是血流动力学不稳定、不适合搬运患者进行危 险 分 层[7]。
血管内介入治疗急性PTE临床疗效确切[8-12]。疗效评判主要依靠临床症状消除与否和肺动脉造影复查结果,较多学者往往忽略了肺动脉压监测。肺动脉压作为评估右心功能重要指标之一,在急性PTE患者介入治疗中测量尤为重要。然而导管直接测量肺动脉压毕竟为有创性检查,临床应用必须严格掌握适应证,若仅为测压或明确诊断,国内外指南并不推荐[1,13]。但对接受介入治疗的急性PTE患者,导管直接测量肺动脉压更为简便,即在介入治疗同时实时监测治疗前后肺动脉压变化。
有关超声心动图和肺动脉导管测量急性PTE患者肺动脉压和血管内介入治疗后肺动脉压相关报道较少。本研究结果表明超声心动图测量与导管实时直接测量PASP间具有显著相关性,且两种测量方法对比介入治疗前后PASP变化差异均有统计学意义。但本研究认为两种测量方法各有优缺点。肺动脉导管直接测量是通过电子传感转换测量,较超声心动图测量具有更高的灵敏度和动态准确度。本研究中测量治疗前肺动脉压值较超声心动图略高,测量治疗后肺动脉压值较超声心动图略低。有学者研究认为对于肺动脉压接近临界或轻度升高患者,超声心动图测量较导管测量可能存在一定偏差,导管测量更准确[14]。肺动脉导管直接测量的导管头端可灵活移动,满足左右肺动脉干、分支内、右心房等不同部位实时压力测量。但导管测量毕竟为一创伤性操作,不易普及,对非介入治疗者不建议实施。超声心动图测量是一种安全、方便、可重复、易被接受的方法,临床应用较为普及。但其测量值可能因不同操作者手法或患者呼吸等因素干扰,存在一定偏差。目前心脏超声心动图评估急性PTE患者预后标准虽未纳入2019年欧洲心脏病学会(ESC)急性肺栓塞诊断与管理指南,但其作为一种无创便捷检查方法,可视为评估急性PTE介入治疗效果和预后的理想选择。
2019年ESC急性肺栓塞诊断和管理指南中血管内介入治疗肺栓塞推荐等级已由Ⅱb提升至Ⅱa[13]。与传统治疗相比,急性PTE介入治疗旨在及时清除血栓、开通阻塞血管,保障足够肺动脉血流灌注,利于恢复右心功能并改善症状,避免病情加重或远期慢性血栓栓塞性肺高血压发生。介入治疗方法主要包括经导管机械或人工碎解和抽吸血栓、肺动脉内保留导管接触溶栓及临时腔静脉滤器置入。有文献报道,导管接触溶栓优于系统性溶栓,其溶栓剂量可进一步减低,从而降低出血风险[2,11]。本研究中患者均接受临时腔静脉滤器置入和肺动脉导管接触溶栓治疗,其中12例因左或/和右肺动脉干内大量血栓严重堵塞管腔影响血流,导致血流动力学不稳定,及时行大口径导管血栓抽吸治疗,即刻开通管腔缝隙,使更多溶栓药物得到有效灌注;治疗后肺栓塞相关临床症状均消失,25例血栓完全清除,6例大部分清除。本研究结果表明介入治疗急性PTE患者具有较为理想的血栓清除率。本研究中19例患者还接受足背静脉溶栓治疗,仅2例因髂股静脉血栓范围较广导致流出道完全受阻,后行置管溶栓,均取得较好临床效果;5例患者滤器拦获脱落血栓,避免肺栓塞进一步加重。本研究围手术期1例患者牙龈出血,无大出血、血管破裂、死亡等严重并发症发生。
总之,血管内介入治疗急性PTE患者效果显著。超声心动图与导管测量PASP值虽略有偏差,但有显著相关性。超声心动图无创测量PASP,可为介入治疗效果评估、预后分析、随访观察提供重要临床依据。本研究为单中心回顾性分析,纳入样本量偏少,今后仍需积累样本进一步研究。
