重建C2肌肉韧带复合体单开门椎管扩大成形术治疗累及C2 OPLL的临床观察
2021-07-30葛黁黁樊成虎齐兵献唐仲海路凯
葛黁黁,樊成虎,齐兵献,唐仲海,路凯
1.甘肃中医药大学中医临床学院,兰州 730000;2.甘肃省中医院脊柱骨科,兰州 730050
颈椎后纵韧带骨化症(ossification of posterior longitudinal ligament,OPLL)是一种起病隐匿、成因复杂的慢性进展性疾病,是指颈椎后纵韧带产生病理改变,发生异位骨化,造成颈椎椎管狭窄压迫脊髓、神经根,而出现相应的肢体感觉神经和运动障碍[1]。对于早期无神经症状者,一般采取保守治疗。一旦患者出现严重的神经症状时,则表明后纵韧带骨化引起脊髓神经受压,导致四肢麻木无力、踩棉感、行走困难等,严重者可致瘫痪,需立即手术治疗。如若骨化累及C2水平,则前路手术难度大,而传统的颈椎后路单开门椎管扩大成形术会使C2棘突上附着的肌肉韧带复合体的完整性遭到破坏,术后易出现颈部轴性疼痛、C5神经根麻痹及颈椎失稳等并发症[2]。笔者对本院收治的累及C2的OPLL患者19例,行重建C2肌肉韧带复合体单开门椎管扩大成形术,短期疗效满意,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年3月至2018年6月于本院行重建后方肌肉韧带复合体单开门椎管扩大成形术治疗累及C2的OPLL患者19例。其中男13例,女6例;年龄49~70岁,平均(60.4±6.3)岁。病程为1~20年,平均11.2年。患者主要临床表现:四肢麻木、无力;双手灵活性差,握力减退;下肢步态不稳,伴有“踩棉感”。其中3例患有高血压病,2例患有糖尿病。所有患者术前行X线显示:颈椎生理曲度变小,颈椎管矢状径缩小;颈椎CT提示:C2~6平面后纵韧带钙化,同平面椎管狭窄;MRI结果提示脊髓受压,颈椎管狭窄。根据Hirabyashi法对颈椎OPLL分型:连续型2例,节段型10例,混合型7例。依其病变程度拟定手术方案。
所有患者均同意并签署《知情同意书》,自愿参加本项课题研究,且获甘肃省中医院伦理委员会批准。
1.2 手术方法
本组所有患者由同一术者完成手术。全身麻醉,患者取俯卧位,宽胶带固定颈椎于头架,术区常规消毒、铺巾。术前确定C2~6需开门成形椎板,选择压迫症状较重一侧为开门侧,对侧为门轴侧。自发际向第6颈椎棘突作后正中切口约13 cm,逐层切开皮肤、皮下组织、深筋膜,显露项韧带,于项韧带开门侧显露C2~6的棘突,沿着棘突显露开门侧椎板到达椎板与关节突交界处,于棘突底部用尖嘴咬骨钳将C2~6棘突水平截断,保持C2~6肌肉韧带的完整性,用颈椎自动拉钩将截断的棘突肌肉韧带拉向对侧,显露对侧椎板。开门侧椎板的操作:同样使用磨钻磨除外板,再用2 mm椎板咬骨钳沿椎板关节突内侧缘,将内侧椎板切断,显示硬膜囊。门轴侧椎板的准备:使用高速魔钻将椎板外侧缘皮质骨和松质骨磨除,保留内侧椎板。缓慢向对侧掀开开门侧椎板形成椎管扩大减压,在减压节段两侧置入侧块螺钉,用微型钛板将开门侧两边固定。然后使用直径1.5 mm克氏针在C2~6棘突根部和掀起的椎板处打孔,用10号粗丝线将C2~6棘突与对应椎板原位缝合固定,重建C2肌肉韧带复合体。将开门侧骨质预留,植入门轴侧,以促进门轴侧骨质愈合。术中严格止血,予大量盐水冲洗后,开门侧椎板内断面之间放置明胶海绵。放置引流后逐层缝合。所有患者开门时给予100 ml NaCl+甲强龙0.5 g,快速静滴。术后使用1 d抗生素预防感染,24~48 h内拔出引流管,3 d后佩戴颈托下床活动。
1.3 疗效判定
采用日本骨科学会(JOA)脊髓功能评分标准(17分法)和视觉模拟量表(VAS)评分,分别评估患者术前及术后末次随访的神经功能和疼痛状况。JOA评分以术后改善率作为临床疗效评价指标。改善率(improvement rate,IR)=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%。
1.4 数据处理
采用SPSS 21.0软件进行数据统计学处理。计量资料以表示,比较采用配对t检验;计数资料采用χ2检验;P<0.05表示差异有统计学意义。
2 结果
本研究中19例均行重建C2肌肉韧带复合体单开门椎管扩大成形术,手术时间114~200 min,平均(150±31)min;出血量150~300 ml,平均(190±52)ml;切口负压引流量90~160 ml,平均(98±24)ml。术中无一例损伤椎动脉,切口均甲级愈合。19例患者均获随访,随访时间为3~31个月,平均14.7个月。所有患者在末次随访时门轴侧已骨性愈合,无断钉、断板、内固定松动及再关门等现象发生。其中2例术后出现轴性症状,1例术后并发C5神经根麻痹症,经对症治疗后症状缓解。术前JOA评分为(8.26±1.63)分,术后末次随访为(14.19±3.27)分,两者差异有统计学意义(P<0.05);末次随访神经功能改善率为(78.96±12.83)%。术前VAS评分为(6.85±0.91)分,术后末次随访时为(1.06±0.89)分,差异有统计学意义(P<0.05),见表1。
表1 患者术前和术后末次随访JOA评分、VAS评分比较(,n=19)Tab.1 Comparison of JOA score and VAS score between preoperative and postoperative final follow-up of this group of patients(Mean±SD,n=19)

表1 患者术前和术后末次随访JOA评分、VAS评分比较(,n=19)Tab.1 Comparison of JOA score and VAS score between preoperative and postoperative final follow-up of this group of patients(Mean±SD,n=19)
典型病例:患者,男,49岁,主诉为“双手麻木、无力5年,加重伴双下肢踩棉感3个月”,诊断为C2~6颈椎后纵韧带骨化症,行重建C2~6肌肉韧带复合体单开门椎管扩大成形手术治疗,术后症状明显缓解。术前拍颈椎X线片提示颈椎生理曲度改变,椎体增生(图1 A),术前颈椎CT和核磁提示C2~6后纵韧带骨化,同平面椎管狭窄并压迫脊髓(图1 B、C、D);术后3天复查颈椎X线片、CT提示内固定位置良好,生理曲度恢复,颈椎管扩大(图1 E、F、G)。
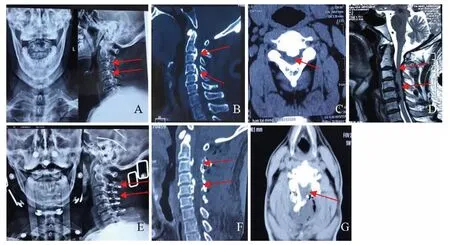
图1 典型病例:男,49岁,C2~6 OPLL,予行重建C2~6肌肉韧带复合体单开门椎管扩大成形术,术前术后影像A:术前X线片,显示颈椎生理曲度变直,椎体边缘骨质增生,后缘可见纵行钙化或骨化条状影 B、C、D:术前CT和MRI,显示C2~6节段后纵韧带骨化,颈椎管矢状径缩小,脊髓明显受压 E:术后3 d X线片,显示C2~6内固定位置良好,颈椎生理曲度改善 F、G:术后3 d CT,显示颈椎管空间明显增大Fig.1 Typical case,male,49 years,C2~6 OPLL,treated with reconstruction of C2~6 muscle ligamentous complex with open-door laminoplasty.The preoperative and post-operative images of this patientA:Preoperative X-ray film showed that the cervical curvature was straightened,the vertebral body edge hyperplasia,and the posterior edge showed longitudinal calcification or ossified strip shadow;B,C,D:Preoperative CT and MRIshowed ossification of the posterior longitudinal ligament in C2~6 segment,sagittal diameter of the cervical spinal canal,and obvious compression of the spinal cord;E:3 d after the operation,X-ray film showed that the internal fixation position of C2~6 was good,and the physiological curvature of cervical vertebra improved;F,G:3 days after surgery,CT showed a significant increasing of the cervical spinal canal space
3 讨论
颈椎OPLL是一种退变性疾病,发病机制尚不明确。对于出现神经压迫症状者,应尽早手术治疗,病程越短,疗效越佳[3]。颈椎后路单开门椎管扩大成形术是治疗颈椎OPLL的主要术式之一,主要是通过颈椎后路椎板的“开门”有效扩大椎管的容积,利用颈椎生理前凸,根据“弓弦”原理,使脊髓向后方“漂移”而避开前方压迫脊髓的OPLL骨块,达到间接减压的效果。但对于OPLL病变范围累及C2节段者的治疗,一直是临床的难点。传统的颈椎后路单开门椎管扩大成形术会使C2棘突上附着的肌肉韧带复合体的完整性遭到破坏,术后易出现颈椎不稳、颈部轴性疼痛及C5神经根麻痹等并发症[2],严重影响手术效果,导致患者生活质量下降。C2是连接枕骨及C2以下椎体的枢纽,具有椎体小,椎板厚的生理特性,有颈枕区肌肉组织集中附着,研究指出,C2棘突是颈半棘肌最重要的止点,对维持颈椎后方张力、保持正常生理曲度等方面具有重要作用,而颈半棘肌收缩产生的肌力占颈后总伸肌群肌力的37%[4]。Healy等[2]从生物力学角度对人尸体标本进行研究,发现保留C2/3和C7/T1的肌肉韧带颈椎在屈伸、旋转等方面的活动度无明显变化,但切断C2/3和C7/T1的肌肉韧带后,颈椎活动度明显增加。Takeshita等[5]将72例患者,根据术中对C2椎板的不同处理分为3组:C2椎板完全割裂组(17例)、C2穹顶型椎板切开术组(19例)、C2椎板完整组(30例),平均随访4年,认为C2以下椎板成形术维持了颈椎生理弯曲,但如果累及C2椎板的椎板成形术则产生曲线恶化。由此得知C2椎板成形术后重建棘突肌肉韧带复合体尤为重要。亦有文献报道,保留颈后方肌肉韧带复合体的单开门椎管扩大成形术治疗颈椎管狭窄性疾病对维持颈椎生理曲度、防止术后颈椎不稳及颈椎后凸畸形等有明显提高,并减少了轴性症状的发生[6~7]。
本组19例累及C2的OPLL患者均采用重建后方肌肉韧带复合体单开门椎管扩大成形术式,该术式使用微型钛板将开门侧坚强固定,既能较好地控制开门角度,术后患者又可早期进行功能活动,有利于减少术后颈部僵硬、疼痛等症状发生;保留C2棘突,重建肌肉韧带复合体,很好地保护颈半棘肌、头后大直肌、头下斜肌、多裂肌等,保持了颈椎三柱的稳定性,保护了颈椎的活动度;加之早期功能锻炼减少肌肉萎缩,有助于恢复颈后伸肌层的力量,对维持颈椎的生理曲度和稳定性起到重要作用,且降低术后轴性症状的发生率[8]。C2开门的两个原则:(1)CT显示病变累计C2~3水平或以上,且不能通过C2椎板潜行减压,影响脊髓向后漂移;(2)MRI提示脊髓前后方脊液消失,脊髓明显压迫伴脊髓变性。C2单开门过程中的注意事项:(1)术前三维CT重建做详细的规划;(2)开槽角:用下颈椎开槽的角度开C2容易进入椎弓根或椎动脉管。因此C2开槽角应较其他下颈椎大,最佳安全角为(31.20±2.54)°。(3)开槽深度及宽度:因C2椎板厚度较下颈椎厚,故开门深度要深,开门宽度要较下颈椎宽,否则很难达到预期的开门角度。(4)开门的大小:C2开门不宜过大或过小,以10 mm为宜(每增加1 mm,直径增大0.5 mm),下颈椎6~8 mm,过小容易减压不彻底;过大容易引起门轴侧内板断裂,造成医源性脊髓压迫。本研究中,2例术后出现轴性症状,回顾分析可能是由于牵拉颈后肌群及韧带时间过长导致组织发生缺血性坏死,术后炎性渗出、瘢痕黏连及佩戴颈托时间过长等引起;1例术后并发C5神经根麻痹症,可能是术中对神经根造成医源性牵拉损伤和术后脊髓漂移神经根栓系效应引起;术后对症处理后症状均缓解。本组19例患者术后末次随访时JOA评分(14.19±3.27)较术前(8.26±1.63)明显增加,末次随访神经功能改善率为(78.96±12.83)%。安全明[9]采用双开门椎管扩大成形术联合C2穹窿式减压治疗20例累及上位颈椎后纵韧带骨化症的患者,平均随访时间20个月,结果显示JOA评分由术前(7.83±2.42)增加为术后平均(12.70±1.86),改善率为52.01%,其疗效比本组患者稍差。VAS评分由术前(6.85±0.91)分降低为术后末次随访时的(1.06±0.89)分,且末次随访时大部分患者四肢麻木、行走不稳症状得到良好改善,表明重建后方肌肉韧带复合体单开门椎管扩大成形术对累及C2的OPLL感觉神经和功能活动有显著的改善。
综上所述,重建C2肌肉韧带复合体单开门椎管扩大成形术治疗累及C2的OPLL手术操作难度较低,并发症较少,短期疗效显著。本研究不足在于样本量小,随访时间相差大,可能对数据的统计造成误差,有待于扩大样本量和长期随访,且对于术后颈椎稳定性的长期疗效及骨化物进展情况等需进一步探赜。
