脊髓粘液乳头型室管膜瘤的显微手术治疗(附18例报道)
2021-07-29樊畈畈唐志坚刘胜文
樊畈畈 周 军 唐志坚 刘胜文 王 煜
粘液乳头型室管膜瘤(myxopapillary ependymoma,MPE)是一类罕见的室管膜瘤亚型,占室管膜瘤的13%[1];1932年,Kernohan[2]首次提出这一概念;2016年,WHO神经系统肿瘤分类将其纳入室管膜瘤亚型,为Ⅰ级。MPE主要分布于圆锥、马尾终丝等部位,偶可原发于大脑半球、脑室、鞍区、小脑桥脑角等[3~6],或同时发生在腰骶部及大脑[7]。MPE有较高的复发率,甚至可发生远处转移或间变[8,9],因此,MPE具有潜在的恶性生物学行为[10]。2013年1月至2020年1月手术治疗18例脊髓MPE,现总结如下。
1 资料与方法
1.1 一般资料18例中,男10例,女8例;年龄17~59岁,平均(37.56 ±13.01 )岁。腰痛10例,大小便功能异常8例,运动功能障碍7例,感觉异常6例。多数缓慢起病,部分急性以小便失禁或双下肢无力起病,病程2周~20年,平均33.3 个月。术前McCormick分级Ⅱ级10例,Ⅲ级8例。
1.2 影像学检查 术前均行脊髓MRI平扫及增强扫描,肿瘤生长节段为1~8个,平均3.3 个;位于圆锥部位4例,腰骶段8例,胸腰骶段6例。MRI T1像表现为等或低信号(图1B、1G),T2像表现为稍高信号(图1A、1H),增强后呈明显强化(图1I)。术前腰骶尾CT三维重建观察脊椎的形态,部分病人出现腰椎椎体、椎弓根、椎板等稳定结构破坏。
1.3 手术治疗18例均行显微手术治疗,其中3例行植骨融合内固定术。取俯卧位,常规术中电生理监测,包括体感诱发电位(somatosensory evoked potential,SEP)、运动诱发电位(motor evoked potential,MEP)和肌电图(electromyography,EMG))。SEP预警值为波幅降低50%、潜伏期延长10%,MEP幅值降低80%作为MEP异常信号的报警判断依据[6]。肿瘤与周围马尾粘连较轻者,仔细剥离与周围的粘连,通常能完整切除肿瘤;而当肿瘤突破包膜呈弥漫生长,由于其血供丰富并极容易与周围神经组织形成紧密粘连,手术难度极大,电生理监测下分块切除。
2 结果
2.1 手术治疗18例共行28次手术,3例行3次手术,4例行2次手术。首次手术肿瘤全切除6例,非全切除12例(图1E、1F、1K、1L);肿瘤全切除率为33.33 %。
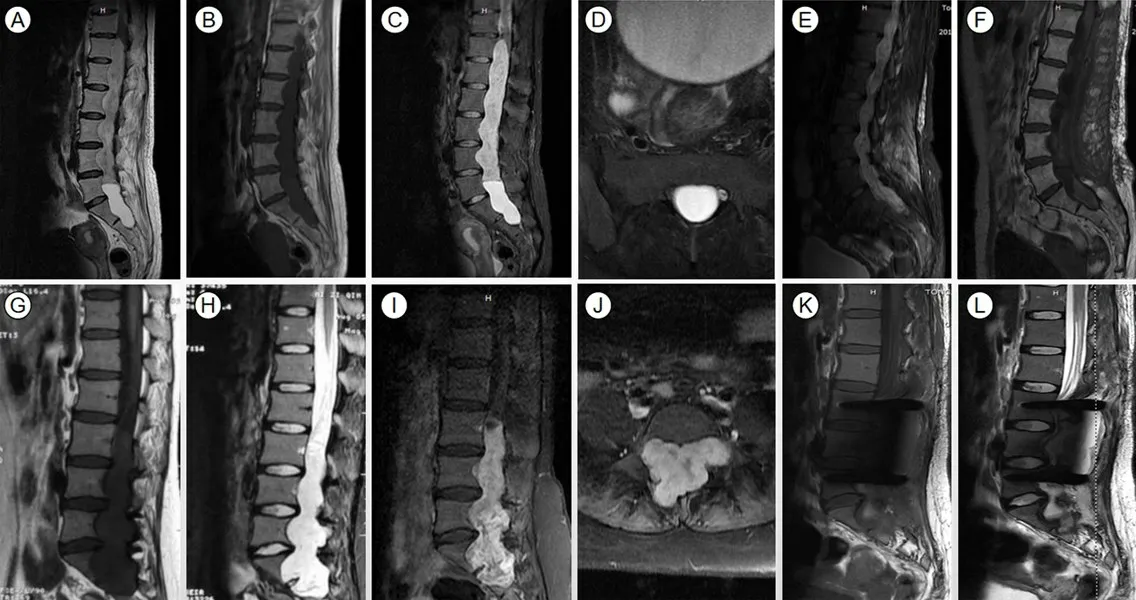
图1 两例脊髓粘液乳头型室管膜瘤手术前后MRI表现
2.2 术后病理结果 光镜下可见乳头状结构表面附着着单层或多层肿瘤细胞,间质血管可见粘液聚集。免疫组化染色:GFAP阳性18例,vimentin阳性14例,S-100阳性13例,EMA阳性7例,Nestin阳性7例,P53阳性3例,部分病人CD56、SOX-10、SYN、PR、PAX-8、olig-2、CD31、CD34、C-myc等阳性。1例术后Ki-67标记指数从1%变为5%,但仍为WHO分级Ⅰ级。1例经3次手术,发生间变,光镜下出现核分裂象、肿瘤细胞灶性坏死,Ki-67高达20%。
2.3 放疗4例术后放疗,其中3例为复发再次手术后放疗,未再次复发;1例为首次术后放疗,术后2年肿瘤复发。
2.4 术后并发症 术后出现下肢运动功能损害6例,切口愈合不良3例,大小便功能障碍3例。
2.5 随访结果 术后随访2个月~7年,平均33.2 个月。末次随访,McCormick分级Ⅰ级4例,Ⅱ级2例,Ⅲ级11例,Ⅳ级1例;术后神经功能改善6例,恶化12例。随访期间,仅1例死亡,年总生存率达95.8 %;首次术后复发8例,1、2年复发率为5.56 %、33.33 %,总复发率为44.44 %;再次手术治疗4例,其中3例再次复发,术后神经功能严重损伤,未进一步治疗,1例再次复发后未行进一步治疗,6个月后死亡。
3 讨论
脊髓MPE生长缓慢,入院时肿瘤常已突破周围包膜,在腰骶部弥漫生长,甚至延伸至骶尾部皮肤形成皮下包块或向前生长至骨盆[11],明显增加手术难度。绝大多数发生转移的脊髓MPE不完全切除后,手术操作可加快肿瘤增殖或导致逆行转移[9,12~14]。因此,早诊断有助于早治疗,从而减少对周围神经损伤,降低肿瘤复发率,防止多次复发后恶变。
多数脊髓MPE慢性起病,易误诊为腰椎退行性疾病,常因大小便失禁或下肢跛行而入院,错失最佳手术时机。术前出现大小便功能障碍,术后往往难以逆转,因此及早就诊对神经功能恢复至关重要。MRI主要表现为T1WI低信号,T2WI高信号[15],呈“腊肠状”或“挤牙膏状”,增强后呈明显强化,可因肿瘤出血、囊变、坏死等呈现不均匀强化。光镜下呈单层或多层肿瘤细胞构成的乳头状结构,肿瘤细胞内或细胞间可见粘液聚集[16],免疫组化主要表现为GFAP强阳性、S-100和vimentin可出现局灶性阳性。Lee等[17]2019年提出间变性脊髓MPE的诊断标准。本文1例多次复发,符合上述间变诊断标准。既往报道认为发生间变的脊髓MPE预后极差,常在末次治疗后1年内死亡[9,17,18]。
手术是脊髓MPE的首要治疗方法,肿瘤切除程度是影响预后的关键因素[19~23]。有学者认为术后较高的复发率与包膜完整性的丢失有关[24],且多发生于体积较大的肿瘤,切除程度也相对较低,然而过分强调全切除可能造成严重的神经功能损伤。首次未行肿瘤全切术,不仅破坏正常解剖结构,加重肿瘤与周围组织粘连,更影响再次手术效果,因此首次手术操作十分关键,我们的经验如下:①全麻后控制血压于正常水平保证脊髓灌注,腹部悬空,减少腹部压力及术中出血。②常规术中电生理监测,持续关注电位变化,及时发现异常情况,以减少神经损伤。③以后正中入路为主,尽可能暴露肿瘤,使用棉片进行肿瘤上下界定位。④当肿瘤位于脊髓圆锥附近时,可见圆锥增粗或肿瘤将圆锥包裹,切勿反复划切圆锥,应逐步从两侧向周围分离肿瘤边界,不建议瘤内切除,防止因狭小瘤腔塌陷或出血影响手术视野;体积较大的肿瘤,多与周围粘连严重,手术操作难度大,可行分块切除肿瘤,仔细剥离粘连程度小的神经,对于难以辨认的组织应当行电刺激辨认是否为神经组织,为防止复发可烧灼及切断粘连紧密的载瘤神经及终丝,这也需要权衡肿瘤复发与神经功能损害重要性。⑤对于生长范围广、骨质破坏严重的MPE,应进行维持腰椎稳定性的手术,如植骨融合内固定术。⑥并发症处理,神经功能损伤与术中操作对神经的骚扰或误切有关,通过康复训练可部分恢复,极少数可在术区形成硬膜外或硬膜下血肿[24],表现为术后数小时内剧烈腰痛,随之出现严重神经功能障碍,应急诊行手术清除血肿;脑脊液漏,多因硬膜未完全缝合、硬膜外留有死腔,应再次彻底清创,找到漏口,仔细缝合或用生物胶或椎旁肌肉做填补[25]。手术切口距肛门较近,早期术后呈卧床状态,为减少伤口感染,可用透明膜覆盖辅料下半部分,勤更换辅料,而当伤口感染,则需要在控制感染下再行清创、修补、负压引流等。
目前,脊髓MPE术后辅助放疗仍有争议。Kukrja等[22]认为放疗联合手术较单纯手术整体预后无明显改善。然而,近年来越来越多的学者认为放疗可延长中位生存时间或减少肿瘤复发[21,26,27]。虽然放疗的作用尚未得到统一意见,但放疗可作为脊髓MPE部分切除或复发一种积极补救措施。
总之,脊髓MPE是脊髓室管膜瘤的一种罕见类型,预后较好,10年生存率可达97%[28]。全切肿瘤是首选的治疗方法,首次未行全切肿瘤的病人易出现肿瘤复发,多次复发可出现肿瘤恶变。同时,术后神经功能恶化严重影响病人生存质量,因此,早诊断、早治疗不仅有助于延长病人无生存期,同时也提高病人生存质量。
