限制性液体复苏对创伤性休克患者炎症损伤及多系统器官功能状态的影响研究
2021-07-29朱家旺张晓磊
赵 寻,朱家旺,张晓磊
天津中医药大学第二附属医院急症科,天津 300150
创伤性休克是由于机体遭受暴力作用后,发生重要脏器损伤、严重出血,导致患者有效循环血量锐减,微循环灌注不足,进而导致多器官功能不全或衰竭的一种综合征。部分患者将会引起疼痛、恐惧、烦躁、焦虑、缺氧、四肢表浅静脉萎缩及四肢冰凉等[1-3]。由于创伤性休克较单纯失血性休克病因、病理复杂,导致临床诊疗难度较大。因此,患者入院后应及时给予液体复苏,纠正患者低血容量情况,提高患者有效循环血量,从而维持心输出量、器官血流灌注及组织氧合[4]。传统方法以大量液体复苏治疗为主,促进患者有效循环血量恢复,但是该方法亦会带来一定伤害,引起循环、呼吸功能障碍,升高多器官功能障碍综合征的发生率[5-6]。限制性液体复苏是一种新型的治疗方法,以小容量液体为失血性休克患者补液,既可以保证全身重要脏器功能的正常运转,亦可降低并发症发生率[7-8]。但是,该治疗方法对创伤性休克患者炎症损伤、多系统器官功能状态的影响研究较少[9]。本研究以创伤性休克患者为研究对象,探讨限制性液体复苏在创伤性休克患者中的临床效果,报道如下。
1 资料与方法
1.1一般资料 选择2018年3月至2020年4月创伤性休克患者138例为研究对象,按随机数字表法分为2组。对照组69例,男37例,女32例;年龄23~59岁,平均(43.29±2.15)岁;病程1~6 h,平均(3.23±0.41)h;创伤部位:胸部21例,腹部30例,其他部位18例;严重程度:轻度32例,中度23例,重度14例;创伤原因:车祸伤37例,高空坠落23例,跌倒9例。观察组69例,男39例,女30例;年龄21~60岁,平均(43.32±2.21)岁;病程1~7 h,平均(3.29±0.46)h;创伤部位:胸部19例,腹部31例,其他部位19例;严重程度:轻度30例,中度24例,重度15例;创伤原因:车祸伤35例,高空坠落24例,跌倒10例。
纳入标准:(1)符合创伤性休克诊断标准[10-11],均伴有不同程度体温下降、皮肤苍白、血压下降及脉搏减弱;(2)符合常规液体复苏治疗/限制性液体复苏治疗适应证,且患者均可耐受;(3)具有完整的基线资料及随访资料。排除标准:(1)合并精神异常、心脑血管疾病及严重肝肾功能异常;(2)认知功能异常、凝血功能异常或患有已经确诊的恶性肿瘤;(3)濒死或入院后死亡。
1.2方法 2组患者入院后均给予紧急救治,帮助患者开放气道,保证患者呼吸道通畅;帮助患者建立静脉通道,并进行快速输液,加强患者心电监护、血液监测与血氧饱和度监测;常规对出血创面进行包扎止血,做好术前抢救准备[12-13]。对照组:采用常规液体复苏治疗。实施早期充分常规液体复苏治疗,及时、快速给予补液,输入足量的高渗生理盐水(浓度为7.5%)、平衡液、羟乙基淀粉与血液,帮助患者快速扩充血容量,尽可能维持患者的收缩压≥90 mm Hg,舒张压在60~80 mm Hg;观察组:采用限制性液体复苏治疗。由静脉通路快速输注复苏液,并在10~15 min内输注完毕,保证患者动脉收缩压快速上升到70 mm Hg,随后根据患者病情恢复减慢输液的速度并维持在10 mL/min,保证患者的收缩压控制在80~90 mm Hg,平均动脉压控制在50~60 mm Hg,中心静脉压在6~7 cm H2O,将患者的尿量控制在20~30 mL/h,治疗后3 d对患者效果进行评估并完成6个月随访。
1.3观察指标 (1)炎症因子:2组治疗前、治疗后3 d次日取外周空腹血3 mL,离心后采用酶联免疫吸附试验测定患者肿瘤坏死因子-α(TNF-α)、白细胞介素(IL)-10、IL-6及内皮素-1(ET-1)水平[14-15];(2)心肺肾功能:2组治疗前、治疗后3 d采用肾功能测定仪测定患者血清胱抑素C(Cys C)、肌酐(Cr)及β2-微球蛋白(β2-MG)水平;采用容量负荷试验测定患者血管外肺水指数(EVLWI)及肺血管通透性指数(PVPI)[16-17];(3)并发症发生率及病死率:记录2组治疗过程中急性呼吸窘迫综合征、弥散性血管内凝血、多器官功能障碍综合征发生率;2组治疗后均完成6个月随访,记录患者1、3、6个月病死率。

2 结 果
2.12组炎症因子水平比较 2组治疗前炎症因子水平比较,差异无统计意义(P>0.05);2组治疗后3 d炎症因子水平均低于治疗前,且观察组低于对照组,差异均有统计学意义(P<0.05),见表1。
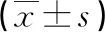
表1 2组炎症因子水平比较
2.22组心肺肾功能比较 2组治疗前心肺肾功能比较,差异无统计意义(P>0.05);2组治疗后3 d 心肺肾功能得到明显改善,且观察组优于对照组,差异有统计学意义(P<0.05),见表2。
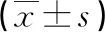
表2 2组心肺肾功能比较
2.32组并发症及病死率比较 2组治疗后6个月病死率比较,差异无统计意义(P>0.05);观察组治疗后急性呼吸窘迫综合征、弥散性血管内凝血、多器官功能障碍综合征发生率及治疗后1、3个月病死率均低于对照组,差异有统计学意义(P<0.05),见表3。
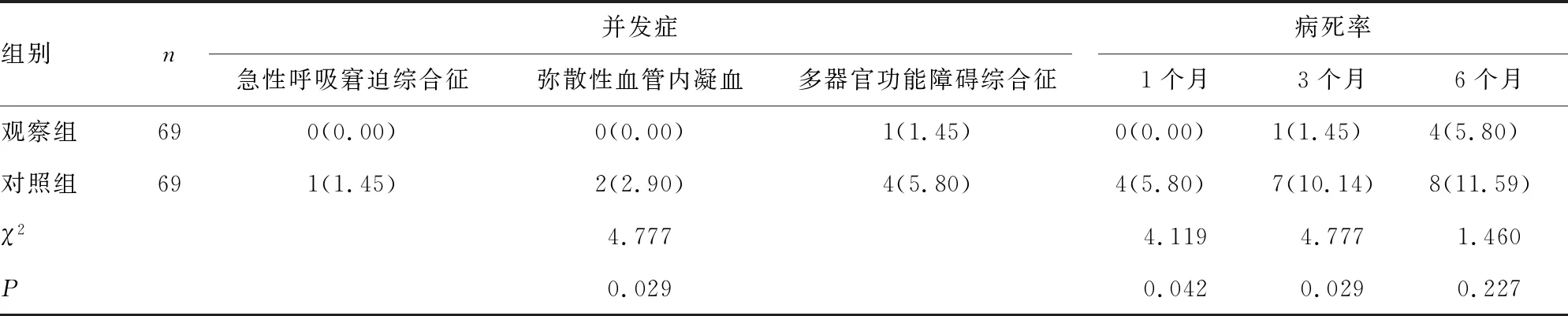
表3 2组并发症及病死率比较[n(%)]
3 讨 论
创伤性休克在临床上较为常见,发病后常累及多脏器损伤,具有较高的病死率。由于创伤性休克患者病因复杂,导致临床治疗难度较大,再加上患者伴有相关功能状态的异常改变,能引起机体炎症损伤及多系统器官功能异常[18-19]。既往研究表明,创伤性休克属于临床危及重症,由于组织灌注量不足、病原微生物等刺激,能引起巨噬细胞与中性粒细胞迅速浸润并扩散,从而加重组织损伤[20]。流行病学调查结果表明,在创伤死亡患者中,1/3是由于创伤失血性休克引起[21]。因此,临床上对于创伤性休克患者应及时给予液体复苏,帮助患者尽快恢复血容量,保证患者收缩压在90 mm Hg以上,获得稳定的血流灌注,降低缺血、缺氧症状的发生。
近年来,限制性液体复苏在创伤性休克患者中得到广泛应用,且效果理想[22]。本研究中,观察组治疗后3 d炎症因子TNF-α、IL-6、IL-10及ET-1水平低于对照组(P<0.05);2组治疗后3 d心肺肾功能均得到明显改善;观察组治疗后3 d Cys C、Cr、β2-MG水平,以及EVLWI、PVPI均低于对照组(P<0.05),提示限制性液体复苏有助于降低机体炎性反应,改善患者心肺肾功能,利于患者恢复。限制性液体复苏属于临床常用的干预方法,对患者受损的脏器功能具有创伤控制作用,能改善患者供氧状态,对患者多系统器官功能及氧供状态具有良好的效果。既往研究表明,限制性液体复苏不仅能改善患者预后,亦可降低血液黏稠度、增强心肌收缩功能,能持续刺激血管运动中枢及兴奋循环系统[23]。国内学者研究表明,限制性液体复苏对创伤性休克患者具有良好的效果,能减少大量传统液体复苏引起的非控制性失血,可减少患者躁动、疼痛等刺激,改善微循环障碍,降低中毒程度,能为患者后续抢救奠定基础[24]。本研究中,观察组治疗后急性呼吸窘迫综合征、弥散性血管内凝血、多器官功能障碍综合征发生率及治疗后1、3个月病死率均低于对照组(P<0.05),提示限制性液体复苏的使用能降低创伤性休克患者病死率及并发症发生率。
综上所述,限制性液体复苏用于创伤性休克患者中能降低炎症因子水平,改善患者心肺肾功能,降低并发症发生率和病死率,值得推广应用。