2种翻瓣设计在下颌水平阻生第三磨牙拔除的效果比较
2021-07-28陈永锋刘姗姗李珍珍庞亚倩
王 晶,陈永锋,刘姗姗,李珍珍,王 栋,庞亚倩,张 凯
普通人群第三磨牙存在率约为90%,其阻生率高达68.6%[1]。阻生第三磨牙常导致智齿冠周炎、囊肿、邻牙松动、颞下颌关节紊乱和邻近第二磨牙牙周和牙体牙髓病等危害,因此大多数第三磨牙应预防性或治疗性拔除[2-3]。第三磨牙拔除术后并发症主要包括疼痛、肿胀和张口受限、干槽症等[4]。拔牙时切开翻瓣有利于手术视野的暴露,但产生的创伤会对病人术后的恢复产生不同程度的影响[5]。本研究比较2种不同翻瓣方式对下颌远中邻面暴露≥1/2的水平阻生第三磨牙拔除术中、术后并发症及术后组织愈合的影响,探讨2种术式的优劣,为临床拔除此类患牙提供参考。现作报道。
1 资料与方法
1.1 一般资料 选取我院口腔颌面外科门诊就诊且需拔除下颌水平阻生智齿病人200例,其中男101例,女99例,平均年龄(26.63±3.54)岁。采用双盲法随机将其分为A、B组。纳入标准:(1)18~40岁且无全身系统疾病;(2)下颌第三磨牙水平阻生且远中邻面暴露≥1/2;(3)Ⅱ类阻生第三磨牙;(4)依从性好。排除标准:(1)第三磨牙有龋坏或颊舌向异位;(2)第二磨牙缺失或远中面大面积缺损;(3)第三磨牙远中邻面完全暴露。2组病人的年龄、性别差异均无统计学意义(P>0.05)(见表1),均具有可比性。

表1 2组病人性别、年龄比较
1.2 手术方法 术前行下牙槽神经阻滞麻醉+颊侧局部浸润麻醉。A组采用龈沟内环切法,B组采用标准封套法,用头部呈 45°仰角手机与牙体长轴呈15°~30°,自智齿远中面的远中边缘与远中切口交界处的颊舌向中1/3开始钻磨,向颊舌侧扩大,扩大至颊舌侧近骨质时停止。将牙挺放至钻磨的间隙内,旋转将其断开。若近中部分过大无法取出,再将近中牙冠呈近远中方向钻开,呈“倒T型”,冠根分次取出,最后进行牙槽窝复位。2组均用10 mL 0.9%氯化钠溶液冲洗拔牙窝,明胶海绵加三碘甲烷粉剂填塞拔牙窝;A组不缝合,如出现明显出血则需缝合创口,B组缝合1针,最后给予病人无菌棉球咬在拔牙窝上方。所有手术均在同一临床环境中由同一名主治医师和一名口腔全科研究生共同完成。所有病人术前均签署手术知情同意书。
1.3 观察指标 记录病人的姓名、性别、年龄、联系电话、阻生牙分组情况和手术时间以及术中并发症发生情况。术后要求病人在第1、3天记录疼痛、面部肿胀、最大张口度,术后第1、2天记录出血程度,术后第7天来我院复诊。复诊时采用单盲法,由另一名主治医师对病人的疼痛、面部肿胀、最大张口度、术后出血、创口感染、软组织愈合进行检查和记录。(1)手术时间:自麻醉起效手术开始至咬无菌棉球结束。(2)术中并发症:主要包括牙根折断、颊侧骨板骨折、舌侧骨板骨折、颊舌及下牙槽神经损伤、口角损伤、牙龈撕裂、颞下颌关节损伤。如2组均未发生则不记录该并发症。(3)创口感染:术前已告知病人,如术后感剧烈疼痛、口内有脓性分泌物、有恶臭味需来复诊,由医生检查并记录是否感染。(4)疼痛:采用10 cm的水平视觉模拟量表(VAS)来评定[6],0点表示无痛,1~3表示轻度疼痛,4~6表示中度疼痛,7~9重度疼痛,10表示极痛。(5)面部肿胀:以患侧耳屏最下点(T)和口角(Co)为参照点,术前用软尺测量两点间的体表距离(Co-T)记为L0[7],术后1、3和7 d再次测量,分别记为L1、L3、L7,记录手术前后测量的差值。(6)张口度:术前测量最大开口时上下颌中切牙近中切角之间的垂直距离,术后1、3和7 d再次测量,记录术后与术前2次测量间的差值。(7)术后出血:采用视觉模拟量表[8]评估出血程度,0=无出血:病人唾液中无血液;1=渗血:病人口腔内有少量血液,但不明显;2=偶尔少量出血:病人有时有少量出血;3=持续少量出血:病人持续有少量出血;4=大量出血:病人持续大量出血。(8)软组织愈合[9]:根据组织颜色、触诊是否出血、是否有肉芽组织存在、切口边缘愈合情况对软组织愈合进行评分,分为1~4分。
1.4 统计学方法 采用χ2检验、t检验和重复测量方差分析。
2 结果
2.1 2组病人手术情况比较 A组手术时间(27.57±8.65)min,与B组(21.54±8.71)min比较差异无统计学意义(t=0.44,P>0.05)。2组术中并发症主要包括邻牙损伤、口角损伤、牙龈撕裂、舌侧骨板骨折、牙根折断、下牙槽神经损伤、断根移位、颞下颌关节损伤,2组并发症发生率以及干槽症发生率差异均无统计学意义(P>0.05)(见表2)。

表2 2组术中并发症发生情况比较[ n;百分率(%)]
2.2 2组术后疼痛情况比较 术后1、3、7 d,2组疼痛程度差异无统计学意义(P>0.05)(见表3)。

表3 2组术后疼痛情况比较(n)
2.3 2面部肿胀情况比较 2组病人术后面部肿胀程度均随着时间的增加而降低(P<0.01);A组病人术后1 d、3 d时的面部肿胀程度均明显低于B组(P<0.01和P<0.05),2组病人术后7 d时面部肿胀程度差异无统计学意义(P>0.05)(见表4)。
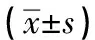
表4 2组间不同时点面部肿胀程度的比较
2.4 2组最大张口度比较 2组病人术前最大张口度差异无统计学意义(P>0.05);2组病人的最大张口度均随着术后时间的增加而增加(P<0.01),但术后各时间点均小于术前(P<0.05);B组病人术后1 d和3 d时的最大张口度均明显低于A组(P<0.05);2组病人术后7 d时的最大张口度差异无统计学意义(P>0.05)(见表5)。
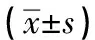
表5 2组不同时点最大张口度比较
2.5 2组术后出血等级比较 术后1 d,A组出血量等级小于B组(P<0.05),术后2 d 2组差异无统计学意义(P>0.05)(见表6)。术后7 d 2组均无出血现象。

表6 2组间出血程度的比较(n)
2.6 2组软组织愈合情况比较 术后7 d,A组软组织愈合较B组好(P<0.05)(见表7)。

表7 2组术后7 d软组织愈合情况比较(n)
3 讨论
第三磨牙拔除术是口腔颌面外科最常见的手术之一[10]。下颌水平阻生第三磨牙拔除常需切开翻瓣,目的是去除软组织阻力和暴露牙冠或冠周骨质,但会对局部软组织产生创伤,是引起术后反应及并发症的原因之一。手术时间、术者临床技能、第三磨牙阻生类型和病人个体差异是影响术后并发症的其他因素[11],本研究中由同一位主治医生在相同的临床条件下拔除同一阻生类型患牙,排除了术者方面对术后并发症的影响因素。
近年来,微创拔牙技术已在临床广泛应用,微创拔牙术震动小,手术时间短,可精准控制切割的方向和范围[12]。学者们纷纷对微创拔牙器械和切口设计进行研究,我们在临床中对下颌远中邻面暴露≥1/2的水平阻生第三磨牙采用龈沟内环形切口法取得较好效果。此术式对软组织创伤较小,拔牙创口小,可减少食物残渣进入拔牙窝,减少创口裂开及感染的机会,利于血凝块形成。本研究中A组手术时间稍长,但差异无统计学意义(P>0.05),因第三磨牙未完全暴露,术野受限且有软组织阻力,常需对冠部多次分割,可能造成了A组手术时间稍长。2组术后疼痛之间差异无统计学意义(P>0.05),与SARAVANA KUMAR等[13]研究结果一致,疼痛是因第三磨牙拔除术导致组织和细胞的破坏,产生和释放参与疼痛过程的生化介质,特别是组胺、缓激肽和前列腺素,所以与切口设计无直接关系。但有学者[14]对封套瓣和三角瓣进行了对比研究,发现在术后第3天2组间疼痛的差异有统计学意义,且拔牙术后12 h内疼痛最为严重。研究结果间差异可能与样本选择偏倚、样本量大小及评价标准间的差异有关。
本研究中2组病人术后面部肿胀程度均随着时间的增加而降低(P<0.01);A组病人术后1、3 d时的面部肿胀程度均明显低于B组(P<0.01和P<0.05)。何锦泉等[15]研究了远中切口与常规角形切口对术后肿胀和张口度的影响,认为切口范围越小,肿胀和张口受限程度越低。但GOLDSMITH等[16]认为,下颌第三磨牙拔除术后并发症的发生率和严重程度与切口设计无显著相关性。国外学者[17]进行了肌电图研究,结果示张口受限是一种趋利避害的自我保护行为。本研究中在术后1 d,A组出血程度少于B组(P<0.05),B组出血程度较A组高可能与切口范围大,创面渗血有关,在术后7 d,A组软组织愈合程度优于B组(P<0.05),此结果与DOLANMAZ等[18]研究结果一致,切口范围越小,创伤越小,组织愈合越快越好。本研究未对第二磨牙牙周情况进行观察,因为术后7 d时牙龈尚未完全愈合,会影响探诊深度的测量;且第三磨牙拔除术本身会致第二磨牙探诊深度增加,因此无法精确测量出单纯因翻瓣引起的第二磨牙探诊深度变化。
下颌阻生第三磨牙拔除术中、术后并发症会对病人发音、面部形态、张口度、心理产生不同程度的影响。研究[19]表明,拔牙是造成口腔科病人焦虑的主要因素。为了提高病人术后的生活质量和减少牙科焦虑,口腔颌面外科医生在不断创新,寻求创伤小、手术时间短、术后并发症轻、病人易耐受的手术方式,因此,本研究设计此术式与传统术式进行对比分析,比较其优劣。本研究仅在龈沟内将牙冠与软组织分离,软组织表面无切口,而封套瓣切口位于口内,病人进食摩擦可致缝线脱落或切口裂开,增加感染发生率。龈沟内环形切口法拔除下颌水平阻生第三磨牙也有其局限性,对于完全埋伏或暴露过少的水平阻生第三磨牙,采用此切口无法充分暴露牙冠,会增加拔牙难度,不利于牙齿脱位。本研究的前提条件是下颌远中邻面暴露≥1/2的水平阻生第三磨牙。此术式对医生的临床操作技能有一定要求,但经过规范化培训一般均可完成。综上所述,对于下颌远中邻面暴露≥1/2的水平阻生第三磨牙可采用龈沟内环形切口法拔除患牙,并发症少且软组织愈合快,值得在临床推广应用。
