高分辨MRI成像技术对直肠癌术前T、N分期的病理对照研究*
2021-07-27邢台市医学高等专科学校附属第一医院影像科河北邢台054001
邢台市医学高等专科学校附属第一医院影像科(河北 邢台 054001)
冯 超* 卢方明 李晓敏 李晓军 马立芳
直肠癌系消化系统常见恶性肿瘤,发病率、病死率高,临床治疗以手术切除为主,可减少局部复发及死亡率[1]。但由于直肠癌初期症状不典型,多数患者就诊时已处于中晚期,延误最佳治疗时间[2]。早发现、早诊断、准确分期是实现最佳和个性化治疗方案的关键,对改善患者预后、降低复发率具有重要意义[3]。磁共振成像(MRI)无电离辐射损,可多方位成像,在术前准确评估患者的个体情况,指导制定合理的根治方案[4]。随着MRI技术的不断发展和进步,高分辨MRI成像较常规MRI成像能提供更加细致的解剖信息,清晰显示肿瘤侵犯范围、距肛缘距离及周边淋巴结转移情况,得到了广泛应用[5]。本研究采用高分辨MRI成像技术对直肠癌进行术前分期,并与手术病理结果对照,探讨高分辨MRI成像对直肠癌术前T、N分期的应用价值。
1 资料与方法
1.1 一般资料选择2018年1月至2019年12月期间于我院肿瘤外科就诊并行手术切除治疗的74例直肠癌患者,其中男48例,女26例,年龄35~74岁,平均年龄(55.47±8.40)岁,肿瘤直径2~10cm,平均直径(5.78±1.02)cm,肿瘤位于直肠上部(距肛缘10~15cm)44例,直肠中部(距肛缘5~10cm)11例,直肠远端(距肛缘0~5cm)19例。
纳入标准:经肠镜检查及病理证实为直肠癌;术前未接受放射、化学治疗;术前14d内接受高分辨MRI检查;临床病例资料和影像学资料完整。排除标准:有盆腔手术病史者;体内金属置入未行MRI检查者;严重心肺功能不全,身体状况无法耐受手术;合并其他恶性肿瘤;图像质量欠佳者。
1.2 检查方法采用GE Signa HD 3.0T MRI扫描仪,多通道相控阵线圈。检查前无需肠道准备,要求患者平静呼吸,取仰卧位,头先进。先行常规轴位T1WI序列,TR 480ms,TE 11ms,层厚4mm,层间距1mm,FOV 230mm×230mm,矩阵320×256;矢状位T2WI,轴位脂肪抑制T2WI,冠状位脂肪抑制T2WI,TR 4500ms,TE 120ms,层厚4mm,层间距1mm,FOV 230mm×230mm,矩阵320×256;轴位DWI,TR 3000ms,TE 80ms,层厚4mm,层间距1mm,FOV 230mm×230mm,矩阵320×256;高分辨轴位T2WI,TR 2000ms,TE 80ms,层厚3mm,层间距0.7mm,FOV 230mm×230mm,矩阵320×256;增强扫描对比剂采用马根维显(德国先灵公司),经肘前静脉快速团注,剂量0.2mmoL/kg,速率3mL/s。
1.3 图像分析由2名工作经验丰富的资深影像学医师采用双盲法阅片,诊断标准参照美国癌症联合会直肠癌TNM分期标准[6],采集统一意见为最终分期结果。T分期:T1,肿瘤信号局限于黏膜下层;T2,肿瘤信号至肌层,但局限于肌层低信号带;T3,肿瘤信号超出肌层至肠周脂肪间隙,肌层与周围组织脂肪界面消失;T4,肿瘤信号侵入周围脏器或组织。N分期:N0,无淋巴结转移;N1,1~3枚淋巴结转移;T2,4枚及以上淋巴结转移。环周切缘(CRM,肿瘤最外缘与直肠系膜筋膜之间的最短距离)阳性:MRI横断面连续扫描中测得CRM最短距离≤1mm。
1.4 统计学分析应用SPSS 20.0软件处理数据,采用Kappa值评价高分辨MRI诊断与病理结果的一致性,Kappa值≥0.75为一致性好,Kappa值0.4~0.74为一致性较好,Kappa<0.4为一致性较差。
2 结果
2.1 病理结果74例患者中,T1期4例,T2期27例,T3期31例,T4期12例;N0期35例,N1期26例,N2期13例,CRM阳性31例。
2.2 高分辨MRI检查术前T分期与病理结果对照高分辨MRI检查T分期与病理一致59例,15例不一致,T1期准确率为75.00%,T2期准确率为81.48%,T3期准确率为83.87%,T4期准确率为75.00%,于T分期的总体准确率为81.08%,Kappa值为0.728,高分辨MRI检查术前T分期与病理结果具有较好的一致性,见表1。
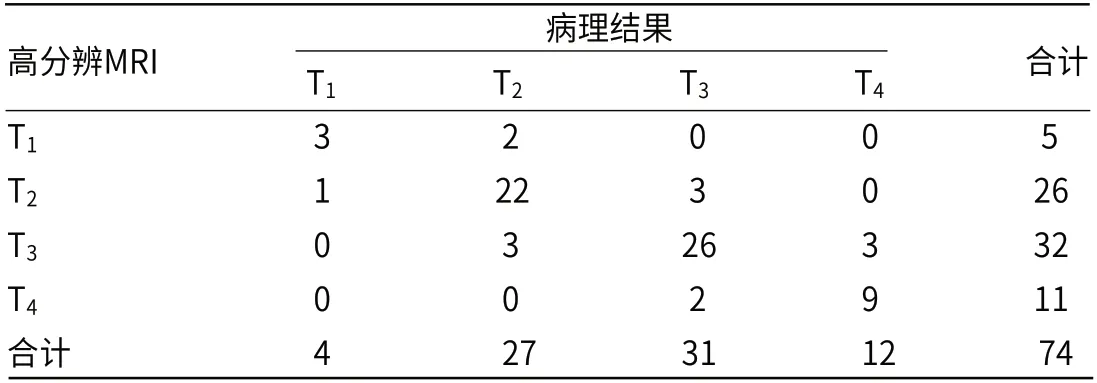
表1 高分辨MRI检查术前T分期与病理结果对照(例)
2.3 高分辨MRI检查术前N分期与病理结果对照高分辨MRI检查N分期与病理一致52例,22例不一致,N0期准确率为74.29%,N1期准确率为65.38%,N2期准确率为69.23%,于N分期的总体准确率为70.27%,Kappa值为0.546,高分辨MRI检查术前N分期与病理结果的一致性一般,见表2。
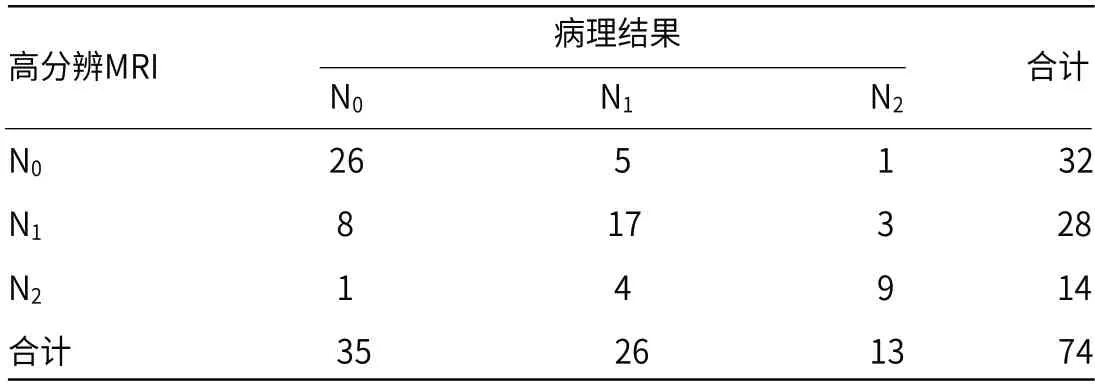
表2 高分辨MRI检查术前N分期与病理结果对照(例)
2.4 高分辨MRI检查CRM阳性与病理结果对照病理结果CRM阳性31例,高分辨MRI检查为34例,3例受侵者误诊为未受侵,6例未受侵者误诊为受侵。高分辨MRI检查CRM阳性的准确率为87.84%,Kappa值为0.754,高分辨MRI检查术前T分期与病理结果具有较好的一致性,见表3。

表3 高分辨MRI检查CRM阳性与病理结果对照(例)
2.5 典型病例分析见图1~2。
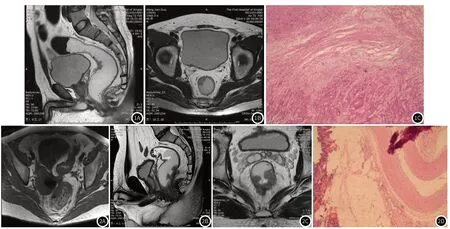
图1 男性,62岁,间断性便血6月余。MRI图像示直肠壁肌层不均匀增厚(图1A、图1B),肠壁外系膜未见异常信号表现,术前MRI诊断分期为T2、N0,CRM阴性;病理切片示异常癌细胞侵入深肌层,诊断结果为T2、N0,CRM阴性,与MRI结果一致(图1C)。图2 女性,66岁,便中带血5月余。MRI图像示肠管肌层明显增厚,可见低信号影突入高信号肠系膜内(图2A、图2B);肠周可见3枚淋巴结增大,且边缘毛糙(图2C),术前MRI诊断分期为T3、N1,CRM阳性;病理切片示异常癌细胞侵及固有肌层外纤维组织(图2D),肠周淋巴结未见癌转移,诊断结果为T3、N0,CRM阴性,T分期诊断正确,N分期过高分期,CRM诊断错误。
3 讨论
全直肠系膜切除术(TME)是目前临床治疗直肠癌的标准术式,辅以放化疗可显著减少肿瘤复发[7]。淋巴结转移或T3、T4期直肠癌患者多主张先行放化疗再行手术切除;T2期直肠癌患者主张直接行手术切除;而部分T1期直肠癌患者可行内镜下粘膜切除术(EMR)或经肛门内镜显微术(TEM),可保留患者肠道功能,减轻手术创伤,术后恢复更快更好[8]。
以往临床诊断多依靠专科检查,如触诊、钡灌肠及肠镜,但触诊主观性强,较高位病灶难以触及;钡灌肠无法显示肠周情况及周围脏器侵犯情况;肠镜难以通过狭窄管腔,无法评估肿块大小及肠周累及情况。超声内镜成像(EUS)虽然可以准确评价直肠癌肠壁浸润深度和病灶周围转移淋巴结情况,但与肠镜检查类似,不能通过狭窄管腔,限制了其在临床上的应用。CT扫描腹腔软组织对比度欠佳,难以清晰显示直肠系膜筋膜情况,增强扫描强化程度不明显[9-10]。而MRI软组织分辨率高,可多方位、多参数成像,清晰显示病灶部位、周围浸润及淋巴结转移情况[11]。高分辨MRI包含常规MRI成像序列,采用小视野薄层扫描,进一步提高了空间分辨率,可多方位、更加清晰地显示病变结构、直肠系膜筋膜及肿瘤对周围组织浸润情况,获取高质量图像[12]。
直肠癌MRI检查T分期是根据肿瘤浸润到肠壁不同层次和相关肠周系膜的情况进行评估。本研究高分辨MRI检查T分期与病理一致59例,15例不一致,于T分期的总体准确率为81.08%,Kappa值为0.728,与病理结果对照具有较好的一致性,和既往研究报道[13-14]相符。淋巴结转移是评估患者预后的重要因素,是指导直肠癌患者术后是否行放化疗的重要依据。而本研究高分辨MRI检查N分期与病理一致52例,22例不一致,于N分期的总体准确率为70.27%,Kappa值为0.546,与病理结果的一致性一般。分析原因:虽然高分辨MRI可辨别直径<5mm的淋巴结,但仅仅依靠淋巴结直径大小评估淋巴结的准确率较低,具有一定局限性,影像学上部分大直径淋巴结病理表现可仅为炎症反应性增生,而部分小直径淋巴结病理检查可能检出肿瘤细胞,为转移性淋巴结。因此,现在学者多主张结合淋巴结大小、边缘、形态及信号强度等多方面因素,综合评价淋巴结转移情况,提高诊断准确率。
直肠系膜筋膜在解剖学上是一层固有筋膜,连续包绕直肠和直肠系膜形成筋膜套,高分辨MRI影像上呈低信号表现。TME术通过完整切除肿瘤及其系膜组织,从而切除系膜中可能转移的淋巴结及受侵血管,起到降低局部复发的作用。因此,TME术前了解肿瘤与环周切缘的关系尤为重要,有研究指出CRM阳性是直肠癌患者术后不良的主要影响因素[15]。本研究病理结果显示,CRM阳性31例,高分辨MRI检查为34例,3例受侵者误诊为未受侵,6例未受侵者误诊为受侵,高分辨MRI检查CRM阳性的准确率为87.84%,Kappa值为0.754,与病理结果具有较好的一致性。术前通过高分辨MRI检查评估CRM情况,对于CRM阳性患者术前行放化疗,可使肿瘤缩小、降低分期,提高手术成功率,降低术后局部复发风险。
综上所述,高分辨MRI可较为准确地评估直肠癌术前T、N分期及CRM受侵情况,为临床治疗方案的选择提供可靠影像学依据,降低肿瘤复发转移风险。