彩色多普勒超声联合CT在乳腺癌腋下转移性淋巴结鉴别诊断中的应用
2021-07-27南阳市第一人民医院超声医学科河南南阳473000
南阳市第一人民医院超声医学科(河南 南阳 473000)
李延会* 马雅秀 范 娜 徐嘉阳
乳腺癌是女性最常见的恶性肿瘤之一,病因未明,发病率较高,转移途径包括局部浸润、淋巴转移、血行转移等,其中淋巴转移为最重要的转移途径,且多转移至腋窝区域,风险达15%以上,鉴别诊断乳腺癌患者腋窝淋巴结有无转移对患者治疗、预后具有重要意义[1]。目前临床中主要应用彩色多普勒超声与计算机断层扫描(computed tomography,CT)在乳腺癌患者术前进行肿瘤转移筛查,具有良好诊断效能,特异性较高,而综合运用二者是否可进一步提高鉴别诊断乳腺癌腋下转移性淋巴结效能的研究较少[2-4]。本研究回顾性分析我院102例乳腺癌患者临床资料,探究彩色多普勒超声联合CT在乳腺癌腋下淋巴结鉴别诊断中的价值,为临床提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料研究对象为2016年8月至2019年8月于我院经手术病理证实为乳腺癌的102例患者。纳入标准:术后病理诊断为乳腺癌;单侧单发肿瘤;初治患者;术前均行彩色多普勒超声检查及CT检查;临床资料完整,影像检查图片质量合格;已签署知情同意书者。排除标准:已确诊为复发转移;合并其他恶性肿瘤;既往有乳腺疾病史;术前已接受放疗、化疗、内分泌治疗等抗肿瘤治疗;存在相关检查禁忌症;妊娠或哺乳期女性。102例研究患者均为女性,年龄26~73岁,平均年龄(47.39±8.53)岁;乳腺癌类型包括浸润性导管癌71例,浸润性小叶癌14例,混合性浸润癌11例,其他6例;均行乳腺癌根治术+腋窝淋巴结清扫,经腋窝淋巴结清扫术得到病理诊断结果。
1.2 方法
1.2.1 超声检查 仪器为GE LOGIQ E9彩色多普勒超声诊断仪,探头频率6~15Hz。检查时患者取仰卧位,上肢外展,充分暴露乳房及双侧腋窝,触诊,了解腋窝整体情况,定位肿块,了解其质地、活动高度等;再行常规超声检查,观察腋窝淋巴结位置、数量、大小、形态、内部回声、纵横经比值等;切换至彩色多普勒模式,观察淋巴结内部、周边血流分布情况及形态。
1.2.2 CT检查 仪器为GE Light Speed VCT 64排螺旋CT,检查时患者取仰卧位,上肢外展,充分暴露乳房及双侧腋窝,先进行CT平扫,扫描范围为乳房下界至锁骨上区,参数:管电压120kV,管电流250mA,层厚1mm,扫描时间0.4s/rot,行标准重建算法;平扫完成后进行增强扫描,采用高压注射器经前肘静脉注射70~90mL非离子型对比剂(碘普罗胺注射液),注射速度3.5mL/s,扫描延迟时间23s。
1.3 图像分析及诊断图像分析由两名乳腺影像诊断经验丰富的医师进行独立阅片诊断。
1.3.1 超声图像分析及诊断 分析超声图像中肿块形态、边缘、钙化、回声等形态学特征,选择超声图像中血管条数最多的切面,参照Adler半定量法[5]对血流信号进行分级;正常淋巴结诊断标准:淋巴结纵横比>1.0,淋巴结形态为蚕豆形,皮质呈低回声表现,淋巴结中央区、髓质区为中心高回声改变;恶性转移淋巴结诊断标准:淋巴结纵横比<1.0,形态为圆形或不规则形,皮质增厚(短轴直径>3mm),呈区域性弥漫性肥厚,皮髓比值>1,淋巴结中央区、髓质区强回声消失或偏心分布。
1.3.2 CT图像分析及诊断 CT数据上传至工作站,以多层面容积重建技术多切面观察淋巴结位置、大小、结构、边缘、周围脂肪等信息;恶性转移淋巴结诊断标准:淋巴结长径≥10mm,短径≥5mm或长短径比值≤2,且CT增强值>50.0HU;或淋巴结门结构消失,反之即为正常淋巴结。
1.4 统计学方法数据采用SPSS 19.0软件进行统计学分析,计数资料以例(n)或百分数(%)形式表示,比较采用χ2检验,P<0.05为有显著差异及统计学意义,并以术后病理结果为“金标准”,分别计算各种检查方式及联合诊断的灵敏度、特异性、准确率、阳性预测值、阴性预测值。
2 结果
2.1 腋下淋巴结转移情况诊断结果比较102例乳腺癌患者经术后病理诊断检出腋下转移性淋巴结33例,未转移69例;多普勒彩超诊断检出腋下转移性淋巴结36例,未转移66例;CT诊断检出淋巴结转移39例,未转移63例;联合诊断检出腋下转移性淋巴结38例,未转移64例。
2.2 诊断效能多普勒彩超、CT及联合诊断腋下转移性淋巴结的灵敏度、特异性、准确率分别为81.82%、93.94%、96.97%;86.96%、88.40%、91.30%;85.29%、90.20%、93.14%,联合诊断各项诊断效能数据最高。
2.3 腋窝淋巴结转移影像学表现特点分析典型病例图像分析见图1~4。

表1 腋下淋巴结转移情况诊断结果比较(例)
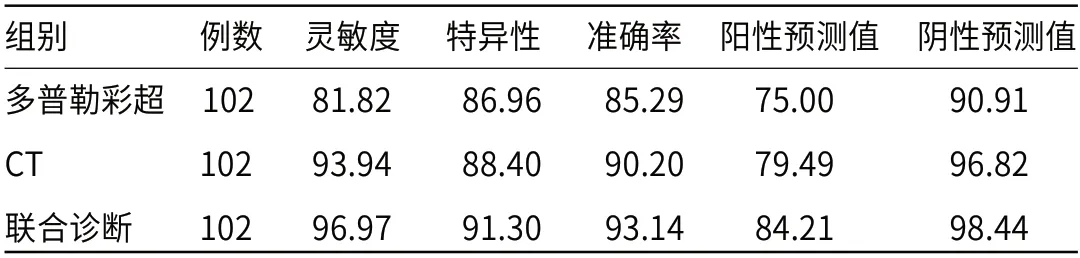
表2 多普勒彩超、CT及联合诊断腋窝淋巴结转移的诊断效能(%)

图1 腋下正常淋巴结彩色多普勒血流成像图像,探及血流信号,呈淋巴门型,淋巴结内呈少量蓝色,蓝色区域面积<45%。图2 腋下转移性淋巴结彩色多普勒血流成像图像,淋巴结内未探及髓质,纵横经比值<1,淋巴结内血流丰富。图3 腋下正常淋巴结CT横断面重建图像,淋巴结形态呈肾形,结构完整,为低密度淋巴门。图4 腋下转移性淋巴结CT横断面重建图像,纵横经比值>1,淋巴门结构消失,边缘模糊。
3 讨论
乳腺癌早期主要通过淋巴管网转移至腋窝淋巴结,侵犯、破坏腋窝淋巴结,乳腺癌出现腋窝淋巴结的转移多预示着其预后不良[6]。术前对乳腺癌患者是否存在腋窝淋巴结转移进行准确判断,可为未转移患者避免腋窝淋巴结清扫,减少上肢淋巴血流障碍、手臂无力等并发症,对已发生淋巴结转移患者也可提供相关信息指导手术,提高治疗效果[7]。因此,针对乳腺癌患者,尽早判断是否存在腋下转移性淋巴结具有重要意义。
目前临床针对乳腺癌患者筛查腋下淋巴结转移情况主要采用影像学检查手段,包括钼靶、超声、CT、MRI等,其中超声与CT最为常用。超声是较为有效且接受度最广的腋窝淋巴结检查手段,具有无创、操作简单、可重复性强、价格低廉等众多优势,还可进行多平面实时成像。正常淋巴结构与肾脏较为相似,因出现恶性肿瘤后癌细胞可增加血管生成因子的合成与释放,病灶内部会不断生成新生血管,增加血管数量,且癌细胞过度增殖也会使皮质增厚,增厚后皮质替代了淋巴门脂肪结构,失去正常肾形结构,还会形成大量肿瘤血管,引起血管走形紊乱、屈曲、狭窄等,故进行超声检查可通过观察淋巴结形态、结构、血流状况等判断淋巴结的性质,还可与细针穿刺活检结合[8-9]。但淋巴结转移的超声征象并非其特殊征象,炎性或反应增生也可形成,存在一定重叠性,且超声检查对较深位置的淋巴结显示情况较差,还受操作者、受检者及诊断者专业水准影响较大,缺乏一定稳定性,不可作为乳腺癌术前腋窝淋巴结状态筛查的唯一方法[10]。随着影像学技术的发展,CT检查在临床疾病诊断中应用广泛。CT成像技术具有高扫描速度与高空间分辨率,对微小病灶也具有良好诊断效能,因腋窝有丰富脂肪组织的衬托,CT检查能够清晰显示淋巴结形态特征、结构、血供状况等,不受检查深度影响[11];且多层螺旋CT可应用多平面重组技术对淋巴结进行任一方向的三维重建,但目前该技术对淋巴结转移的判定仍缺乏统一标准,多数研究以淋巴结形态、纵横经比值、CT增强值情况作为诊断乳腺癌患者腋下淋巴结转移的征象[12-13]。本研究结果显示,彩色多普勒超声与CT鉴别诊断乳腺癌腋窝下转移性淋巴结灵敏度、特异性、准确率分别为81.82%、93.94%、96.97%,86.96%、88.40%、91.3%,85.29%、90.20%、93.14%,与既往研究[14-15]显示的诊断效能基本一致,其中彩色多普勒超声漏诊6例,误诊9例,漏诊可能与患者腋下淋巴结位置较深、病灶为小、操作者与患者本身等因素有关,误诊可能与存在未出现淋巴结转移但血流较为丰富的患者有关;CT漏诊2例,误诊8例,误诊率较高,可能与部位已转移或未转移的淋巴结皮质受侵但淋巴门结构仍存在有关。而联合诊断的灵敏度、特异性、准确率分别为96.97%、91.30%、93.14%,高于单一诊断方法,提示彩色多普勒超声联合CT能够进一步提高乳腺癌患者腋下转移性淋巴结的诊断效能,为临床提供更可靠的影像学参考依据,主要原因为联合诊断可结合两种诊断方式的优势,为患者获得更全面的淋巴结形态、结构、血供等信息,从而进行更准确的判断。
综上所述,彩色多普勒超声联合CT检查能发挥彼此互补作用,进一步提高乳腺癌患者腋下转移性淋巴结的诊断效能,具有较高临床价值。