类风湿关节炎相关间质性肺疾病的危险因素分析
2021-07-26王超雷洁邱晓晖章辉庆
王超,雷洁,邱晓晖,章辉庆
类风湿关节炎(rheumatoid arthritis,RA)是一种全身性的自身免疫性疾病,以关节受累最为常见,但关节外也可受累,如皮肤、肺、心脏、神经系统等[1-2]。而类风湿关节炎相关性间质性肺疾病(rheumatoid arthritis-associated interstitial lung disease,RA-ILD)因为其肺部改变累及范围较广,并会增加呼吸系统感染的几率,与此同时,RA-ILD缺乏有效的治疗手段,已受到越来越多的临床医生的关注[1]。
HRCT是目前诊断RA-ILD最常用方法[3],能在疾病早期发现肺组织更细微的结构异常,现已取代病理活检[4]。有报道指出,RA患者中抗瓜氨酸肽抗体(anti citrullinated peptide antibody,ACPA)阳性者发生ILD的风险较高[5],这说明一些实验室指标与ILD存在相关性,本研究将分析RA-ILD患者的肺部CT表现与实验室指标之间的相关性。
材料与方法
1.一般资料
搜集本院2017年3月-2020年2月临床确诊的RA患者178例,其中男28例,女150例,年龄34~79岁,平均年龄(56.06±12.12)岁。患者在就诊期间均行胸部CT平扫检查,并在前后2天内行类风湿因子(rheumatoid factor,RF)、血沉(erythrocyte sedimentation rate,ESR)、抗环瓜氨酸肽抗体(anti cyclic citrullinated peptide antibody,ACCPA)等实验室检查。
2.仪器与方法
采用Siemens Somatom Definition Flash双源CT行胸部CT扫描。患者取仰卧位,于深吸气末屏气状态下扫描,扫描范围从肺尖至肺底部。管电压120 kVp,管电流285 mAs,层厚5 mm,层间距5 mm,重建层厚1 mm。并搜集患者患病时长(自首发症状之日起计算)、有无主动吸烟史、RF、ESR、ACCPA等相关信息。
3.CT图像分析
由三名高年资医师在PACS系统上共同阅片,对每位患者的胸部CT图像进行评估,最终结果遵循少数服从多数原则。评估内容:①有无磨玻璃影、网格影、蜂窝、支气管扩张、小叶间隔增厚、肺气肿、实变、胸膜增厚、胸膜下线、胸膜下结节、马赛克灌注、空气潴留、纵隔/腋下淋巴结肿大(短径>8 mm为淋巴结肿大[6])等,并根据其CT表现作出是否为间质性肺炎(interstitial pneumonia,IP)的诊断,并将其分为IP阳性组和IP阴性组[7];②对肺内磨玻璃影、网格影及蜂窝累及范围所占全肺容积进行量化评分,评分标准:0分,0%;1分,1%~5%;2分,6%~25%;3分,26%~50%;4分,51%~75%;5分,>75%[8]。
4.统计学分析
结 果
本组178例RA患者中,131例肺内存在间质性改变(图1),其中磨玻璃影11例,网格影72例,蜂窝24例,支气管扩张19例,小叶间隔增厚(图2)25例,肺气肿8例,实变4例,胸膜增厚16例,胸膜下线(图3)18例,胸膜下结节26例(其中4例出现坏死空洞),马赛克灌注11例,空气潴留13例,纵隔/腋窝淋巴结肿大50例,47例胸部CT表现为阴性。在131例肺内阳性病例组中RF、ESR值[(129.76±62.54)U/mL、(60.22±35.42)mm/h]明显高于47例阴性组[(103.22±58.46)U/mL、(39.83±28.41)mm/h],差异有统计学意义(t=2.392,P=0.018;t=3.662,P<0.001),而两组间ACCPA值差异无统计学意义(Z=-1.354,P=0.176)。在所有间质性病变中,蜂窝、小叶间隔增厚阳性组RF值明显高于阴性组,差异有统计学意义(t=2.040,P=0.043;t=2.567,P=0.011);小叶间隔增厚、纵隔/腋窝淋巴结肿大阳性组ESR明显高于阴性组,差异有统计学意义(t=2.874,P=0.005;t=3.528,P=0.001);网格影、蜂窝阳性组ACCPA值明显高于阴性组,差异有统计学意义(Z=-2.576,P=0.010;Z=-2.239,P=0.025),而胸膜下线阳性组ACCPA值明显低于阴性组,差异有统计学意义(Z=-2.642,P=0.008),余间质性改变与阴性组间RF、ESR、ACCPA差异无统计学意义(P均>0.05),见表1。另外,本组4例胸膜下结节伴空洞形成的病例RF、ESR及ACCPA值均明显升高(图4)。
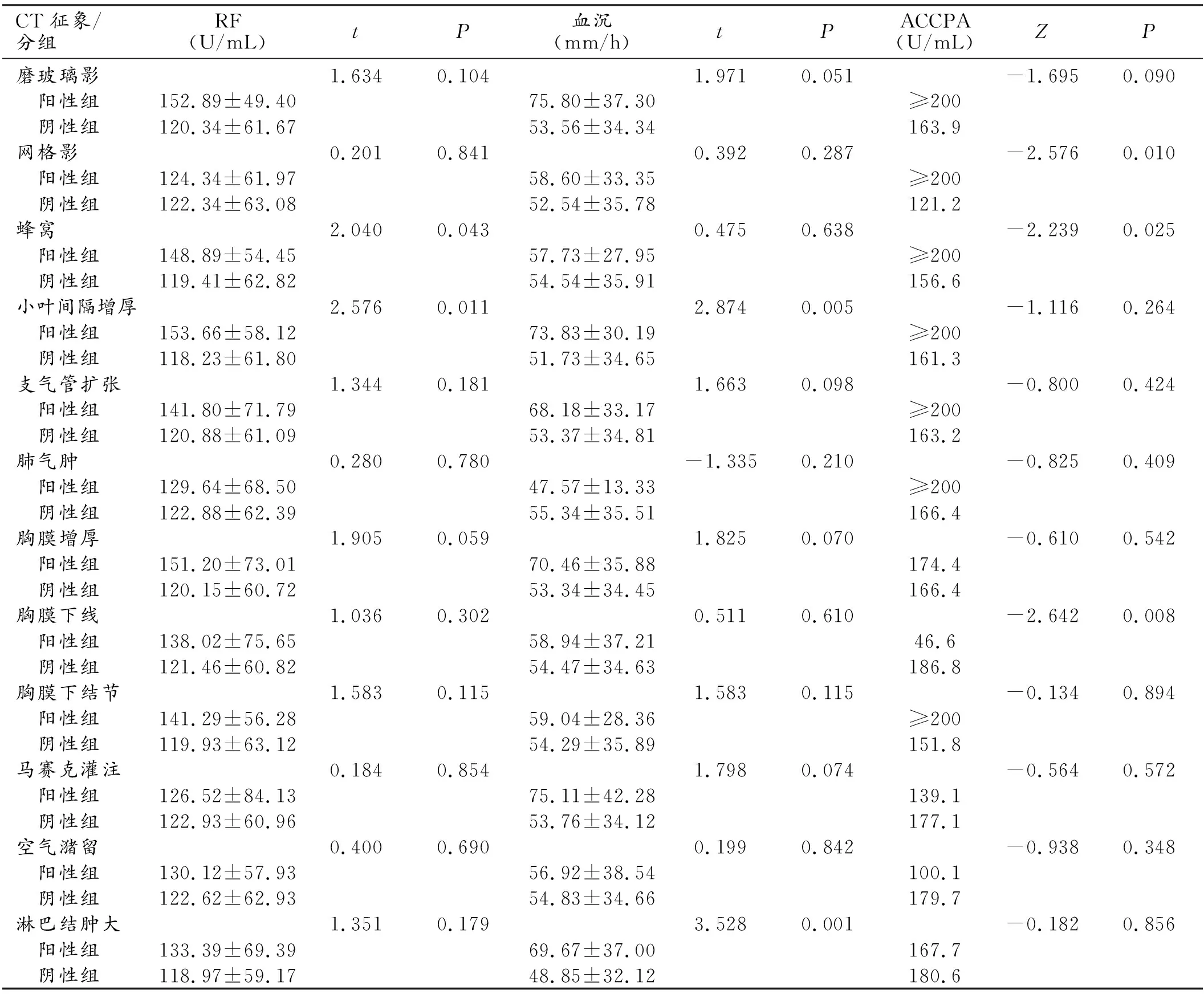
表1 肺部CT征象(阳性/阴性)与RF、ESR、ACCPA之间的关系

表2 两组间临床病史及实验室检查对比情况
178例RA患者中,IP阳性组82例,其中肯定性寻常型间质性肺炎(usual interstitial pneumonia,UIP)22例(图5),可能为UIP 50例,非特异性间质性肺炎(nonspecific interstitial pneumonia,NSIP)9例(图6),UIP合并NSIP 1例,IP阴性组96例。阳性组吸烟人数比例、ACCPA值明显高于阴性组,差异有统计学意义(χ2=3.934,P=0.047;Z=-2.871,P=0.004),而两组间患者性别、病程时长、RF和ESR差异无统计学意义(P均>0.05),见表2。
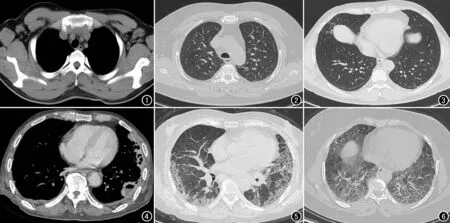
图1 双侧腋下多发肿大淋巴结(箭),左、右侧淋巴结最大者大小分别约22 mm×12 mm、20 mm×11 mm,边界清晰,密度均匀,淋巴门结构存在。 图2 双肺上叶小叶间隔增厚(箭),局部围成多边形结构。图3 右肺下叶胸膜下线(箭)。 图4 左肺下叶胸膜下类风湿结节(箭),其内伴坏死、空洞形成。RF 282.03 U/mL,ESR 106 mm/h,ACCPA≥200 U/mL。 图5 双肺多发网格状、蜂窝状高密度影,以双肺胸膜下为著,CT诊断为肯定性UIP。 图6 双肺弥漫性磨玻璃样高密度影,局部呈蜂窝状改变,沿胸膜下及支气管周围分布,邻近细支气管牵引性扩张,CT诊断为NSIP。
82例IP阳性组患者中,肺内累及范围评分为1~5分者分别为52、16、8、3、1例,累及范围评分与RF、ESR值呈正相关(rs=0.383,P=0.001;rs=0.238,P=0.047),而累及范围评分与病程时长、ACCPA没有显著相关性(rs=0.041,P=0.719;rs=0.054,P=0.642)。
讨 论
RA常见的间质性肺损害包括间质性肺炎、间质纤维化、肺血管炎、类风湿结节、肺动脉高压等[9],其RA相关肺损害在不同报道中差异较大,一些报告中出现率为7%~20%,部分报道则高达60%~80%[10-11],本研究中,肺部损害出现率高达73.6%(131/178),与后者结论相一致。这可能与不同研究者对RA-ILD的定义存在偏差有关(如较轻微的胸膜下网格影是否为肺部受累),另外,部分患者并无临床症状,但存在影像学或肺功能异常,从而导致在病例搜集过程中出现偏差。
RA-ILD除了UIP、NSIP包含的网格影、蜂窝、牵引性支气管扩张及磨玻璃影等征象以外,常合并其它间质性改变,如类风湿结节、小叶间隔增厚、胸膜下线、胸膜增厚等[12]。网格影其解剖学改变为小叶内间隔增厚,胸膜下线表现为胸膜下并平行于胸膜的弧形高密度影[13]。网格影与胸膜下线为肺泡萎陷和纤维化所致,而小叶间隔、胸膜增厚则为淋巴细胞或淋巴滤泡浸润所致[14]。本研究中网格影最为常见,出现率为40.4%(72/178),胸膜下线、小叶间隔增厚及胸膜增厚的出现率分别为10.1%(18/178)、14.0%(25/178)、9.0%(16/178),均明显低于网格影。RA可累及气道,表现为支气管扩张,可伴有慢性炎症和闭塞性细支气管炎,进而继发空气潴留、马赛克灌注。但本研究中空气潴留、马赛克灌注出现率较低(分别为7.3%、6.2%),可能与吸气相采集图像有关(呼气末最明显)。类风湿结节是RA-ILD的特征性表现,其多位于胸膜下,大小数毫米至数厘米不等,可单发或多发,部分中央可出现坏死空洞[2,15],但较小的类风湿结节(直径数mm)与肺内慢性感染所致的小结节常不易鉴别,对诊断造成困难。但当胸膜下结节中央出现空洞,结合RA相关病史则能较明确诊断。
既往研究表明,男性、吸烟的RA患者更容易出现RA-ILD[16],RA患者会同时出现RF、ESR、ACCPA等升高[17]。本研究中,RA-ILD的出现与性别及是否吸烟不相关,但在出现UIP/NSIP的患者中,吸烟患者的比例明显高于无UIP/NSIP的患者,这说明,吸烟可能是出现IP的危险因素,但并不是其它的间质性改变(如支气管扩张、小叶间隔增厚等)的危险因素。
本研究中,UIP/NSIP阳性组ACCPA值明显高于阴性组,但胸膜下线阳性组ACCPA值则明显低于阴性组,这说明,当ACCPA升高时,肺内出现UIP/NSIP的风险增加,与Zhu等[5]的结论相一致,相反,当胸膜下线的形成则可能提示RA趋于稳定,不易进展为IP。纵隔/腋下淋巴结肿大在RA患者中较为常见,CT表现为多发软组织密度肿块,边界清晰,形态规则,其内密度均匀,正常淋巴门结构存在。本研究中,纵隔/腋下淋巴结肿大者ESR明显升高,另外,小叶间隔增厚阳性组RF、ESR值明显高于阴性组,这说明,小叶间隔增厚及淋巴结肿大提示RA可能处于活动期。类风湿结节的出现常提示RA处于活动期,活动期过后结节可消退[2]。本研究中,4例胸膜下结节合并坏死空洞,其RF、ESR及ACCPA值均明显升高,这说明类风湿结节合并坏死空洞时,提示RA处于活动期,与上述观点相一致。最后,UIP/NSIP肺内累及范围与RF、ESR呈正相关,而与病程时长、ACCPA等无相关性,提示RF、ESR的升高可能是肺部受累严重程度的危险因素。
综上所述,吸烟、高ACCPA是出现IP的危险因素,RF、ESR升高是肺部受累严重程度的危险因素;当小叶间隔增厚、纵隔/腋下淋巴结肿大时,则提示RA可能处于活动期,而胸膜下线出现则提示RA可能处于相对平稳期。总之,胸部CT对RA-ILD的病情判断有重要价值。
