多维交叉锁定接骨板治疗股骨干髓内钉术后骨不连的临床疗效研究*
2021-07-21张伟李建涛聂少波吴韬光唐佩福陈华
张伟 李建涛 聂少波 吴韬光 唐佩福 陈华
(1.中国人民解放军总医院第一医学中心骨科,北京 100853;2.国家骨科与运动康复临床医学研究中心,北京 100853)
股骨干骨折髓内钉术后骨不连是一种常见的临床难题。该病不仅给患者的生活和工作带来了众多负面影响,而且也为家庭和社会带来沉重负担[1,2]。如何更有效地治疗该病成为骨科医师一直努力的目标。骨不连的治疗原则,即提高骨不连断端的机械力学稳定性和改善骨折愈合的生物学环境,成为临床医师探索骨不连不同翻修手术方式的标准[3]。在髓内钉基础上应用附加接骨板技术(augmentation plate,AP),一方面解决了骨不连断端在轴向、扭转和侧方3 种负荷条件下的力学稳定性,另一方面实现了断端的清理、去皮质化和植骨,从众多翻修手法方式中脱颖而出,成为股骨干髓内钉术后无菌性骨不连的首选治疗方式,骨折愈合率超过95%[4-9]。
AP仍然存在一些问题[7]。在手术技术方面,接骨板上螺钉的双皮质固定困难依然存在,可能会造成螺钉的松动脱落及力学稳定性不足,增加手术失败风险。在临床预后方面,尽管AP 术后骨折愈合率很高,但患者所需的骨折愈合时间仍较长,患肢功能和生活质量也未得到改善。因此,本研究团队创新性研发出一款特定适用于股骨干髓内钉术后骨不连的附加接骨板—多维交叉锁定接骨板(multi-dimensional cross locking plate,MDC-LP);该接骨板固定于股骨前方,有螺钉偏心方向设计和单平面双排螺钉孔设计两大特点,用于解决附加接骨板技术面临的不足和缺陷。本研究回顾既往采用MDC-LP治疗的股骨干髓内钉术后骨不连患者,通过对手术创伤、双皮质螺钉置入数目、术后并发症、骨折愈合、患肢功能和生活质量等临床预后进行分析,初步评估MDC-LP临床应用的安全性和有效性。
1 资料与方法
1.1 一般资料
回顾性研究2016年1月至2018年3月期间所有股骨干髓内钉术后骨不连患者68例资料。纳入标准:①骨不连的诊断标准:骨折术后6 个月骨折未能实现愈合,且近3 个月的影像学检查未发现骨折进一步愈合的迹象[1,3];②翻修方式为附加接骨板联合髓内钉,且附加接骨板为MDC-LP;③年龄≥18岁。排除标准:①感染性骨不连患者;②节段性骨缺损>6 cm的患者;③病理性骨折(如原发性或转移性肿瘤)术后骨不连患者;④患者有麻醉和手术禁忌证;⑤患者对植入组件过敏。
根据以上纳入和排除标准,共9例患者(11个股骨干骨不连患肢)纳入本研究(表1)。其中,男5例,女4例,2 例女性患者为双侧股骨干骨不连,年龄为19~51岁,平均(36.5±10.6)岁。受伤至手术的时间为9~170个月,平均(31.9±47.1)个月,闭合性骨折9 肢,开放性骨折2肢。之前接受的手术次数为1~3次。顺行髓内钉9肢,逆行髓内钉2肢;峡部骨不连4肢,非峡部骨不连7 肢;肥大型骨不连4 肢,营养不良型3 肢,萎缩型4肢。5 肢合并骨缺损,2 肢术前合并畸形。1 肢术前存在膝关节活动范围受限(0°~110°),其余均正常。
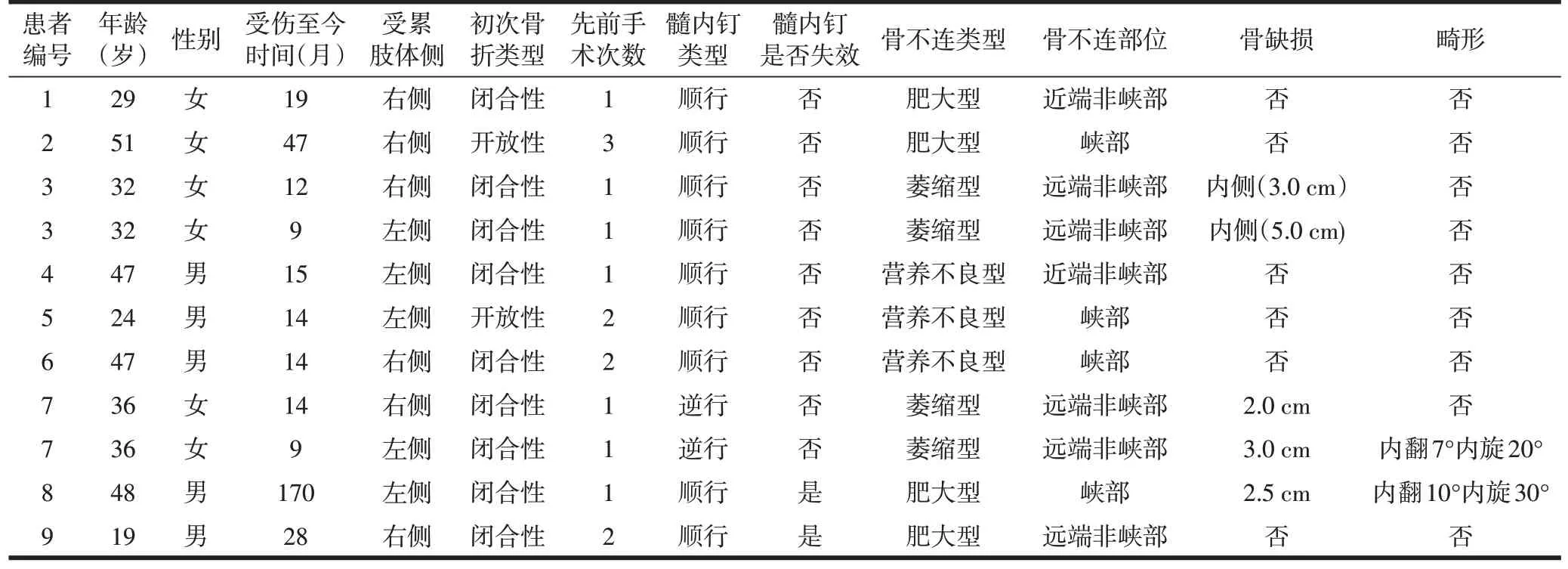
表1 患者一般资料
本研究获得医院伦理委员会批准,所有患者均签署知情同意书(伦理号:S2020-005-01)。
1.2 手术方法
手术方式的选择应根据患者个体差异,原有内植物是否有效,合并畸形的程度综合判断。如果原有的髓内钉的主钉已经断裂、或主钉的直径和长度不足、或合并明显的畸形时,应取出先前髓内钉后矫正畸形;随后,采用附加接骨板联合更换髓内钉(augmentation plate with exchanging nail,AP/EN)进行固定。否则,应在保留原有髓内钉的基础上行附加接骨板治疗。除了肥大型且不合并骨缺损的患者外,所有患者均应接受自体骨植骨术。所有手术均由同一名高年资医师完成。MDC-LP(国械准字:20173461038TC20)的置入均通过股骨前方入路实现(图1)[10]。

图1 MDC-LP的示意图
MDC-LP 为3.5 mm 接骨板,共有2 种类型:6 排孔和8排孔(图2A)。相同条件下,应尽量选择长度短的接骨板型号。在完成断端处理后,可以进行接骨板的置入。首先要确认接骨板的长轴与股骨干和髓内钉的长轴保持一致,以便于更多双皮质螺钉的置入。如果偏心放置时,会导致双皮质螺钉固定困难,甚至使螺钉孔位于股骨干外,从而无法进行螺钉固定(图2B)。
以6 排孔接骨板为例,首先应该固定接骨板两端距离骨不连断端最远的螺钉孔,即P1和P2孔,以及D1和D2 孔。其次,在这4 个螺钉孔中,应选择成对角线关系的2个孔固定,即P1和D1,或P2和D2。这种固定方式有利于确定接骨板长轴和髓内钉一致(图2C)。在完成了以上4 个螺钉孔的固定后,再对其他的螺钉孔进行固定。当使用MDC-LP 时,推荐断端两侧固定4 枚双皮质螺钉,即两侧分别固定8 层皮质骨(图2D)。如果部分螺钉无法实现双皮质固定,可以固定更多的螺钉孔以达到所需的皮质骨固定数目。

图2 MDC-LP使用方式
接骨板固定和植骨完成后,应将骨膜连同股中间肌一起严密缝合,有利于维持植骨区域的相对稳定,避免植骨颗粒后期过度移位,导致断端成骨能力不足。在股中间肌的浅层,深筋膜的深层安置伤口引流管,并逐层关闭切口。
1.3 康复和随访
术后第1天患者可进行邻近关节无负重全范围功能锻炼,避免关节僵直;进行股四头肌等长收缩和直腿抬高锻炼预防和纠正肌肉萎缩;同时采用疼痛视觉模拟评分(visual analogue scale,VAS)评价患膝关节屈伸活动时的疼痛程度。根据骨折愈合的不同进程,开始逐渐增加负重活动。术后第1、3、6、9、12个月及以后每年门诊复查,行X线检查以明确骨折是否愈合。骨折明确愈合后,才允许患者在无保护下进行完全负重活动。
如果X线检查无法明确骨折愈合情况,应行CT平扫+三维重建对骨折愈合情况进行诊断。骨折愈合的标准为:①影像学标准:X线片示骨折线模糊且骨折断端至少三面皮质骨有桥接的骨痂通过;CT显示骨折断端有连续25%断面有桥接的骨痂通过[11];②临床标准:查体局部无叩击痛,以及全负重行走不伴疼痛。两个标准需同时满足,才能诊断骨折愈合。两名高年资医师共同判断骨折是否愈合,只有二者意见一致方可确诊愈合。
1.4 观察指标
①围手术期情况:附加接骨板置入需要的切口长度和接骨板长度,接骨板在骨不连近端和远端固定的螺钉数目、皮质数目及双皮质螺钉固定的数目,术后第1天患者功能锻炼时疼痛VAS评分;②骨折愈合情况:骨折愈合率(%),骨折愈合时间(月);③术后并发症:伤口愈合不良,骨折畸形愈合或不愈合,骨或软组织感染,膝关节僵直即活动范围(range of motion,ROM)<90°,神经血管损伤,再手术,再骨折等;④患者生活质量和患肢功能量表[12-14]:SF-12 健康状况调查问卷,下肢功能评价量表(lower extremity functional scale,LEFS),Lysholm 膝关节功能评分,疼痛VAS 评分。患者生活质量和患肢功能评价量表是主要的评价标准。量表完成采用电话询问和门诊复诊填写两种方式。
VAS 评分为0~10 分,分为4 级,优秀0~2 分,良好3~5 分,一般6~8 分,差9~10 分。Lysholm 膝关节功能评分为0~100分,分为4级,优秀≥95,良好94~85,一般84~65,差<65。SF-12和LEFS为得分越高,患者的生活质量和下肢功能越好。
1.5 统计学方法
采用SPSS 22.0 软件进行统计分析。计量资料以均数±标准差表示。涉及组间比较时,如果数据为正态分布且方差齐性,采用t检验;如果数据不是正态分布,采用Mann-Whitney-U 检验。计数资料采用Chisquare检验。以P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
7例单侧股骨干髓内钉术后骨不连患者中,5例接受单纯AP,2 例接受AP/EN。2 例双侧股骨干髓内钉术后骨不连患者中,1例双侧接受单纯AP,1例左右股骨分别接受AP/EN和单纯AP;这2例患者左右侧股骨骨不连是分期进行的手术,手术间隔分别为3个月和5个月。置入附加接骨板的股骨前方入路切口长度为(6.6±0.9)cm;接骨板孔数为6~8 孔,长度为(8.9±1.0)cm;接骨板长度明显长于切口长度(P<0.05)。骨不连断端近侧固定的皮质数为4~8个,平均(5.8±1.3)个,远固定的皮质数为4~8个,平均(6.1±1.5)个;双皮质螺钉固定数目为3~8个,平均(5.2±1.9)个,占全部固定螺钉数目的77%;其中,有5个采用该接骨板治疗的股骨干骨不连患肢术中全部实现螺钉的双皮质固定(表2)。术前合并畸形均予矫正。术后第1天患者开展患肢邻近关节功能锻炼,相应的疼痛VAS评分为1~5分,平均(2.8±1.2)分;其中5 个肢体疼痛程度为优秀(≤2分),6个肢体疼痛程度为良好(3~5分)。
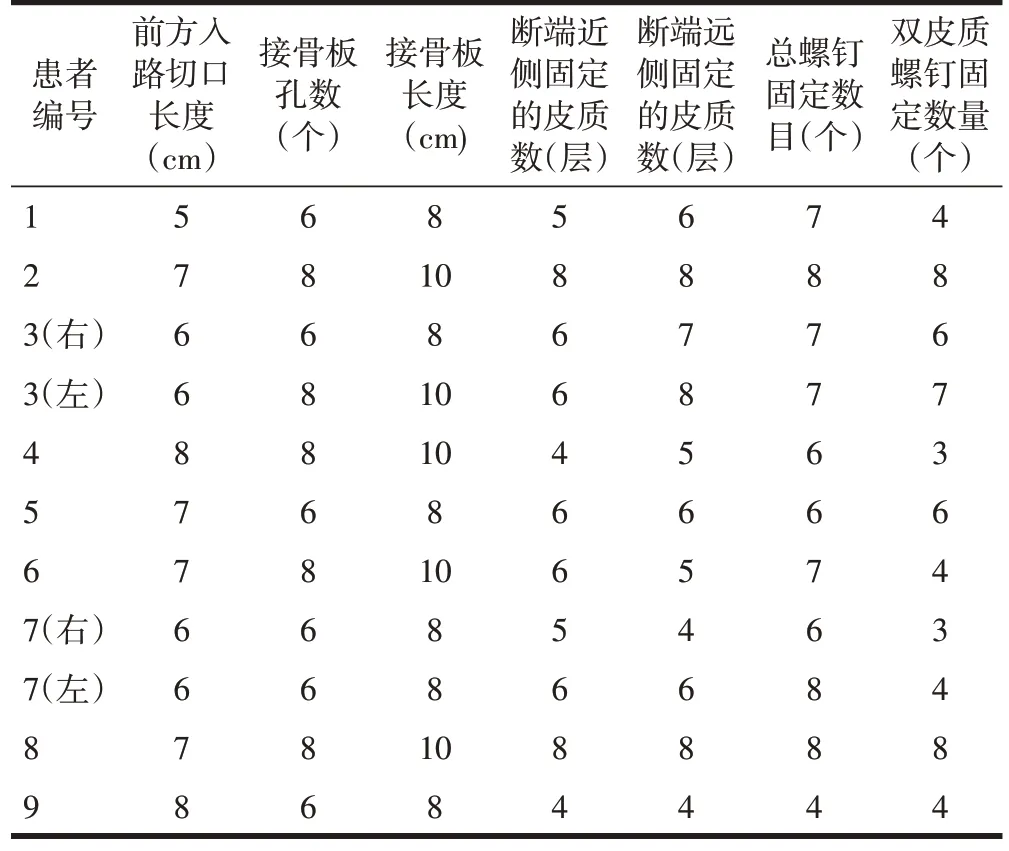
表2 围手术期资料
2.2 临床预后和并发症
随访时间36~50个月,平均(46.3±5.2)个月。所有患者骨折均实现愈合,愈合时间为3~6 个月,平均(4.1±1.5)个月。术后随访过程中有1例患者发生股总和股浅静脉血栓;1例患者在骨折愈合后再次跌倒,导致对侧膝关节前交叉韧带断裂,再次手术治疗;所有患者患侧膝关节屈伸功能良好,未见关节僵直发生和膝关节无力;未见其他并发症。
2.3 患肢功能及患者生活质量评价
末次随访结果显示,疼痛VAS 评分(0.7±1.3)分,相比术后即刻疼痛VAS 评分(2.8±1.2)分明显下降(P<0.05);其中,7 例患者表现优秀(9 个股骨干骨不连患肢),2 例患者(2 个股骨干骨不连患肢)表现为良好;Lysholm 膝关节评分94.1±7.6,其中6 肢为优秀,4肢为良好,1肢为一般;LEFS评分70.0±9.8,其中70~80分有7例患者(含2例双侧骨不连患者),≤59分有2例患者;生活质量方面,SF-12 在躯体状态评分为51.2±9.1,心理状态评分55.7±8.0(表3)。
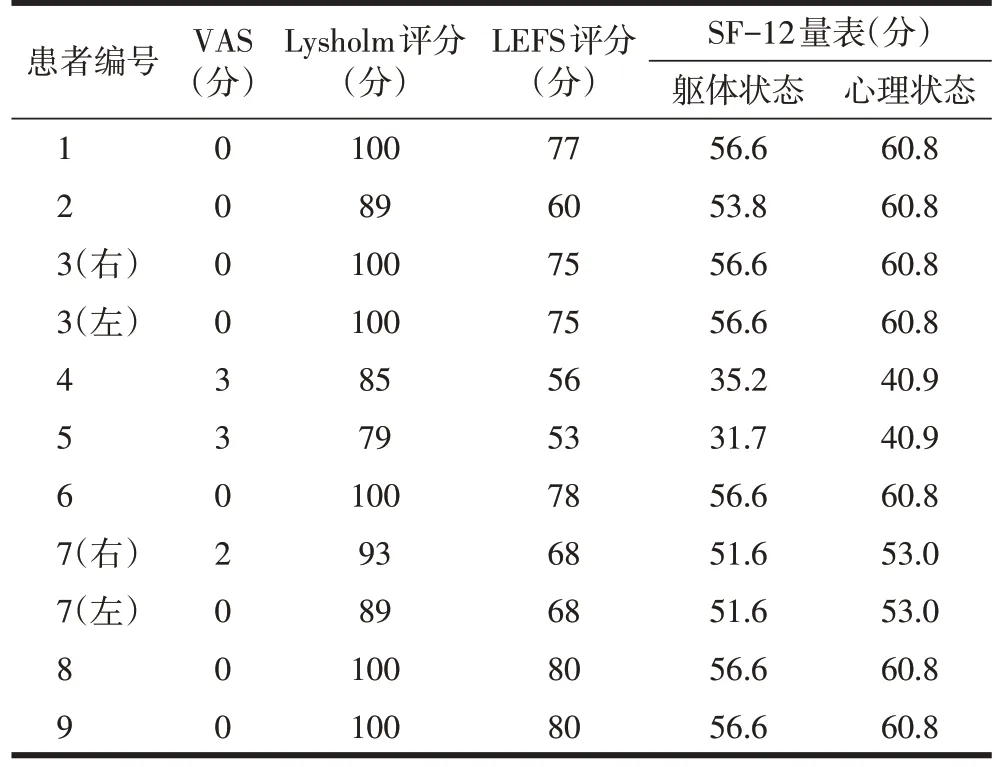
表3 末次随访患肢功能和患者生活质量
发生术后并发症的2 例患者,其术后患肢功能和生活质量预后表现并不理想。发生深静脉血栓的患者,由于常年合并下肢静脉循环障碍,导致高强度活动后即表现出明显的患肢肿胀和疼痛,尽管休息后能够明显缓解,但是至本次随访结束依然困扰患者工作和生活。另1 例合并对侧前交叉韧带断裂的患者,在患侧股骨干骨不连恢复过程中,再次发生对侧膝关节损伤并接受手术治疗;尽管该患者患侧股骨干骨不连恢复良好且邻近关节功能正常,但是由于对侧膝关节疼痛和活动障碍,导致患者整体生活质量和双下肢功能仍未恢复到理想状态。典型病例见图3。
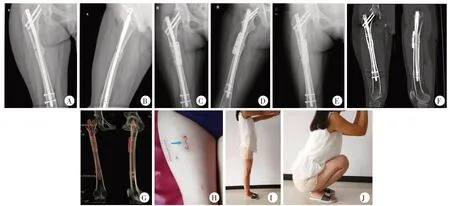
图3 患者,女,29岁,右股骨干骨折髓内钉术后骨不连
3 讨论
MDC-LP作为附加接骨板时,有手术创伤小,螺钉的双皮质固定简单,骨折愈合时间短等潜在优势。本研究回顾采用MDC-LP 治疗的11 侧患肢股骨干骨折髓内钉术后骨不连。首先,附加接骨板上螺钉的双皮质固定得到解决,结果显示双皮质螺钉固定的平均数量达(5.2±1.9)个,占接骨板上所有固定螺钉总数的77%;此外,得益于该接骨板的双排螺钉孔设计,从而有效地减少了对接骨板和手术切口长度的需求;接骨板平均长度(8.9±1.0)cm,切口平均长度(6.6±0.9)cm。术后骨折愈合率100%,平均愈合时间(4.1±1.5)个月,肢体疼痛缓解,患肢功能预后和患者生活质量良好。
外置附加接骨板已成功应用于治疗股骨干髓内钉术后骨不连达20年[5,8,15]。该技术不仅为保留原有髓内钉和减少手术创伤提供了保障,而且增加了断端的抗旋转稳定性,明显地提高了骨折愈合率[4,16]。但是,由于髓内钉的存在,使螺钉的双皮质固定变困难[17,18]。为保证附加接骨板对断端的把持力,很多医师通过增加接骨板的长度和单皮质螺钉的固定数量来实现。Hakeos等[19]采用附加接骨板治疗了7例股骨干骨不连患者,选用的接骨板为4.5 mm 滑动加压接骨板(dynamic compression plate,DCP),选用的接骨板孔数为10~16 孔,接骨板长度至少16 cm,甚至为股骨干全长的接骨板;断端每侧至少固定4枚螺钉,采用螺钉偏心置入技术尽可能实现双皮质固定。Hakeos 认为这种长接骨板和多螺钉的固定模式才能够为骨不连断端提供更好的力学稳定性。然而,这会带来相应的肌肉软组织剥离增加和髓外血供的破坏,增加骨折愈合延迟和患肢功能障碍的风险。
Park等[20]提出了前置附加接骨板的概念。其优势在于股骨干非峡部区域髓腔的内外直径明显大于前后直径,使接骨板上的螺钉能够成功地避开髓内钉的阻挡,实现更多的双皮质螺钉固定,增加对断端的抗旋转稳定性。这同时也意味着所用接骨板长度变短,手术创伤减小。之后,又有多位医师报道了采用前置附加接骨板成功治疗股骨干髓内钉术后骨不连。本研究也采用MDC-LP 前置方式,同时结合该接骨板自身的设计优势,即锁定螺钉、螺钉偏心置入和单平面双排孔螺钉,解决了螺钉双皮质固定困难的问题,MDC-LP上置入的螺钉近80%实现了双皮质固定。而且,该接骨板无论是用于股骨干的峡部还是非峡部,双皮质螺钉的置入并不受明显影响。
然而,附加接骨板除了存在双皮质螺钉固定困难的问题外,还未能解决骨折愈合时间长和功能预后差等相关问题。对于股骨干骨不连,相比更换髓内钉(exchanging nail,EN)、更换外侧接骨板(exchange lateral plate,EP)、双接骨板(dual plate,DP)、髓内钉动力化及Ilizarov牵张成骨等方式,附加接骨板联合髓内钉(intramedullary nail,IMN)的固定方式能够获得更高的骨折愈合率。但是,这种成功并没有相应地带来骨折愈合时间的加快,以及患肢功能和患者生活质量的提高。手术创伤所致的肌肉受损和骨不连断端周围血供破坏可能是主要的原因之一。然而,MDC-LP 独特的设计方式,为解决这一问题提供了选择。本研究中患者的骨折愈合时间(4.1±1.5)个月,明显短于已报道的临床研究结果。Somford等[18]和Bell等[21]先后对采用附加接骨板治疗股骨干骨不连的研究进行荟萃分析,结果显示骨折愈合平均时间都需要6个月。Wang等[22]和Yang等[23]采用EN/AP分别治疗21例和3例股骨干骨不连患者,骨折平均愈合时间分别为6个月和13个月。与之相比,本研究纳入患者的骨折愈合时间明显缩短。
除此之外,本研究纳入患者的功能预后也更好。Buijze 等[24]报道了6 例股骨骨折不愈合和畸形愈合患者,结果显示VAS 平均3 分(0~10),LEFS 平均59 分(35~70),SF-36平均75分(36~96)。Hackl等[25]回顾性分析41例股骨干骨不连患者,合并或不合并使用骨形态发生蛋白-7 的两组患者其LEFS 评分分别只有(45.9±5.7)和(30.8±6.2)分。本研究纳入患者其功能和生活质量预后明显优于既往文献报道,疼痛VAS评分为(0.7±1.3)分,LEFS评分为(70.0±9.8)分,SF-12的躯体和心理状态评分均接近正常。更快地骨折愈合,也意味着患者的康复进入一种快速的良性循环,使其无论在身体上还是心理上能够更加耐受功能锻炼,更好地重返社会和家庭。本研究也存在明显的不足,作为一个小样本回顾性临床研究,由于缺乏传统的锁定加压接骨板作为对照组,对MDC-LP 的优势和不足的判断还需要前瞻性高质量的临床对照试验进一步证实。
MDC-LP作为附加接骨板治疗股骨干骨折髓内钉术后骨不连时,螺钉的偏心置入和前置固定使得螺钉的双皮质固定更加容易;接骨板的双排孔设计能减少对切口长度的需求和断端周围软组织的剥离。因此,MDC-LP在提高力学机械稳定性和保护断端周围骨折愈合的生物学环境两方面都起到积极促进作用,最终使患者在临床预后方面获益。
