25羟维生素D3在维持性血液透析患者中的水平及相关因素分析
2021-07-20王永翠李晓梅
单 婧,王永翠,高 卓,陈 丁,李晓梅,刘 东
在血液净化技术及医疗水平日益发展的今天,维持性血液透析(maintenance hemodialysis,MHD)患者的生活及生存质量,也有了明显的提高,但透析患者相关并发症的防治仍是重中之重。自改善全球肾脏病预后组织(K/DIGO)指南对慢性肾脏病-矿物质和骨异常(chronic kidney disease-mineral and bone disorder,CKD-MBD)的不断更新,临床上对慢性肾脏病(chronic kidney disease,CKD)患者骨代谢相关指标也越加重视。而在CKD-MBD发生机制中,维生素D代谢异常也是其关键环节。近年来国内外多项研究表明,维生素D不仅具有经典的维持钙磷代谢、调节骨代谢、抑制甲状旁腺激素分泌等作用,还具有多种非经典作用,如免疫调节功能、糖代谢的改善、对局部肾素-血管紧张素系统的抑制等[1]。现对空军特色医学中心维持性血液透析患者25羟维生素D3[25 hydroxy vitamin D3,25(OH)D3]水平进行测定,同时对其相关影响因素进行分析。
1 对象与方法
1.1 对象 选取2017年1月—2019年1月在我中心血液净化中心确诊为终末期肾脏病(ESRD)接受MHD治疗患者90例,男54例,女36例,年龄32~90岁,平均(59.94±14.97)岁。原发病为慢性肾小球肾炎的17例,糖尿病肾病29例,高血压肾损害21例,肾小管间质性肾病9例,多囊肾3例,肾肿瘤2例,酒精性肝硬化1例,多发性骨髓瘤1例,其他7例。排除标准:①近3个月出现严重的心脑血管意外;②各种明确的急、慢性感染;③因消化、泌尿等系统出血所致的急慢性失血引起的贫血;④严重的营养不良;⑤恶性肿瘤、手术创伤;⑥1个月内摄入维生素D。
1.2 研究方法 纳入的血液透析患者透析3次/周,4 h/次,透析龄超过6个月,均用碳酸氢盐透析液,使用威高聚砜膜透析器(山东威高血液净化制品股份有限公司,中国),贝朗透析机[贝朗爱敦(上海)贸易有限公司,中国],透析液流量500 ml/min,血流速度220~260 ml/min。抽血前禁食8 h以上,清晨空腹抽血,0.5~2 h内离心,取上清,采用放射免疫测定试剂盒ADVIA Centaur XPT检测25(OH)D3[2],7060全自动生化分析仪(日立公司,日本)测定血磷(P)、血钙(Ca)、血白蛋白(albumin,Alb)、血清碱性磷酸酶(serum alkaline phosphatase,ALP)、胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、高密度脂蛋白(high density lipoprotein,HDL)、低密度脂蛋白(low density lipoprotein,LDL),美国罗氏公司CO-BAS601全自动免疫化学发光分析仪测定全段甲状旁腺激素(intact parathyroid hormone,iPTH),血细胞分析仪测定血红蛋白(hemoglobin,Hb)。
1.3 评估标准 VitD 缺乏:<20 ng/ml;VitD不足:20~30 ng/ml;VitD正常:30~100 ng/ml;VitD过量:>100 ng/ml[2]。
1.4 统计学处理 所有数据录入Excel表格,应用SPSS 17.0软件数据进行统计分析。符合正态分布的计量资料以±s表示,组间比较采用独立样本t检验。计数资料以率(%)表示,采用χ2检验。不符合正态分布的以中位数表示。多元回归分析影响25(OH)D3水平的危险因素。所有统计均采用双侧检验,以P<0.05为差异有统计学意义。
2 结果
2.1 维持性血液透析患者25(OH)D3水平情况 90例中血清25(OH)D3平均水平为(29.48±22.05)ng/ml,低下者(缺乏+不足)占71.1%(64/90),正常者占28.9%(26/90)。
2.2 一般资料的比较 2组年龄、性别、身高、Hb、TG、HDL差异有统计学意义(P<0.05)(表1)。
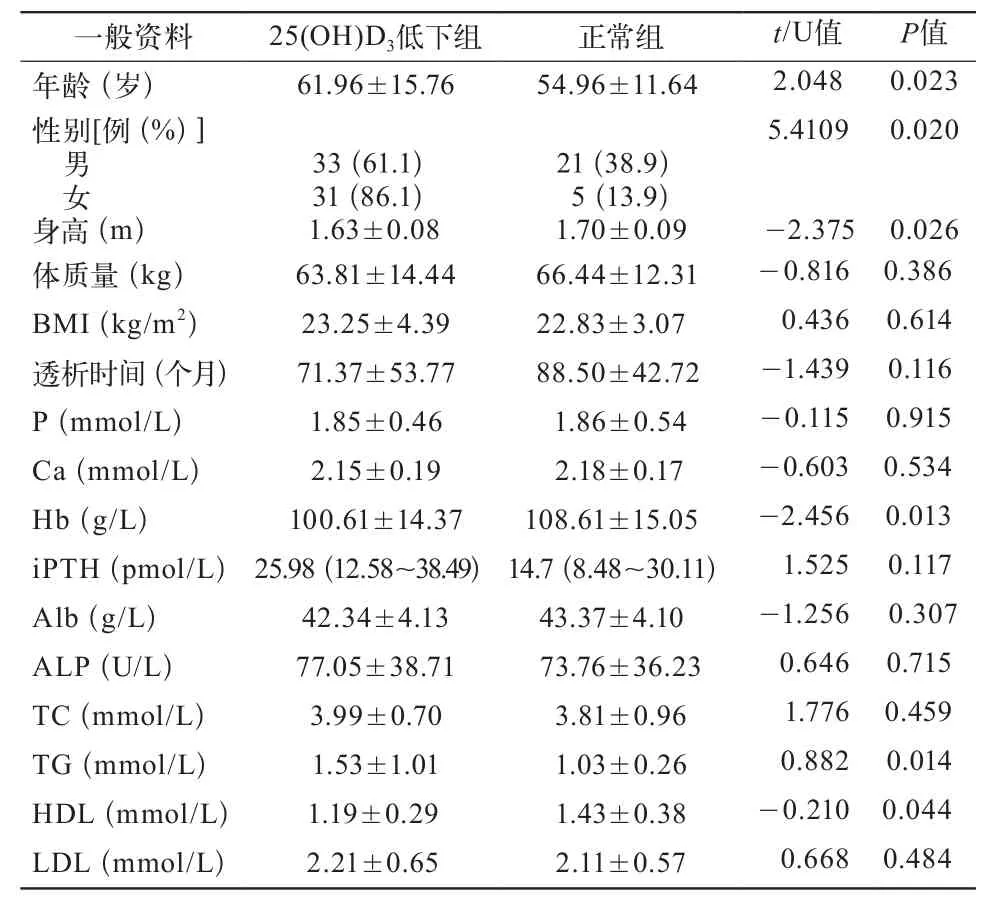
表1 25(OH)D3低下组和正常组各项指标比较
2.3 维持性血液透析患者25(OH)D3水平的多因素回归分析 以单因素分析差异有统计学意义的因素(身高、Hb、LDH)为自变量,以维持性血液透析患者25(OH)D3水平为因变量,进行多因素回归分析,结果显示Hb、HDL是影响维持性血液透析患者25(OH)D3水平的独立影响因素(表2)。

表2 25(OH)D3影响因素的多因素回归分析
2.4 维持性血液透析患者25(OH)D3水平的相关性因素分析 Pearson相关性分析显示,维持性血液透析患者25(OH)D3水平和身高(r=0.261,P=0.045)、Hb(r=0.219,P=0.016)、LDH(r=0.376,P=0.01)相关。
3 讨论
维生素D并非一种维生素,而是一种在皮肤中由光化学作用产生的激素,其分子结构与传统的类固醇激素密切相关。当人体接受阳光紫外线照射后,来源于体内的7-脱羟胆固醇,通过光化学作用,在皮肤合成了维生素D3,血浆运输蛋白-维生素D结合蛋白(DBP)提取维生素D3,并将其与许多维生素D的代谢产物结合起来,一起传递到维生素D的内分泌系统中[3]。维生素D3先通过第一站的肝脏,由25-羟化酶转变成为25(OH)D3、再经过肾近曲小管1-α-羟化酶羟化后转化为1,25-(OH)2D3,成为体内真正起生物作用的激素形式。25(OH)D3是主要的循环维生素D3的代谢产物,其血浆浓度在临床上,常用来衡量体内维生素D的状态[4]。近年来国际上多采用放射免疫法测定[2],本研究检测方法与之一致。
维生素D作为生物活性物质,具有多种作用,由于维生素D及其代谢产物可促进钙和磷在肠道中吸收,同时可抑制甲状旁腺激素的释放,因此可以调节机体的钙、磷代谢平衡。流行病学资料表明我国人群中普遍存在维生素D缺乏[5],随着现代生活压力的增加,生活方式有了一定的变化,使得户外时间明显减少,因此维生素D缺乏已经成为全球性的公共健康问题[6]。而对于慢性肾脏病患者,由于肾功能逐渐丧失,肾单位减少,肾脏1-α-羟化酶缺乏引起1,25(OH)2D3生成减少,从而导致活性维生素D缺乏,引起低钙血症。根据肾脏病/透析临床实践指南,25羟维生素D3水平在维持性透析的患者中,与没有肾脏病的患者比较,易出现低水平[7]。有研究报道,超过70%的CKD患者存在维生素D缺乏和不足,甚至其发生率可高达97%[8]。维生素D不足或缺乏是CKD患者众多不良事件的危险因素,包括终末期肾脏病的进展、肾性贫血、心血管事件,乃至死亡[9]。同时,CKD患者出现的多种并发症,与维生素D的缺乏也密切相关,如顽固性高血压,骨、矿物质代谢异常等[10]。
MHD患者维生素D水平的低下,除上述原因外,还包括以下因素:①透析不充分导致毒素蓄积,引起食欲差,加之透析患者需要控制饮食,部分患者因原有消化系统等基础疾病,进食较少,这些因素均可导致富含维生素D的食物摄入或吸收减少;②MHD患者因身体素质下降,体能减弱,不能耐受长时间的户外活动,平均日照时间较短,导致维生素D在皮肤的合成减少;③伴有大量蛋白尿的肾功能不全患者,25羟维生素D结合蛋从尿中丢失[11]。然而,随着透析患者残余肾功能的逐渐减少,患者尿量也逐日减少至无尿。故前两条原因相比25(OH)D3结合蛋白从尿中丢失,显得更为主要。
Wang等[12]研究结果发现维生素D受体激活可降低三酰甘油及胆固醇累积,降低脂质合成酶表达。Lupton等[13]对美国成年人调查发现,血清维生素D缺乏与高TG及低HDL显著相关。本研究结果提示,25羟维生素D3与HDL相关,血清HDL水平低于维生素D正常者。但未发现维生素D缺乏,与胆固醇及三酰甘油的相关性,还需大量样本来证实。
MHD患者经常合并贫血的并发症,其主要原因是由肾脏分泌的促红细胞生成素减少,导致其缺乏,从而引起肾性贫血。而Patel等[14]研究发现,CKD患者的25(OH)D3及1,25(OH)2D3均与贫血严重程度有关,CKD患者中维生素D缺乏与贫血存在某种内在联系。本研究结果与该报道结论一致,显示25(OH)D3水平与Hb水平呈正相关,25(OH)D3缺乏是贫血的危险因素之一。
在一项横断面研究中发现,维生素D与血红蛋白浓度呈线性关系,在多变量分析中,随着维生素D浓度的降低,血红蛋白浓度逐步下降,贫血患病率逐步增加[15]。Kiss等[16]研究发现血清维生素D水平与血红蛋白值以及ESAs/Hb指数显著相关,CKD透析的患者,其维生素D与红细胞生成刺激剂(erythropoiesisstimulating agents,ESAs)反应性独立相关。
CKD患者随残肾功能的减少,导致尿磷排泄减少,因此出现高磷血症,而磷潴留,可以影响维生素D受体及钙敏感受体的活性下降,随着肾单位的减少,1α羟化酶活性减低,导致维生素D缺乏,引起低钙血症,而低钙高磷的综合因素,最终导致iPTH的增高,引起继发性甲状旁腺功能亢进。而iPTH能直接抑制红系祖细胞、促红细胞生成素(erythropoietin,EPO)的合成并缩短红细胞寿命[17],还可能间接导致骨髓纤维化,从而对促红素分泌本来就减少的肾性贫血来说,进一步加重了CKD患者的贫血。故有报道认为,通过补充维生素D,有效改善了CKD患者的肾性贫血,而且与降低了高水平的甲状旁腺激素有关[18]。
而另有研究认为,不能单一用高水平的甲状旁腺激素来解释25(OH)D3缺乏伴随的贫血,可能还存在其他的机制:①营养不良:低水平的25(OH)D3间接提示机体存在营养不良,由于透析患者透析的不充分、饮食控制等原因,是导致其营养不良的原因之一,而营养不良又是CKD患者导致贫血的原因之一。②微炎症状态:近几年来,有研究报道,尿毒症患者存在微炎症状态,而微炎症状态成为该类群体发生贫血的重要原因之一[19]。③造血原料的缺乏:MHD患者存在相对或绝对的铁缺乏。本研究虽证实25(OH)D3缺乏与贫血存在着内在联系,但并未发现25(OH)D3水平与血清白蛋白相关,因此25(OH)D3缺乏引起贫血是否还存在其他机制,有待于进一步研究发现。
综上所述,维持性血液透析患者普遍存在维生素D水平低下,Hb、HDL影响维生素D3水平。随着透析时间的延长,MHD患者并发症的防治仍是临床关注的焦点,对于维生素D水平低下的患者,维生素D何时开始应用,会让患者更大获益,还需在今后的临床工作中不断探索,从而让患者减少并发症,提高生存质量。
