1H-MRS 对一氧化碳中毒迟发性脑病的预测
2021-07-19王思琪
王思琪,赵 年
(1.锦州医科大学,辽宁 锦州 121000;2.湖北医药学院附属国药东风总医院医学影像科,湖北 十堰 442000)
一氧化碳经呼吸道吸入后可形成碳氧血红蛋白,影响氧气的滞留、运输和摄取功能,导致心脑血管系统损伤性疾病,甚至造成患者死亡。临床实践发现,经院前急救、高压氧、脑代谢和激素等系统疗法可有效改善患者临床病症,但中重度一氧化碳中毒患者会出现精神症状、锥体外系反应及痴呆等症状,即一氧化碳中毒迟发性脑病(delayed encephalopathy in acute carbon monoxide poisoning,DEACMP)[1-2]。DEACMP 发病机制较复杂,主要与缺血缺氧、缺血再灌注损伤、自由基氧化、细胞凋亡及自身免疫等相关,临床以早发现、早治疗为治疗目标[3]。目前DEACMP 的诊断以临床症状为依据,具有一定的滞后性,易延误最佳治疗时机,因此寻找有效的诊断指标,对该病的预测、诊断和治疗等具有重要作用[4]。1H-MRS 可通过测量人体指定区域胆碱(choline,Cho)、肌酸(creatine,Cr)和N-乙酰天门冬氨酸(NAcetyl-L-aspartic acid,NAA)等化合物含量变化表征机体疾病发生情况,其对疾病的推测先于常规MRI,具有无创、检测方便等优势,其中NAA 与神经元密度及活力相关,数值越高,表明患者认知功能越强;Cho 可参与髓鞘合成,对评估细胞膜稳定性有一定作用;而Cr 主要由肾脏和肝脏合成、分泌,三者均可有效反映机体神经功能[5-7]。目前,Cho、Cr、NAA 与DEACMP 的关系临床研究相对较少,因而本研究探讨1H-MRS 测 量 的Cho/Cr、Cho/NAA 值 对DEACMP 的预测价值,并分析发病因素,旨在为临床提供依据。
1 资料与方法
1.1 一般资料 选择2018 年8 月至2020 年12 月湖北医药学院附属国药东风总医院收治的100 例急性一氧化碳中毒患者,入院后均给予院前急救、高压氧、脑代谢和激素疗法。急性期患者入院48 h 内检查,DEACMP 患者在临床出现异常表现后即行颅脑MRI 检查,并与既往颅脑MRI 表现进行比较。所有患者随访3 个月。医院伦理委员会知情同意本研究。
根据DEACMP 诊断标准[8],将100 例分为DEACMP组51 例与普通一氧化碳中毒组(非DEACMP 组)49例,选择60 例同期在我院行体检的健康志愿者为对照组。3 组年龄、性别、体质量指数、吸烟史、饮酒史、高血压和糖尿病病史等一般资料差异均无统计学意义(均P>0.05)(表1)。

表1 3 组一般资料比较
纳入标准:①患者均符合急性一氧化碳中毒的诊断标准[9],即有高浓度一氧化碳密切吸入史、存在中枢神经损伤和症状,且血中碳氧血红蛋白>10%;②年龄18~80 岁;③病例资料齐全、完整者;④既往未出现一氧化碳中毒者;⑤文化程度小学以上,可进行正常沟通和交流;⑥患者及家属签署知情同意书。
排除标准:①中毒前存在痴呆、偏瘫等症状;②入院后死亡者;③急性一氧化碳中毒未见昏迷者;④无法配合治疗者;⑤存在严重心脑血管疾病者。
1.21H-MRS 检测方法 采用Philips Ingenia 3.0 T MRI 扫描仪,头颅正交线圈。常规扫描横断面T1WI SE(TR 440 ms,TE 14 ms),横断面、冠状面、矢状面T2WI TSE(TR 4 747 ms,TE 113 ms)。1H-MRS 检测技术:使用单体素定点分辨波谱序列(point resolved spectroscopy,PRESS),ROI 选择分别位于双侧侧脑室周围白质、基底节区,体积为1.0 cm×1.0 cm×1.0 cm~1.5 cm×1.5 cm×1.5 cm,避免邻近组织、脑脊液、头皮脂肪、颅骨等容积效应的干扰,TR 1 500 ms,TE 35 ms,激励次数192。匀场、水抑制和信号采集均自动完成;用Spectroscopy 软件对所得谱线进行相同的基线校正、相位调整及化学位移确定,自动获取谱线,各代谢产物以Cr 为参照的代谢产物比值进行比较。记录患者NAA、Cho 和Cr 峰值,并计算Cho/Cr 和Cho/NAA 比值,测量3 次,取平均值,尽量避免皮肤、头发及组织对测量的干扰和影响。检测均由统一培训合格、经验丰富的临床医师进行。
1.3 单独及联合诊断的诊断效能 以诊断标准为依据,绘制Cho/Cr 和Cho/NAA 单独及联合诊断的ROC曲线,同时采用平行联合诊断方式,即任一指标为阳性,即可诊断为DEACMP。
1.4 影响因素的基线资料收集 由研究人员自行设计问卷调查表,主要收集受试者年龄、性别、糖尿病和高血压等既往病史、Glasgow 评分(包括睁眼反应、语言反应和肢体运动等,满分15 分,分值越低,表明患者意识障碍越严重)[10]、昏迷时间、高压氧次数、精神刺激(如失去亲属等)和头颅CT/MRI 表现等。
1.5 统计学方法 采用SPSS 25.0 软件分析数据,计量资料符合正态分布,以表示,3 组间比较行单因素方差分析,两两比较行LSD-t 检验;计数资料以例(%)表示,行χ2检验。绘制ROC 曲线比较Cho/Cr 和Cho/NAA 单独和联合诊断效能。采用Logistic回归分析确定DEACMP 的发病影响因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 3 组的Cho/Cr 和Cho/NAA 比较(表2)3 组的Cho/Cr 和Cho/NAA 比较差异均有统计学意义(均P<0.05);DEACMP 组Cho/Cr 和Cho/NAA 明显高于非DEACMP 组和对照组(均P<0.05);非DEACMP组Cho/Cr 和Cho/NAA 明显高于对照组(均P<0.05)。非DEACMP 组病例图像见图1。
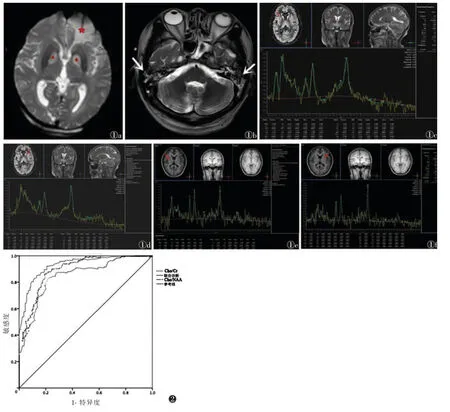
图1 男,50 岁,非一氧化碳中毒迟发性脑病(DEACMP),因急性一氧化碳中毒入院,随访3 个月后无DEACMP 临床表现 图1a~1d 首次入院图像 图1a DWI示双侧基底节区及左侧额叶高信号灶(五角星)图1b T2WI 示双侧中耳乳突急性炎症,呈高信号(白箭)图1c,1d 分别选取右侧、左侧基底节区为ROI(红箭)行1H-MRS 扫描,可见胆碱(Cho)峰升高,N-乙酰天门冬氨酸(NAA)峰降低,Cho/肌酐(Cr)值增大,Cho/NAA 值增大 图1e,1f 入院治疗约8 周后再次行1H-MRS 扫描,可见Cho 峰、NAA 峰、Cho/Cr 值及Cho/NAA 值基本正常,双侧基底节区及左侧额叶无异常信号 图2 Cho/Cr 和Cho/NAA 单独诊断及联合诊断DEACMP 的ROC 曲线
表2 3 组的Cho/Cr 和Cho/NAA 比较()
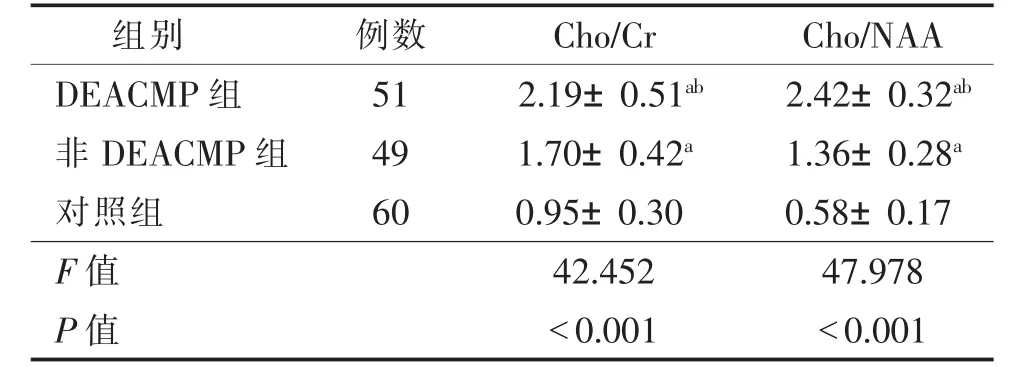
表2 3 组的Cho/Cr 和Cho/NAA 比较()
注:Cho,胆碱;Cr,肌酸;NAA,N-乙酰天门冬氨酸。a,与对照组相比,P<0.05;b,与非DEACMP 组相比,P<0.05。
2.2 单独及联合诊断的诊断效能比较 ROC 曲线显示(图2),Cho/NAA 诊断DEACMP 的临界值为1.92,其敏感度为80.39%,特异度为79.82%,AUC 为0.826,95%置信区间(95%CI)(0.774,0.877);Cho/Cr诊断的临界值为1.98,其敏感度为78.43%,特异度为77.98%,AUC 为0.784,95%CI(0.758,0.810);联合诊断的敏感度为90.20%,特异度为73.39%,AUC 为0.903,95%CI(0.804,0.899)。联合诊断敏感度均显著高于单独诊断(均P<0.05),且联合诊断的AUC 均显著高于单独诊断(均P<0.05),平行联合诊断时,任一指标为阳性,即可诊断为DEACMP。
2.3 一氧化碳中毒患者的单因素分析和Logistic 回归分析 2 组Glasgow 评分、昏迷时间、高压氧次数、头颅CT/MRI 表现和精神刺激等参数差异均有统计学意义(均P<0.05)(表3)。以单因素差异有统计学意义的指标为自变量,以随访3 个月是否发生DEACMP 为因变量,行Logistic 回归分析,结果显示,昏迷时间(>24 h)、Glasgow 评分(0~5 分)、高压氧治疗次数(≤10 次)、Cho/NAA(>1.92)和Cho/Cr(>1.98)是DEACMP 发生的独立危险因素(均P<0.05)(表4)。

表3 100 例一氧化碳中毒患者的单因素分析 例
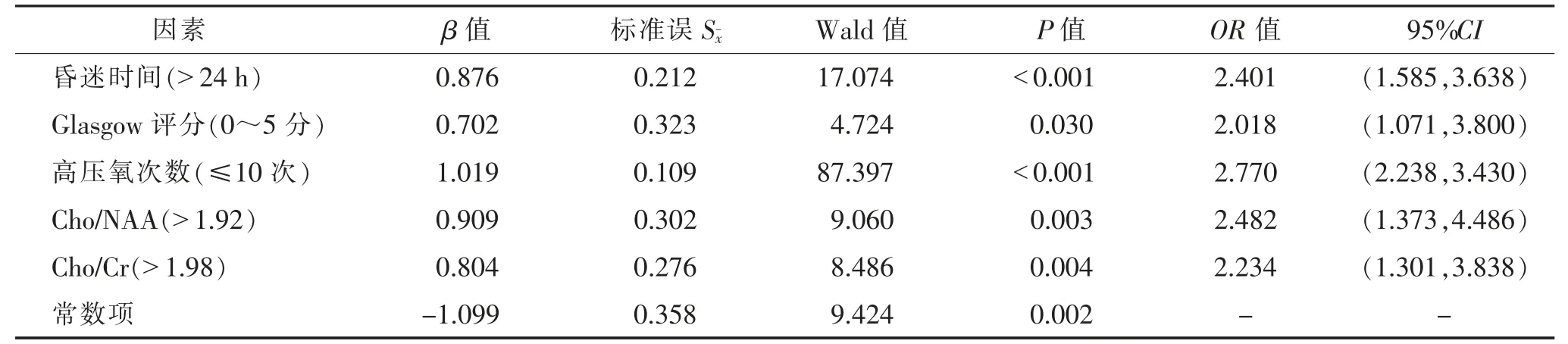
表4 100 例一氧化碳中毒患者的Logistic 回归分析
3 讨论
DEACMP 是一氧化碳急性中毒最严重的并发症,临床表现为记忆力下降、静止性震颤、痴呆等症状,若不及时预测和治疗,不仅降低患者生活质量,还会诱发认知和记忆功能障碍,甚至造成死亡,因而早期预测疾病发生、研究疾病发生的危险因素尤为重要[11]。目前临床常通过患者昏迷程度及持续时间判断一氧化碳中毒严重程度,且现阶段金标准需出现明显症状后方可确认,具有一定的滞后性。1H-MRS是在常规MRI 基础上发展而来的新型技术,其反映指标与常规MRI 相比更敏感,可辅助临床预测脑血管疾病[12]。
本研究表明,3 组的Cho/Cr 和Cho/NAA 差异均有统计学意义(均P<0.05);DEACMP 组Cho/Cr 和Cho/NAA 明显高于非DEACMP 组和对照组(均P<0.05);非DEACMP 组患者Cho/Cr 和Cho/NAA 均明显高于对照组(均P<0.05),提示Cho/Cr 和Cho/NAA与病情相关,其值越高,DEACMP 发生概率越大。进一步比较其诊断效能和Logistic 回归分析结果,证实Cho/Cr 和Cho/NAA 可应用于预测DEACMP 的发生、发展。分析认为,一氧化碳中毒后,机体内细胞组织存在缺氧情况,影响机体正常线粒体生理作用,降低NAA 合成水平,而破损细胞膜将NAA 转移至细胞外,进而增加Cho/NAA 表达水平;同时细胞中毒后,髓鞘合成功能出现障碍,正常神经元发挥代偿功能,大量分泌胆碱,可改变机体内神经功能[13-14]。Logistic回归分析显示,昏迷时间(>24 h)、Glasgow 评分(0~5 分)和高压氧治疗次数(≤10 次)是DEACMP 发生的独立危险因素。脑缺氧会增加兴奋性氨基酸的浓度、提高亚硝酸盐的水平,从而损伤脑组织;且一氧化碳竞争性结合细胞色素P450 和肌红蛋白,其竞争性结合的程度与昏迷时间及Glasgow 评分相关,正常的细胞色素P450 和肌红蛋白水平越低,则证明一氧化碳中毒症状越严重。高压氧可缓解中枢神经系统异常活动,使大脑皮质兴奋和抑制过程维持平衡,有利于患者病情的恢复[15],因而临床需综合评估患者病情、关注昏迷时间和Glasgow 评分,适时调整治疗方案,降低DEACMP 发生率。本研究样本量较小,需纳入多中心样本,以验证结果的准确性和可靠性。
综上所述,1H-MRS 测量Cho/Cr 和Cho/NAA 单独和联合诊断可预测DEACMP 发生,且昏迷时间(>24 h)、Glasgow 评分(0~5 分)、高压氧次数(≤10次)、Cho/NAA(>1.92)、Cho/Cr(>1.98)是疾病发生的独立危险因素。临床可根据上述因素采取相应措施以降低该病的发生率,提高患者生活质量。
