穴位针刺联合硬膜外麻醉在分娩镇痛中的临床应用价值*
2021-07-12郝小姣
郝小姣,肖 欢,赵 艳△
(上海市宝山区中西医结合医院:1.妇产科;2.麻醉科,上海 201900)
分娩疼痛为分娩过程中普遍存在的问题,不仅可影响产妇身心健康,也可诱发体内应激反应,直接影响产程进展、分娩方式。镇痛方式较多,但并无一种绝对安全、有效,目前公认硬膜外阻滞镇痛效果好,不良反应少,但会引发子宫收缩乏力、阴道助产率提升等问题。针刺镇痛主要依据中医针灸理论,通过刺激人体特殊穴位起到镇痛的作用。本研究探讨穴位针刺联合硬膜外麻醉在分娩镇痛中的临床应用价值。
1 资料与方法
1.1 一般资料
选取2018年5月至2020年5月本院收治的90例产妇为研究对象,分为对照组、参考组、观察组,每组30例。纳入标准:(1)单胎初产妇;(2)经阴道分娩,头位产妇;(3)无硬膜外麻醉和针刺禁忌。排除标准:(1)早产临产;(2)胎位异常和胎盘早剥无法阴道顺产;(3)有针刺操作禁忌证。对照组年龄22~29岁,平均(25.42±1.04)岁,孕周36~42周,平均(38.42±1.04)周,胎儿体重2 280~3 600 g,平均(3 102±110)g;参考组年龄20~28岁,平均(25.72±1.15)岁,孕周35~41周,平均(38.50±1.15)周,胎儿体重2 260~3 610 g,平均(3 112±100)g;观察组年龄21~30岁,平均(25.54±1.12)岁,孕周35~41周,平均(38.57±1.17)周,胎儿体重2 380~3 640 g,平均(3 110±130)g。各组一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,患者及家属知情同意。
1.2 方法
对照组采用穴位针刺,参考组采用硬膜外麻醉,观察组采用穴位针刺联合硬膜外麻醉。硬膜外麻醉:宫颈口扩张至3 cm时L3~L4硬膜外穿刺置管,1%利多卡因3 mL测试麻醉平面,确定硬膜外导管并未进入蛛网膜下腔、血管,连接好电脑微量注射镇痛泵,采用自控泵镇痛。注射0.1%罗哌卡(河北一品制药股份有限公司,国药准字H20113463)和舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054172)0.5 μg/mL混合液至少5 mL,将其作为首剂量,4 mL/h微泵输注混合液。自控泵镇痛剂量3 mL,锁定30 min。调整好麻醉平面,控制平面为T0~S5。当宫缩乏力且宫缩持续时间低于30 s、间隔时间长于3 min、增幅低于50 mm Hg时,催产素2.5 U加入5%葡萄糖500 mL,滴速为每分钟8滴。维持子宫收缩正常稍低于正常水平。穴位针刺:患者取仰卧位,选针为31号2.0寸,主要选择合谷、足三里、三阴交。针刺前需进行穴位消毒,医生手部采用皂液清洗、酒精消毒。操作时避免毫针接触操作者,必须接触针体时,消毒、隔物,保持针身无菌。当患者宫口开3 cm时,舒张进针;左手拇指、食指撑开针刺穴位皮肤,使皮肤保持绷紧,右手持针,保持和皮肤呈90°垂直方式直接刺入穴位,以患者和医者有感为宜。连接电针仪,将输出电位器控制为0度,连接导线毫针电极夹、针柄,缓慢提升电流。症状状态下,最适宜电流刺激强度为感觉阈至痛阈间,当患者宫口开全时取针。
1.3 观察指标
(1)采用NPIS评分评估患者疼痛程度,总分10分,得分越高疼痛越严重。观察各组患者血清β-内啡肽、5-羟色胺(5-HT)水平。(2)记录操作过程中0 min、30 min、60 min、宫口全开时宫腔压力。(3)观察各组第二产程时间、潜伏期时间及活跃期时间。(4)记录各组剖宫产率、催产素使用率、产钳及剖宫产率、新生儿Apgar评分。新生儿Apgar评分标准:10分为健康新生儿,7分以下轻度窒息,4分以下重度窒息。
1.4 统计学处理
2 结 果
2.1 各组疼痛指标比较
观察组NPIS评分、5-HT水平低于对照组和参考组,血清β-内啡肽水平高于对照组和参考组,差异有统计学意义(P<0.05),见表1。
表1 各组疼痛指标比较
2.2 各组不同时间点宫腔压力比较
观察组操作过程中0 min、30 min、60 min、宫口全开时宫腔压力与对照组、参考组比较差异无统计学意义(P>0.05),见表2。
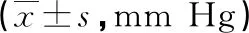
表2 各组宫腔压力比较
2.3 各组产程相关指标比较
观察组第二产程时间、潜伏期时间、活跃期时间与对照组、参考组比较差异无统计学意义(P>0.05),见表3。

表3 各组产程指标比较
2.4 各组转归指标比较
观察组剖宫产率、催产素使用率、产钳或剖宫产率低于对照组、参考组,新生儿Apgar评分高于对照组、参考组,差异有统计学意义(P<0.05),见表4。
表4 各组转归指标比较
3 讨 论
分娩后宫缩疼痛为分娩常见问题,常会对产妇生理、心理造成不良影响。现阶段主要镇痛方式为药物镇痛、非药物镇痛,药物镇痛时各种不良反应较多,非药物镇痛主要分为产前训练、指导呼吸及针灸,但具体效果并无系统性分析[1-2]。
中医早期即有针刺下胎记载,之后此种方式被广泛应用,三阴交、合谷为常用下胎穴位。三阴交主要指足太阴脾经、足厥阴肝经及足少阴肾经交汇穴位[3]。合谷为手阳明经穴位,手阳明相较于督脉,督脉起自胞宫,上入脑部,可以促使宫缩,有理气、行血、催产、调气的效果。有研究提出,针刺三阴交、合谷可有效强化宫缩,减少镇痛时间。硬膜外麻醉为常见的镇痛方式,其主要通过调节硬交感神经,降低中枢神经疼痛刺激,抑制正反馈效应[4]。本研究显示,观察组疼痛评分更低,血清β-内啡肽、5-HT水平有明显变化,差异有统计学意义(P<0.05)。具体原因可能为:当针刺联合硬膜外麻醉后β-内啡肽水平持续升高,激活内源性镇痛中枢,减少分娩疼痛信号传导,继而起到分娩镇痛效果[2,5]。
本研究发现,观察组操作过程中不同时间点宫腔压力与对照组、参考组比较差异无统计学意义(P>0.05)。正常分娩过程中宫缩可随着生产进展而逐步加强。有研究表明,硬膜外麻醉对产妇宫缩有一定抑制作用,主要表现为宫缩时间间隔延长,不同时间段宫腔压力降低[6-8]。主要原因为硬膜外镇痛可使交感神经对宫缩进行调节,继而影响内源性催产素释放;也和疼痛降低,逐步减弱对中枢神经系统刺激,使得正反馈被抑制有关。本研究中宫腔压力并无较大差异,虽然观察组联合两种方式镇痛,产妇疼痛评分更低但并不影响宫缩,联合镇痛时对于分娩并无负面影响,同时也说明硬膜外麻醉对于分娩并无严重影响[9-10]。
本研究显示,各组潜伏期、活跃期和第二产程时间比较差异无统计学意义(P>0.05)。表明不同镇痛方式对于产程和分娩时间并无直接影响,具体原因可能为虽然可起到镇痛效果,但对于宫缩并无直接影响,因此分娩时间也并无较大差异。
观察组剖宫产率、催产素使用率、产钳或剖宫产率低于对照组、参照组(P<0.05)。可能原因为:当硬膜外镇痛时为促使分娩会适当使用催产素,帮助产妇宫缩,联合镇痛时针刺三阴交、合谷等穴位可直接调节激素分泌,促使宫缩,进而加速产程进展,减少催产素的使用[11-13]。单独使用硬膜外麻醉时产妇于第二产程失去下屏感,腹肌、肛提肌松弛可使得产妇下屏力减弱,进而助产率、剖宫产率升高。但联合镇痛时产妇可感知会阴收缩,且宫缩更为明显,因此分娩过程更为顺利[14],新生儿Apgar评分也更高。
综上所述,穴位针刺联合硬膜外麻醉可有效降低疼痛评分,改善剖宫产率、催产素使用率、产钳或剖宫产率、新生儿Apgar评分。
