颈椎动态稳定器植入术与Prestige LP人工椎间盘置换术治疗颈椎间盘突出症的临床效果比较
2021-07-12邹黎戎鑫丁琛刘浩
邹黎 戎鑫 丁琛 刘浩
颈椎非融合技术是治疗颈椎间盘退变性疾病的重要方法[1-2]。颈椎动态稳定器(dynamic cervical implant,DCI)是近几年出现的新型颈椎非融合器械,目前仅有少量病例报道。Prestige LP是常用的颈椎非融合技术。DCI植入术和颈椎人工椎间盘置换术的比较国内少有报道[3-5]。我们对行颈椎DCI植入术与行Prestige LP人工颈椎间盘置换术病人临床疗效进行比较。
对象与方法
一、对象
2010年4月~2015年9月因颈椎间盘突出症行手术治疗的病人49例,根据治疗方法不同分为两组,A组22例,行DCI治疗。男15例,女7例;平均年龄(44.7±7.8)岁;颈椎间盘突出节段2例C3/4,4例C4/5,12例C5/6,C6/7、C3~5 、C4~6及C5~7各1例;神经根型颈椎病9例,脊髓型颈椎病8例,混合型5例。5例病人病变节段颈椎轻度反弓,1例病人先天性C2、3椎体融合。B组27例,行Prestige LP人工颈椎间盘置换术,男15例,女12例;平均年龄(43.1±6.1)岁;颈椎间盘突出节段2例C3/4,5例C4/5,13例C5/6,2例C6/7,1例C3~5,2例C4~6,2例C5~7;神经根型颈椎病10例,脊髓型颈椎病9例,混合型8例。纳入标准:(1)颈椎C3~T1,1~3个节段的椎间盘退变导致的神经根型或脊髓型颈椎病,且有CT或MRI影像学检查证据;(2)保守治疗6周无效;(3)年龄18~65岁;(4)目标节段过伸过屈活动度≥6°,且椎间高度维持良好。排除标准:颈椎退变严重,骨赘形成,后纵韧带骨化;骨性颈椎管狭窄症;颈椎不稳;严重的系统性疾病,全身情况差;严重骨质疏松症;妊娠;金属过敏。两组病人基线资料比较差异无统计学意义(P>0.05)。
二、方法
1.手术方法:全身麻醉,仰卧位、中立位,颈部垫软托,保持颈椎生理前弓,宽胶布固定头部和双肩。经颈右前中部沿皮纹行长约4~5 cm横形切口,切开颈阔肌,在颈阔肌深面向上下潜行分离,沿肩胛舌骨肌及胸骨舌骨、胸骨甲状肌间隙进入,显露颈椎前筋膜。C形臂X光机透视确认目标椎间隙,在颈长肌深面分离两侧肌肉,用CCRS自动撑开器显露目标椎间盘及上下椎体,尖刀切开椎间盘纤维环,髓核钳取出纤维环和髓核组织,刮匙刮除椎间盘上下软骨终板。中线定位后,Caspar撑开器撑开目标椎间隙,切开后纵韧带,小头椎板咬骨钳咬除椎体后方和两侧钩椎关节的增生骨赘,摘除脱出的髓核组织,椎管彻底减压后硬膜膨起,可见搏动。A组在C形臂X光机透视下用DCI专用工具完成试模,试模应最大化覆盖上下终板,深度距离椎体前后缘2~3 mm,于椎间隙放置相应型号的DCI,再次透视后见DCI位置及大小满意。B组需采用高速磨钻磨除目标椎间隙上下椎体前缘增生骨赘,使上下椎体前缘平齐。按照PRESTIGE® LP人工椎间盘操作流程和要求,确定椎体中线,试模后,透视以选择适当型号的假体,终板打磨器打磨上下骨性终板,在上下椎体平行各取两孔,并沿孔开槽后击入人工椎间盘假体。术中透视确认假体满意。冲洗伤口,放置引流管。
2术后处理:引流管于术后24~48小时拔除,术后48小时常规给予抗生素预防感染,可酌情给予脱水、神经营养药物。口服西乐葆 0.2 g,每天2次,2周以减少异位骨化的形成。术后3~5天可下床活动,并在医生指导下进行颈部功能锻炼。术后1周出院时行颈椎正侧位、过伸过屈位X线片,颈围保护2~3周,并加强项背肌锻炼。
3.观察指标:(1)临床疗效评价指标:包括手术时间、术中出血量、住院时间、术后下床活动时间及恢复工作时间。采用颈部和上肢视觉疼痛模拟评分(VAS)评估颈部和上肢疼痛程度;日本骨科协会(JOA)评分量表评估颈脊髓、神经功能恢复情况[6];SF-36量表[分为精神健康量表(SF-36 MCS)和躯体健康量表(SF-36 PCS)]评估生活质量改善情况。(2)影像学评价指标:术前和末次随访均行颈椎正侧位、过伸过屈侧位、左右侧弯位X线片。运用ACDSEE Canvas 11.0软件在过伸过屈侧位片上测量手术节段、相邻上下节段和C2~7活动度;在左右侧弯位片上测量C2~7左右侧弯活动度。手术节段、相邻上下节段活动度为过伸位和过屈位椎间隙终板间夹角之差;C2~7活动度的测量采用Cobb's角,过伸位和过屈位Cobb's角之差为C2~7活动度[7]。
三、统计学方法

结果
1.两组临床疗效比较见表1。结果表明,两组病人手术时间、术中出血量及恢复时间比较差异无统计学意义(P>0.05)。A组平均随访时间为24.5个月(18~28个月),B组随访时间为25.8个月(18~30个月)。两组内比较,末次随访颈部和上肢VAS评分较术前均明显改善,差异有统计学意义(P<0.05)。见表2。两组间末次随访临床疗效评分比较差异均无统计学意义(P>0.05)。

表1 两组一般手术资料及恢复时间比较

表2 两组术前和末次随访颈部和上肢VAS评分、JOA评分、SF-36 PC评分及MCS评分比较
A组1例病人术后尿潴留症状消失;术前5例颈椎反弓病人在末次随访颈椎侧位X线片上发现有3例纠正,2例改善;2例病人术后出现吞咽困难,1周内消失;末次随访时6例病人存在背部疼痛,未发现DCI移位、断裂、异位骨化情况。B组1例病人术后发生脑脊液漏,予延长引流至1周,抗生素预防感染,切口Ⅰ期愈合,12天后出院;末次随访8例病人出肩背痛,对症治疗后均缓解,未发现Prestige LP假体移位、断裂、异位骨化情况。
2.两组影像学结果比较见表3。结果表明,A组手术节段术前平均活动度(8.9±3.2)°,术后平均活动度(8.7±2.3)°,其中术后末次随访存在15例活动度比术前小,其中5例<6°,未发现活动度丢失(0°)的情况。A组末次随访各活动度与术前比较,差异均无统计学意义(P>0.05)。B组手术节段术前平均活动度(8.4±3.0)°,术后平均活动度为(10.5±3.2)°,其中术后末次随访仍然有5例术后活动度小于术前,只有1例活动度<6°,未发现活动度丢失(0°)的情况。B组末次随访与术前相比,手术节段活动度增加,差异有统计学意义(P<0.05);余活动度比较差异无统计学意义(P>0.05)。A、B两组间各活动度比较差异均无统计学意义(P>0.05);B组末次随访手术节段活动度大于A组,差异有统计学意义(P<0.05),余活动度比较差异均无统计学意义(P>0.05)。
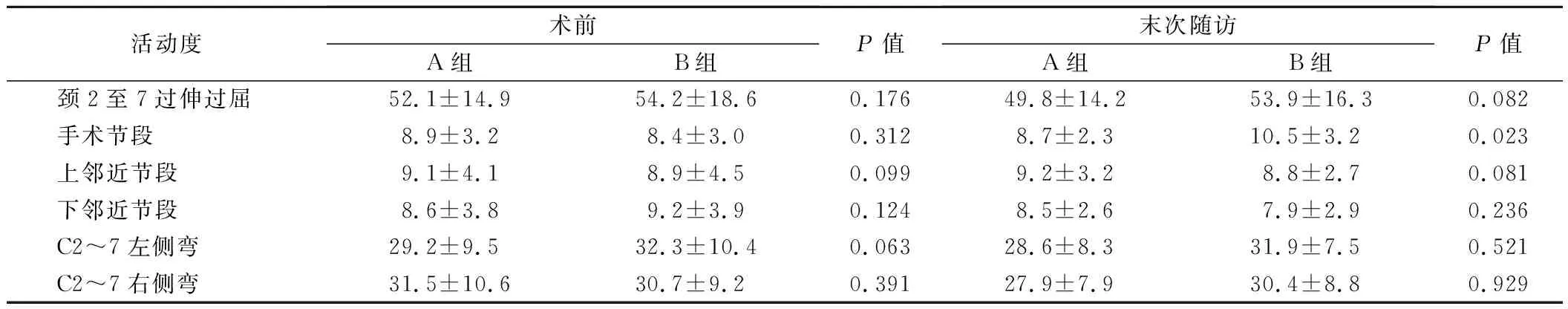
表3 两组C2~7,手术节段,上下邻近节段,C2~7左右侧弯活动度比较(度)
讨论
DCI植入术是治疗颈椎病安全、有效的方法,其近中期临床效果同椎间盘置换术相当。有文献报道,人工颈椎间盘置换术后C2~7,手术节段及相邻节段活动度的变化[8-9]。侯振扬等[10]在新鲜人C2~7标本行C5/6生物力学测试,发现DCI植入组C5/6上下相邻节段过伸、过屈和左右侧偏活动度较正常颈椎标本组无明显增加,而融合组明显增加。本研究显示,DCI植入后在保留手术节段活动度的同时,并未增加相邻节段的活动度。而B组末次随访手术节段活动度大于A组,说明DCI的半限制性提供了手术节段可控的过伸过屈活动。这种半限制性对于手术节段后方小关节理论上具有保护作用。
颈椎间盘置换术和DCI植入术都是颈椎非融合技术,但在病人选择上不尽相同。颈椎间盘置换术对病人手术节段要求较严格,除了上述排除标准外,一般要求病人较年轻,椎间隙高度良好,椎间隙退变较轻,骨质增生较少。此外,颈椎小关节病、颈椎后凸也是相对禁忌证。DCI植入术中不要求切除椎体前缘骨赘,也不用磨钻打磨椎间隙上下骨性终板,故对椎间隙退变的要求没有椎间盘置换术高。DCI适用于有小关节病的病人。DCI植入时对U形口的预压缩的过程对椎间隙上下终板前份具有撑开作用,维持了颈椎生理弧度,对颈椎后凸的病人也适用。本研究发现,术前有5例颈椎反弓的病人DCI植入后有3例纠正,2例改善。
本研究存在以下局限:首先,作为回顾性研究存在一定的选择偏倚。其次,本研究样本量不大。但本研究中所有的DCI组手术均由刘浩教授完成,一定程度保证了本研究的可靠性和可重复性。本次数据为近中期的随访结果,长期随访结果还有待下一步证实。
综上,本研究发现DCI植入术取得了与Prestige LP人工颈椎间盘置换术相当的近中期疗效,是治疗颈椎病安全、有效的非融合手术方法。DCI的半限制性理论上有利于对手术节段小关节的保护,使其具有比人工椎间盘置换更宽的适应证。
