不同护理方案对糖尿病肾病患者行血液透析期间低血糖和医院感染发生率的影响
2021-07-09单晓阳
单晓阳
(临沂市人民医院 社会工作与慈善办公室,山东 临沂,276002)
糖尿病肾病是糖尿病患者的临床高发微血管并发症,近年来其发病率呈逐年上升趋势[1]。糖尿病肾病发病机制复杂,若不及时治疗,极易引发代谢紊乱和高血压等临床病症,严重时导致终末期肾病的发生[2]。血液透析是目前临床上被广泛应用于糖尿病肾病的治疗手段,且疗效显著。但长时间的血液体外置换易引发血液中的糖分流失,从而引发低血糖反应,影响血液透析治疗效果[3]。有研究[4]发现,血液透析虽疗效确切,但也可削弱肾病患者免疫系统功能,进而导致医院感染的发生,影响预后。因此,运用科学、有效的临床护理方案,加强合理的护理干预,降低血液透析期间的低血糖反应和医院感染的发生率,对改善糖尿病肾病患者的治疗预后有着重要意义。本研究对糖尿病肾病患者分别采用预见性护理方案和常规护理方案进行血液透析治疗护理,探讨不同护理方案对其低血糖和医院感染发生率的影响。
1 资料与方法
1.1 一般资料
经临沂市人民医院医学伦理委员会批准,回顾性分析2018年11月至2019年12月于临沂市人民医院行血液透析治疗的糖尿病肾病患者的诊治资料,根据研究需求共筛选出64例符合要求的患者,根据护理方法的不同分为观察组和对照组,各32例。纳入标准:① 符合2型糖尿病及糖尿病肾病的诊断标准;② 符合血液透析治疗指征;③ 认知沟通功能正常;④ 患者及其家属均知晓研究目的且自愿参加本研究。排除标准:① 合并其他重要脏器功能障碍或失常等严重影响本研究结果的疾病;② 合并恶性肿瘤;③ 身体其他部位患有严重感染。对比2组患者的一般资料,差异均无统计学意义(P>0.05),见表1。
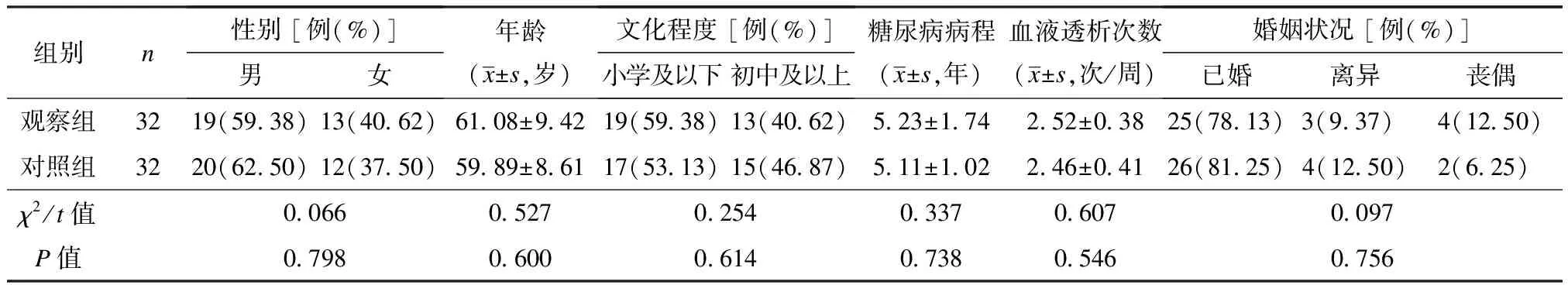
表1 2组一般资料比较
1.2 方法
1.2.1 常规护理 对照组患者在血液透析期间接受常规临床护理。具体护理内容包括:入院后对患者及其家属进行低血糖预防及护理常规健康教育,口头介绍血液透析治疗方式、可能出现的不良反应和并发症,以及血液透析的目的和治疗预期。于血液透析前给予患者静脉注射基础剂量的肝素。密切监测患者于血液透析期间的血压、心率等生命指征,观察透析液每分钟流量、脱水量及透析时长。密切监测患者的血糖变化,一旦血糖测定值<3.9 mmol/L,立即静脉注射50 mL的50%葡萄糖注射液,通过动态血糖监测仪观察其低血糖症状是否得到改善。血液透析结束提醒患者及其家属护理要点和注意事项,并对患者进行营养支持和生活健康指导。
1.2.2 预见性护理 观察组在血液透析期间接受预见性护理,具体护理方法如下。
1.2.2.1 预见性护理团队建设 组织本院透析室具有8年及以上护理经验的护理人员组成预见性护理小组,并由血透室护士长担任组长。组长邀请肾内科主任医师作为讲师,对参与小组的护理人员进行血液透析治疗的专业知识、预见性护理模式及医院感染防护专题培训,并对其进行预见性护理知识和技能考核,考核通过方可上岗;组长与组员通过讨论制定糖尿病肾病患者于血液透析期间的预见性护理方案;组长组织开展血液透析护理经验分享月度会议,邀请成员分享于透析护理期间遇到的困难与应对方法,并由组长进行总结,提出对预见性护理方案的改善意见,并监督执行。
1.2.2.2 透析前护理 护理人员于患者入院后建立患者预见性护理档案,记录患者的一般资料、生活作息及饮食习惯等。护理小组成员协助患者完成入院后各项常规检查,了解其过往是否存在低血糖症状。护理成员通过口头宣讲和床旁讲解的方式,对患者及其家属进行健康教育,为其讲解糖尿病肾病的相关知识、血液透析治疗的重要性和注意事项等。组长组织各成员讨论后制定并优化血透室环境卫生、清洁的标准管理规范及相关透析设备的消毒、清洁和保养等标准操作规范。例如,保证透析室每日进行紫外杀菌1次,早晚各通风1次,且定期对透析室环境、设备及其管路进行微生物检测。护理成员轮班监督规范制度的执行情况,确保环境及设备病原菌在可控范围内,避免交叉感染和差错事件。
1.2.2.3 透析期间护理 护理成员根据预见性护理方案对患者的体重、饮食及胰岛素依赖性程度等进行评估,筛选出于血液透析期间可能发生低血糖的患者,并针对性地开展护理工作。成员全程使用动态血糖监测系统监测患者血糖:① 护理成员提前在透析室中准备含糖食物和50%葡萄糖注射液,并亲切地与患者交流轻松愉快的话题,缓解其紧张情绪。② 护理成员进入透析室穿戴无菌防护服,确保透析置换液现配现用,确保透析操作均在无菌环境中进行;③ 透析干预30 min,护理成员密切观察患者的血糖变化,尤其是经筛选出的低血糖高发人群,一旦出现低血糖反应,立即采取针对性护理措施。同时持续监测其干预后的血糖水平,并做好记录。④ 护理成员于透析期间确保穿刺部位洁净且穿刺导管固定,全程确保单人操作、双人复核。
1.2.2.4 透析后护理 护理成员每日查房并给患者换药,检查其穿刺部位是否发生红肿、灼烧等情况,一旦发生立即遵医嘱采取措施预防感染;同时监测并记录患者的生命体征,观察其是否发生呼吸系统、血管通路感染等;护理成员于换药时提醒患者及其家属讲解行血液透析发生低血糖的防护措施和医院感染的类型及注意事项,提高其自护能力,做好个人清洁和卫生,减少感染的发生;护理成员根据患者的自身病情和恢复情况,指导其适当地进行恢复训练,并给予患者足够的营养支持和必要的健康生活干预。
1.3 观察指标
1.3.1 低血糖发生情况 比较2组患者在血液透析期间的低血糖发生率与临床症状发生情况。低血糖诊断标准:血糖水平≤3.9 mmol/L。低血糖的临床症状分型:① 无症状(无任何明显不适症状);② 症状较轻(面色惨白、肌肉震颤、心悸等,但意识清晰);③ 症状较重(头脑眩晕、视物模糊、嗜睡等且意识模糊、行为异常);④ 症状重度(丧失意识或发生身体抽搐)[5]。
1.3.2 医院感染发生率 比较2组患者行血液透析后呼吸系统感染、血管通路感染和泌尿系统感染等医院感染的发生情况。
1.3.3 不良事件发生率 比较2组患者皮肤损伤、留置针脱落、导管脱落事件的发生情况。
1.4 统计学方法
2 结果
2.1 低血糖发生情况
观察组患者于治疗期间共进行3 861次血液透析治疗,低血糖发生率为1.35%(51/3 861),其中43例为无症状低血糖,9例轻度低血糖。对照组者于治疗期间共进行3 947次血液透析治疗,低血糖发生率为3.07%(121/3 947),其中30例为无症状低血糖,69例为轻度低血糖,22例为较重低血糖反应。观察组患者的低血糖发生率为明显低于对照组(P<0.05),2组间低血糖临床症状分型间的差异有统计学意义(P<0.05),见表2。
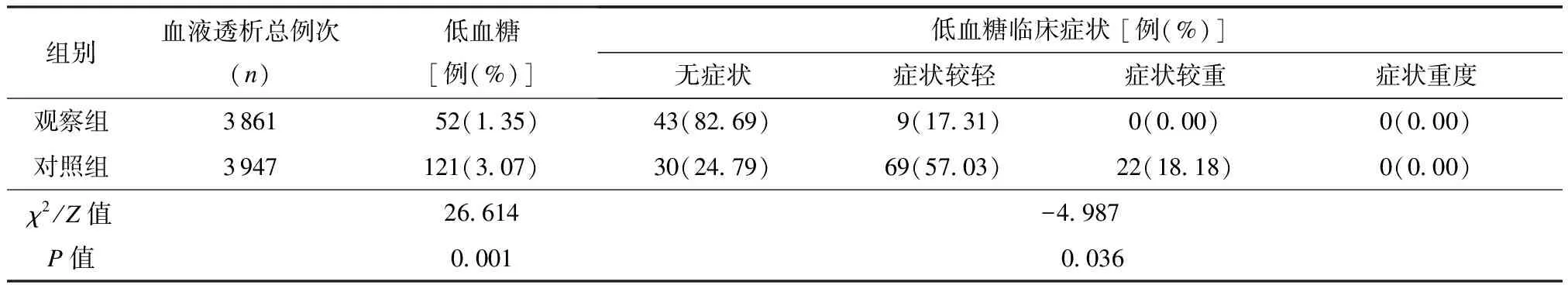
表2 2组患者低血糖情况比较
2.2 医院感染发生率
观察组患者的呼吸系统、血管通路和泌尿系统感染等医院感染的总发生率为6.25%,明显低于对照组的31.25%(P<0.05),见表3。
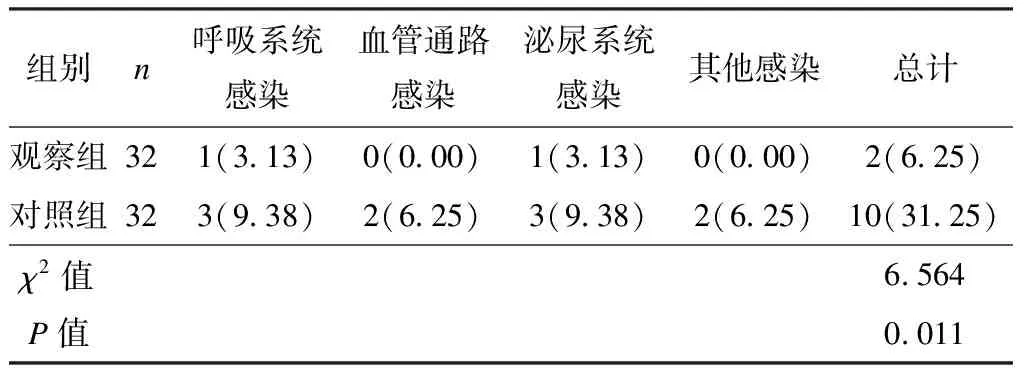
表3 2组患者医院感染发生率[例(%)]
2.3 不良事件发生率
观察组患者于血液透析期间出现的皮肤损伤、留置针脱落、导管脱落等不良事件总发生率为6.25%,明显低于对照组的25.00%(P<0.05),见表4。
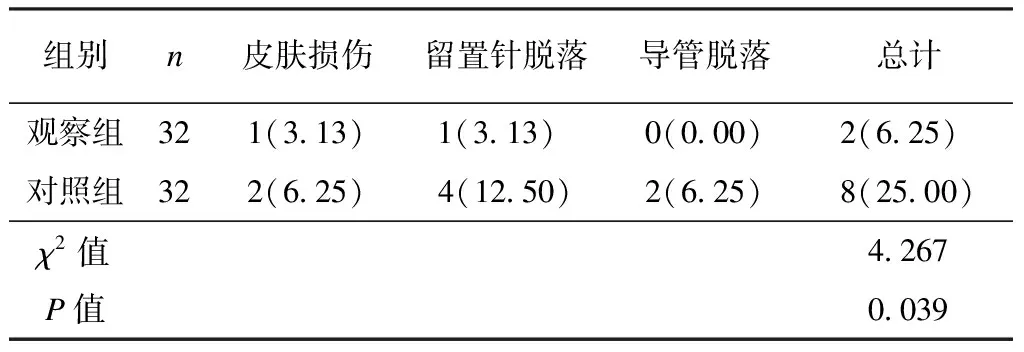
表4 2组患者静脉瘘并发症的发生比较[例(%)]
3 讨论
糖尿病肾病是临床常见的糖尿病并发症类型,也是引发糖尿病患者死亡的主要原因[6]。早期糖尿病肾病以微量蛋白尿为主要特征,其病情发展迅速,可持续加重肾脏代谢负担,进而导致水肿、低蛋白血症和大量蛋白尿等临床病症的发生,甚至发展为终末期尿毒症[7]。现阶段,血液透析是治疗糖尿病肾病的主要途径。有研究[8]表明,血液透析可有效清除糖尿病肾病患者血液中的毒素,减轻炎症反应,维持体液电解质平衡。但血液透析是一种侵袭性治疗,其治疗环节复杂,易引发低血糖、低血压和医院感染等并发症,加重患者的痛苦,影响透析效果。低血糖是糖尿病肾病患者血液透析期间的高发并发症,临床发病率仅次于高血压和低血压,尤其高发于老年患者[9]。糖尿病肾病患者于血液透析期间,因营养不良、胰岛素残留和使用无糖透析液等易使其出现低血糖反应,增加死亡风险[10]。呼吸系统感染、血液感染和泌尿系统感染等在医院内发生的感染类型统称为医院感染。行血液透析的肾病患者因年龄、免疫功能、透析环境洁净度和护理操作规范性等因素而容易获得不同程度的医院感染,感染严重时还可能威胁生命安全。
预见性护理是通过综合评估患者的病情特征和疾病发展规律,预测其于治疗过程中可能出现的不良反应,并根据提前制定好的预见性护理方案实施护理干预,预防不良反应和不良事件的发生。有研究[11]发现,血液透析期间实施的预见性护理可有效预防患者医院感染的发生,改善其血糖水平。研究组织具有丰富血液透析临床护理经验的护理人员组成预见性护理干预小组,小组成员制定针对糖尿病肾病患者于血液透析治疗期间的预见性护理方案,并对治疗期间的风险事件采取针对性的护理措施。研究通过对比预见性护理干预和常规护理干预,发现观察组患者经预见性护理干预后,其低血糖症状和发生情况得到了明显的改善。观察组患者于治疗期间医院感染和护理不良事件的发生率较对照组明显减少(P<0.05)。
综上所述,预见性护理方案较常规护理方案更具临床护理优势,一方面可有效减少糖尿病肾病患者于血液透析期间低血糖的发生,另一方面可降低医院感染和护理不良事件的发生率,具有较好的临床推广和实践指导意义。
