心肺复苏后早期平均动脉压与神经功能预后的相关性研究
2021-07-06邱建波李娟梅
张 超,邱建波,向 伟,李娟梅
(眉山市人民医院/四川大学华西医院眉山医院急诊科,四川 眉山 620010)
心脏骤停也称心源性猝死,主要以心脏射血功能突然终止,大动脉搏动及心音消失为表现,可导致重要脏器严重缺血、缺氧而致患者死亡[1]。近年来随着心肺复苏术的不断完善及相关治疗措施的改善,心脏骤停的自主循环恢复率已得到了较大幅度的改善,但患者生存出院率及神经功能预后仍不理想。据调查[2],院外心脏骤停患者生存出院率仅为10.3%,该病死亡率及高预后不良发生率涉及心脏骤停后脑损伤、心肌损伤、全身缺血/再灌注反应、持续的诱发病变等复杂的生理及病理过程,其中脑损伤是自主循环恢复后患者死亡的重要原因。在健康人群中平均动脉压维持在一定范围内可使脑血流通过自身调节而维持稳定,但心脏骤停引起的脑缺血、缺氧可使脑血流自身调节功能受损而危及患者生命[3]。有研究[4]认为平均动脉压对于脑血流的自身调节具有重要的作用,可改善心脏骤停患者的预后,但该研究考虑因素较为单一。心脏骤停患者的神经功能及预后与多方面因素有关,本研究采取多因素分析的方法判断各因素综合作用下心肺复苏后早期平均动脉压与神经功能预后的关系,以期为此类患者的治疗提供参考依据。
1 资料与方法
1.1 一般资料
选择2015年2月至2020年5月在我院行心肺复苏治疗的心脏骤停患者172例进行回顾性分析。纳入标准:①记录到无脉搏活动并进行心肺复苏治疗;②在院内出现心脏骤停;③年龄在18岁及以上;④经治疗后自助循环恢复并持续12h及以上;⑤本研究拟分析的相关资料记录完整。排除标准:①因创伤所引起的心脏骤停;②因脑疝、恶性肿瘤等疾病终末期所引起的心脏骤停;③妊娠期妇女。
1.2 方法
(1)相关因素的收集:本研究影响因素选择文献报道中的因素;临床实践中发现的疑似影响因素;事先假设但尚未证实的因素;各指标间独立或具有一定关联性,但无直接因果关系的因素。基于上述考虑收集以下内容:患者性别、年龄、BMI指数、冠心病史、心力衰竭史、高血压病史、心律失常史、糖尿病史、脑血管病史、呼吸系统疾病史、肾功能异常史、心脏骤停至心肺复苏时间、心肺复苏时间、血管活性药物使用情况及自主循环恢复后24h平均静脉压。
(2)预后判断:在出院时采用格拉斯哥-匹兹堡脑功能表现分级表(Glasgow-Pittsburgh Cerebral Performance Categories,CPC)[5]对患者预后情况进行评价,1分:脑功能完整:患者神志清醒,虽可能有轻度的语言障碍等神经功能缺陷,但对正常工作及生活无影响;2分:中度脑功能残疾:患者神志清醒,但有偏瘫、癫痫发作、共济失调等改变,需要在特定环境中才可参加工作或独立生活;3分:严重脑功能残疾:患者虽然清醒,但仅保留有限的认知力,需要依赖他人的帮助才可完成日常行动;4分:昏迷或植物状态:患者无知觉,对环境无意识、认知能力,无法与周围进行语言的交流;5分:死亡。根据神经功能预后情况分为2组,其中1~2分者认为神经功能预后良好组,>2分者为预后不良组。比较2组患者上述各因素,并采用多因素Logistic回归分析判断各因素对预后的综合影响。
1.3 统计学方法

2 结 果
2.1 心肺复苏治疗心脏骤停患者的神经功能预后单因素分析
本研究纳入的172例心肺复苏治疗心脏骤停患者的神经功能预后不良发生率为79.07%(136/172),单因素分析结果显示心肺复苏治疗心脏骤停患者的神经功能预后与患者年龄、心脏骤停至心肺复苏时间、心肺复苏时间、血管活性药物使用情况、自主循环恢复后24h平均静脉压差异均具有统计学意义(P<0.05),见表1。
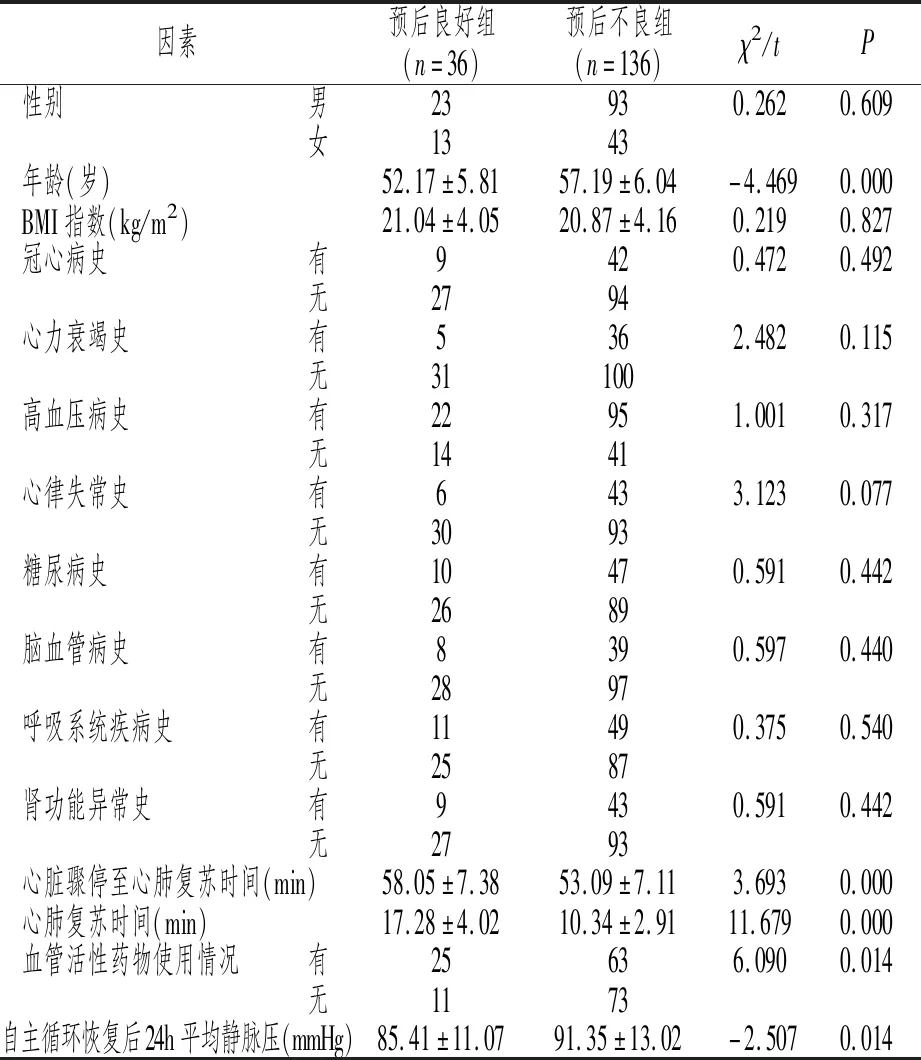
表1 心肺复苏治疗心脏骤停患者的神经功能预后单因素分析
2.2 心肺复苏治疗心脏骤停患者的神经功能预后多因素分析
将单因素分析中具显著性差异的因素按年龄、心脏骤停至心肺复苏时间、心肺复苏时间、自主循环恢复后24h平均静脉压原值代入,血管活性药物使用情况(0=无,1=有)进行赋值,以神经功能预后(0=预后良好,1=预后不良)为因变量,多因素分析结果显示:年龄、心肺复苏时间、使用血管活性药物、自主循环恢复后24h平均静脉压为心肺复苏治疗心脏骤停患者的神经功能预后的危险因素(P<0.05),见表2。
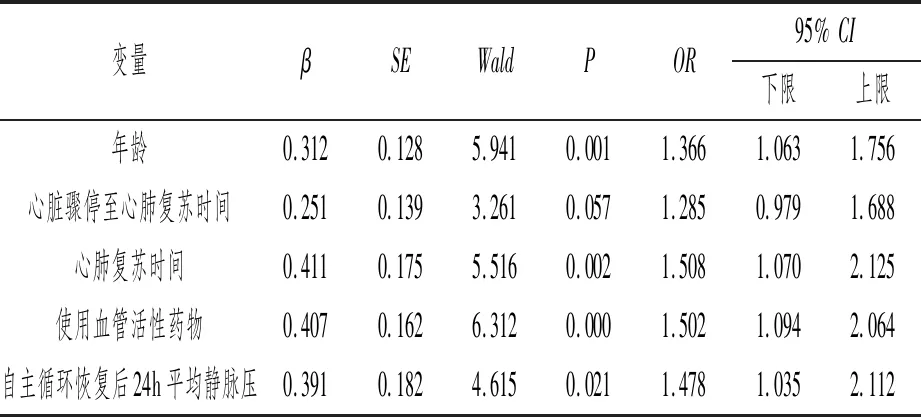
表2 心肺复苏治疗心脏骤停患者的神经功能预后单因素分析
3 讨 论
心脏骤停是成人死亡的重要原因之一,据调查[6]:国内有心血管疾病患者约2亿9千万人,心脏骤停全国发病人数约55万,随着人口老龄化进程的加快,心脏骤停发病人数仍有持续增加的趋势。心脏骤停自主循环恢复后血流动力学的管理对于维持机体各器官的微循环灌注、维持机体功能均具有重要的影响[7]。但目前关于心肺复苏后患者血压管理这一问题尚存在一定的争议,有研究[8-9]认为平均静脉压>70mmHg与良好的预后相关而另外有研究显示不同平均动脉压与患者出院时生存率及神经功能预后并无明显差异,考虑到上述研究多采取单因素分析的方法,心肺复苏治疗后患者神经功能预后情况是多方面因素综合作用的结果,因此,本研究采取多因素分析的方法以综合判断各因素对患者神经功能预后情况的影响。
本研究在单因素分析基础上多因素分析结果显示:年龄、心肺复苏时间、使用血管活性药物、自主循环恢复后24h平均静脉压为心肺复苏治疗心脏骤停患者的神经功能预后的危险因素(P<0.05)。具体分析如下:①平均动脉压方面:本研究显示平均动脉压过高为患者神经功能预后的危险因素,这与国外的部分研究不符[10]。可能与本研究选择的患者均为院内心脏骤停患者而该研究的患者包括院外心脏骤停者有关。对于院内出现心脏骤停者可及时被医护人员发现并提供专业高效的救治,更注重对血压进行管理,出现因血压过低而致组织灌注量不足的情况较少,反而出现血压过高对患者神经功能预后造成不利的影响。从理论来说心肺复苏后患者大脑动脉自动调节能力下降,正常的脑微血管灌注对于平均动脉压具有较高的依赖性,维持在恰当范围内的平均动脉压对于脑灌注及神经功能的改善具有一定的促进作用,但若血压过高可能引起不利的影响,考虑可能与患者缺血再灌注而致机体代谢性酸中毒所引起的儿茶酚胺类升压药物敏感性下降,导致升压药物使用量增加有关[11]。升压药物具有正性肌力作用,大剂量使用可致心肌耗氧量增加而加重患者心肌负荷,对预后造成不利的影响。②年龄方面:随着年龄的增加,患者的身体机能逐渐下降,身体代谢能力、对缺血缺氧的耐受能力均不及年轻人群,在出现心脏骤停后脑组织因缺血缺氧而出现大面积的神经元凋亡,年龄较大者神经元的再生、代偿能力较差而使其神经功能预后受影响更严重。同时老年人多伴有脑萎缩等基础病,在长时间缺血、缺氧的情况下可加重对患者神经功能的影响而不利于预后的改善[12]。③心肺复苏时间的延长意味着脑组织等重要的机体组织缺血时间延长,虽然脑组织重量仅为体重的2%,但其血流量占机体总血流量的15%,总耗氧量占机体耗氧量的20%~25%,葡萄糖消耗量则占人体总消耗量的65%;同时脑组织对于缺血缺氧的耐受性极差。据报道[13]脑循环停止10s内氧即耗尽,在缺血、缺氧后1~2min即可将葡萄糖及糖原耗尽,4~5min后ATP则完全枯竭,神经元开始大量凋亡,当脑组织缺血缺氧5~7min后即可出现不可逆的损伤,因此心肺复苏时间更长的患者对于脑卒中损伤更大,神经功能预后相对较差。④使用血管活血药物:心脏骤停后24h内大部分患者均有心肌顿抑的表现,在此时使用升压等血管活性药物具有正性肌力的作用,可导致患者心肌耗氧量增加,加重心肌缺血而对预后造成不良的影响[14]。
综上所述,经心肺复苏治疗的心脏骤停患者神经功能预后不良发生率较高,患者神经功能预后不良发生率与自主循环恢复后24h平均静脉压密切相关,除此之外,年龄、心肺复苏时间、使用血管活血药物也有明显的影响。
