下前牙骨皮质切开术联合骨增量手术对唇侧骨增量的疗效评价
2021-07-01孙梦君周可聪夏一如孙文韬谢玉峰
孙梦君,周可聪,夏一如,孙文韬,束 蓉,谢玉峰
正畸治疗旨在通过适当的牙齿移动来提供可接受的功能性和美学性咬合关系,牙齿的移动与牙周支持组织关系密切[1]。有研究发现,在下前牙唇侧移动过程中,牙颈部的牙槽骨厚度变薄,同时会伴有牙槽嵴高度降低[2-3]。为避免正畸治疗带来的牙周并发症,牙周-正畸联合治疗模式越来越普遍。2001年Wilcko等[4]提出将骨皮质切开术与骨材料移植相结合的手术方式,以帮助正畸患者快速移动牙齿,目前的研究认为该技术是安全有效的。本研究通过回顾下前牙骨皮质切开术联合骨增量手术患者的锥形束CT(cone-beam computed tomography,CBCT),评估分析该手术对唇侧骨增量的效果。
1 资料与方法
1.1 患者资料
收集2018年7月到2019年10月于上海交通大学医学院附属第九人民医院牙周科就诊的6例患者,其中男3例,女3例,年龄17~32岁,涉及牙位35颗。患者CBCT显示下前牙区域唇侧牙槽骨薄,存在骨开裂或骨开窗位点,其正畸治疗计划唇向移动下前牙,正畸医生建议正畸前先行下前牙骨皮质切开术联合骨增量手术。收集的病例均无高血压、糖尿病和心脏病等系统性疾病,牙周探诊深度≤3 mm,邻面附着丧失≤2 mm,探诊出血指数≤2[5]。所有患者随访时间均超过一年,样本纳入经患者知情同意和伦理审核。
1.2 手术方法
由同一位高年资牙周专科医生操作行下前牙骨皮质切开术联合骨增量手术。患者常规口腔消毒、局部麻醉,手术过程中术者佩戴手术放大镜。在下颌双侧尖牙间唇侧行保留龈乳头切口,翻全厚瓣至牙齿根方,充分暴露术区,用超声骨刀在下颌双侧尖牙牙根间牙槽骨上纵向切透骨皮质,可在剩余骨皮质上用球钻打孔,唇侧瓣充分减张,用骨粉颗粒Bio-Oss(Geistlich,瑞典)均匀覆盖于颊侧骨皮质切开处、牙根表面和牙根表面的牙槽骨上,覆盖可吸收胶原膜Bio-Gide(Geistlich,瑞典),5-0可吸收缝线VICRYL(Ethicon,美国)固定骨膜,将唇侧瓣用6-0不可吸收缝线Prolene(Ethicon,美国)悬吊缝合原位或冠向复位(图1),术后嘱患者服用头孢丙烯片4 d(0.5 g,2次/d),氯己定含漱液含漱2周,若有疼痛症状,酌情服用布洛芬止痛。术后2周拆线并均施以60~100 g正畸力。
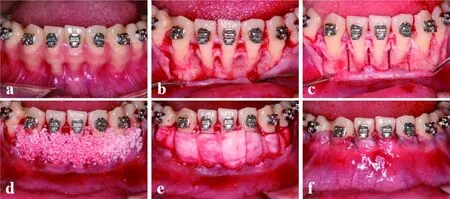
A:术前照;b:翻瓣后可见下前牙骨开窗;c:用超声骨刀在牙根间牙槽骨行纵行切口切开骨皮质;d:在颊侧骨皮质切开处、牙根表面和牙根表面的牙槽骨上均匀覆盖骨粉颗粒;e:覆盖可吸收胶原膜后缝线固定;f:缝合颊侧瓣
1.3 CBCT测量方法
参考Brugnami等[6]提出的方法,如图2所示,将计划测量牙齿的正中矢状切面平行于其长轴,找到釉牙骨质界(cemento-enameljunction,CEJ),作一直线AB,以根尖为顶点作一垂线,止于CEJ,CD长度即为牙根长度。与CD平行,作三条线段,起点均为CEJ,止点分别为唇侧牙槽嵴顶(EF)、距离CEJ (7.0±0.1) mm处(GH)和距离CEJ(9.0±0.1) mm处(IJ),EF即为牙槽嵴顶到CEJ的距离,H和J可作为测量唇侧牙槽骨厚度的标志点,在这两点对应的唇侧牙槽骨处作两条分别垂直于GH和IJ的线段KL和MN,这两条线段的长度分别为距离CEJ 7 mm和9 mm处唇侧牙槽骨的厚度。测量均由同一人进行。对比患者术前、术后3个月和术后1年CD、EF、KL、MN长度变化。
1.4 统计方法
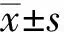
2 结 果
2.1 牙齿牙根长度、CEJ到牙槽嵴顶的距离以及唇侧牙槽骨厚度的变化
与下前牙唇侧骨皮质切开术联合骨增量手术前相比,术后3个月和术后1年牙根长度无显著变化(P>0.05),CEJ到牙槽嵴顶的距离均显著减少(P<0.05);与术后3个月相比,术后1年CEJ到牙槽嵴顶的距离明显增加(P<0.05);总体来说,术后3个月和术后1年距离CEJ 7 mm和9 mm处唇侧牙槽骨厚度均较术前明显增加(P<0.05)(表1、图3)。
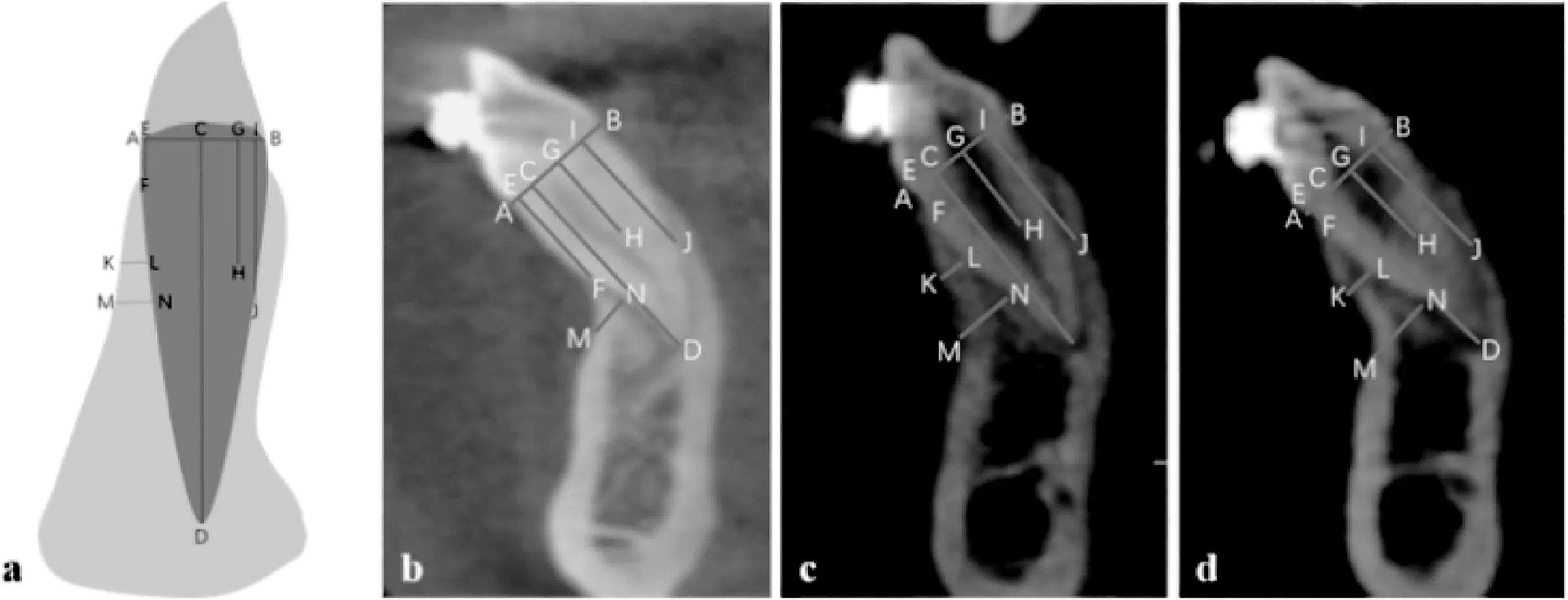
A:模式图;b:右下尖牙术前CBCT正中矢状面;c:右下尖牙术后3个月CBCT正中矢状面;d:右下尖牙术后1年CBCT正中矢状面;AB:釉牙骨质界连线;CD:牙根长度;EF:牙槽嵴顶到CEJ的距离;GH:与CD平行,H点到CEJ的距离为7 mm;IJ:与CD平行,J点到CEJ的距离为9 mm;KL:距离CEJ 7 mm处唇侧牙槽骨的厚度;MN:距离CEJ 9 mm处唇侧牙槽骨的厚度

表1 骨皮质切开术联合骨增量手术前后牙根长度、CEJ距离牙槽嵴顶距离和牙槽骨厚度Tab.1 Tooth root length, the distance from CEJ to alveolar crest and alveolar bone thickness before and after corticotomy combined with bone augmentation surgery mm
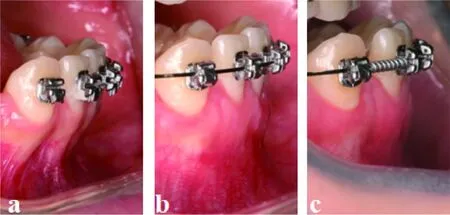
A:术前术区侧面观;b:术后3个月术区侧面观;c:术后1年术区侧面观
2.2 下颌中切牙唇侧牙槽骨厚度的变化
术前相比,下颌中切牙经骨皮质切开术联合骨增量手术后,术后3个月和术后1年距离CEJ 7 mm处唇侧牙槽骨厚度显著增加(P<0.05);距离CEJ 9 mm处唇侧牙槽骨厚度无明显变化(P>0.05)(表2)。
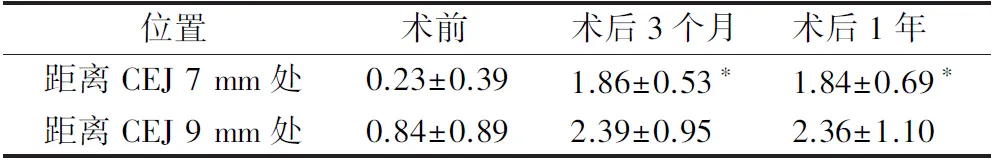
表2 下颌中切牙骨皮质切开术联合骨增量手术前后唇侧牙槽骨厚度Tab.2 Labial alveolar bone thickness before and after corticotomy combined with bone augmentation surgery of mandibular central incisor mm
2.3 下颌侧切牙唇侧牙槽骨厚度的变化
与术前相比,下颌侧切牙术后3个月及术后1年距离CEJ 7 mm处唇侧牙槽骨厚度均显著增加(P<0.05);距离CEJ 9 mm处唇侧牙槽骨厚度无明显变化(P>0.05)(表3)。
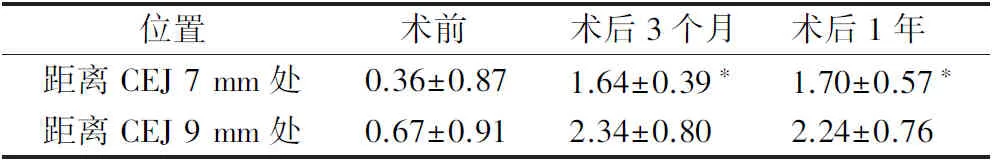
表3 下颌侧切牙骨皮质切开术联合骨增量手术前后唇侧牙槽骨厚度Tab.3 Labial alveolar bone thickness before and after corticotomy combined with bone augmentation surgery of mandibular lateral incisors mm
2.4 下颌尖牙唇侧牙槽骨厚度变化
与术前相比,下颌尖牙术后3个月和术后1年,距离CEJ 7 mm和9 mm处唇侧牙槽骨厚度均显著增加(P<0.05)(表4)。
3 讨 论
牙槽骨边界是正畸治疗期间牙齿运动的极限,超出此范围可能会发生牙槽骨吸收和牙根吸收[7]。薄牙周表型的牙齿或暴露于正畸力(如牙弓扩张)

表4 下颌尖牙骨皮质切开术联合骨增量手术前后唇侧牙槽骨厚度Tab.4 Labial alveolar bone thickness before and after corticotomy combined with bone augmentation surgery of mandibular canine mm
的牙齿,骨开裂的发生率较高[8],且以前牙区为主[9-11]。2020年美国牙周病学会发表的共识中提出,通过骨皮质切开术结合颗粒骨移植可以保持或增加唇颊侧牙槽骨的厚度,维持牙周组织稳定[8]。
正畸治疗中,CBCT的3D成像可以帮助临床医生了解牙齿和牙槽骨的关系,有利于医生对患者进行诊断和制定治疗计划[12],准确评估牙槽骨厚度[13]。因此本研究采用CBCT评价下前牙骨皮质切开术联合骨增量手术对唇侧骨增量的疗效。
牙根吸收是正畸治疗的常见副作用,正畸力对牙周膜的压力会触发牙骨质表面破骨细胞的募集,从而在牙根表面留下吸收凹坑[14]。有研究表明,正畸治疗与唇侧骨皮质切开术联合骨增量手术相结合可降低牙根吸收的风险[15-16],但也有研究认为该手术与常规正畸牙治疗相比,牙根吸收水平相同[17]。本研究发现,手术对牙根长度无显著影响,可能是因为在正畸加力唇侧移动牙齿过程中,骨增量手术形成的骨组织对牙根的压力较小。但也有文献指出与正畸力一起使用时,骨皮质切开术可能会增加医源性牙根吸收[18],下前牙唇侧骨皮质切开术联合骨增量手术对正畸牙根吸收的影响有待进一步的研究。与术前相比,术后牙槽嵴顶到CEJ的距离显著减少,唇侧骨皮质切开术联合骨增量手术可以有效增加牙槽骨高度。然而,与术后3个月相比,术后1年牙槽嵴顶到CEJ的距离明显增加,说明经手术增加的颈部牙槽骨在术后3个月后依旧在发生改建,因此需要观察更长的时间来评价术后颈部牙槽骨的稳定性。总体与术前相比,术后距离CEJ 7 mm和9 mm处的唇侧牙槽骨的厚度均显著增加,骨皮质切开术联合骨增量手术可以有效地增加唇侧牙槽骨的厚度。有学者认为,正畸本身并不会直接导致牙龈退缩,但是当牙齿移出牙槽骨的骨膜外时,它会导致边缘性骨吸收,从而导致牙龈退缩和牙周附着的丧失[6],因此牙槽骨厚度越薄,正畸过程中牙周并发症发生的风险越高,而经骨皮质切开术联合骨增量手术后,增加的唇侧牙槽骨厚度可以在一定程度上增大下前牙的正畸移动范围且不对牙周组织造成损害。
对不同牙位进一步分析后发现,骨皮质切开术联合骨增量手术对下颌中切牙和侧切牙唇侧骨厚度的增量效果主要体现在距离CEJ 7 mm处,对下颌尖牙唇侧骨厚度的增量效果可体现在距离CEJ 7 mm和9 mm处。有研究发现,可预测的骨再生需要经过以下4个重要的生物学过程:创口初期愈合、血管生成、创造和维持再生空间以及保持血凝块和植入骨材料的稳定性[19]。本研究中,在距离CEJ 7 mm处骨粉可能更加稳定,血供也更加丰富,因此无论在哪一牙位,此处牙槽骨厚度增加更加显著。有研究表明唇侧移动下前牙时,尖牙唇侧骨丧失的风险较切牙大[20]。本研究发现骨皮质切开术联合骨增量手术对尖牙的唇侧骨增量效果较切牙更佳,提示该手术可以为尖牙唇侧移动提供牙周保护,尽可能避免正畸的牙周并发症。
综上所述,骨皮质切开术联合骨增量手术对下前牙唇侧牙槽骨厚度的增加具有显著的效果和可预期性,通过牙周和正畸联合治疗,可以有效地维护患者下前牙的牙周稳定性,保护牙周组织。
