经尿道前列腺切除术后尿路感染危险因素的Meta分析
2021-06-23柏丁兮郑雨萍
梁 芸,高 静,柏丁兮,杨 直,朱 琳,张 浩,郑雨萍
(成都中医药大学护理学院,四川 成都 611137)
随着年龄的增长,良性前列腺增生(PBH)逐渐成为老年男性泌尿外科的常见疾病之一,严重影响患者的健康及生存质量。经尿道前列腺切除术具有创伤小、恢复快,手术安全等优点,是治疗BPH的“金标准”[1-2],是近年来治疗中度良性前列腺增生的常用外科手术方式之一。据文献[3]报道,在泌尿外科,预防术后感染性并发症十分重要。经尿道前列腺切除术作为一种经尿道的侵入性手术方式,对泌尿系统存在较大的损伤风险,加之PBH患者由于年龄大、免疫力低且合并各种基础疾病等,是术后发生尿路感染(UTI)的高危人群,UTI不仅影响患者的术后恢复,生存质量,还增加住院医疗费用等[4-5]。为采取有针对性的治疗护理措施,对术后发生尿路感染的危险因素进行深入了解、早期识别和预防尤为重要。鉴于国内外对经尿道前列腺切除术后尿路感染危险因素的研究结果差异性较大,纳入相同危险因素的结果也存在争议,术者经验、手术时间的长短、尿液引流系统闭合情况、常规护理是否为其危险因素仍不明确。因此,本研究旨在对国内外关于经尿道前列腺切除术后患者发生UTI的危险因素研究进行Meta分析,探讨术后发生UTI的危险因素,为临床提供循证医学证据。
1 资料与方法
1.1 文献检索策略 计算机检索PubMed、EMbase、the Cochrane Library、Web of Science、中国知网、万方、中国生物医学文献数据库、维普,检索时间为建库至2020年1月31日。采用的均是主题词、自由词和布尔逻辑运算符结合的方法,中文数据库检索词:经尿道前列腺切除术/前列腺切除术、尿路感染/泌尿系统感染/尿感、危险因素/相关因素/影响因素;英文数据库检索词:transurethral resection of prostate/ prostatectomy、urinary tract infection/ urinary infection、risk factor/ relative factor/ influence factor。以PubMed为例,检索策略为#1 transurethral resection of prostate [Mesh] OR prostatectomy [Mesh], #2 transurethral resection of prostate [Title/Abstract] OR prostatectom*[Title/Abstract],#3 #1 OR #2,#4 urinary tract infections [Mesh],#5 urinary tract infection* [Title/Abstract] OR urinary infection*[Title/Abstract] OR UTI[Title/Abstract],#6 #4 OR #5,#7 risk factors[Mesh] ,#8 risk factor*[Title/Abstract] OR predictor*[Title/Abstract],#9 #7 OR #8,#10 #3 AND #6 AND #9,#10。
1.2 文献纳入及排除标准
1.2.1 纳入标准 ①文献类型:国内外公开发表的回顾性研究或前瞻性研究;②研究对象:经尿道前列腺切除术后的男性患者,以是否发生UTI进行分组;③研究内容:经尿道前列腺切除术后并发尿路感染的危险因素,如是否有糖尿病、是否术前行导尿术、术后留置导尿管时间以及术者经验熟练与否等;④结局指标:经尿道前列腺切除术后尿路感染危险因素的比值比(OR)及其95%置信区间(CI)。
1.2.2 排除标准 ①重复报道、会议报告、综述性的文献;②数据异常或缺失的文献;③样本量<50例的文献;④非中、英文的文献。
1.3 文献筛选与数据提取 筛选文献和提取数据皆由两名研究人员独立完成并交叉核对,若有分歧由第3方研究者裁决。文献筛选则是通过阅读题目和摘要进行初筛,再进行全文阅读筛选。资料提取的内容包括:第一作者、发表年份、研究对象、研究地点、患者年龄、研究类型、总例数、尿路感染样本量、危险因素及其OR值和95%CI。
1.4 文献质量评价 两名研究员采用纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale, NOS)[6]进行文献的质量评价。主要包括三个方面:研究对象选择、组间可比性、结果测量,共8个条目,其中组间可比性的得分为2分,其余皆1分,总分为9分,得分越高质量越好,0~4分属于低质量文献,5~9分属于高质量文献[7]。
1.5 统计学分析 应用STATA 14.0软件对数据进行统计分析,将术后发生UTI的危险因素OR值及95%CI进行效应量的合并。采用χ2检验且结合I2对研究间的异质性进行判断,若P>0.05,I2≤50%,则说明研究间存在同质性,选择固定效应模式;若P<0.05,I2>50%,说明研究间存在异质性,则选择随机效应模式进行Meta分析。效应量采用固定和随机两种效应模型进行计算,并比较结果进行敏感性分析。发表偏倚通过Egger’s检验进行评估判断。
2 结果
2.1 文献检索结果 通过检索策略在数据库内初步检索文献2 776篇,通过阅读题目、摘要及关键词等纳入107篇,最后阅读全文进一步筛选,15篇文献被纳入[3,8-21],其中英文文献5篇,中文文献10篇。见图1。
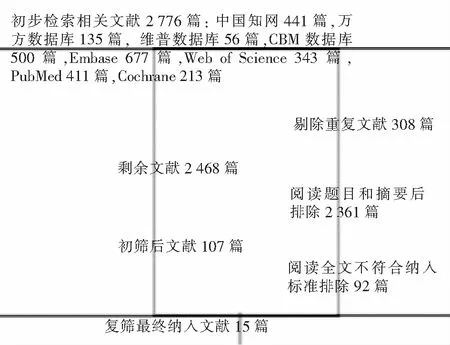
图1 经尿道前列腺切除术后UTI危险因素的Meta分析文献筛选流程图
2.2 纳入文献的基本特征 纳入的15篇文献发表时间为2001—2019年,其中11篇为回顾性研究,4篇为前瞻性研究,研究样本量为87~343例,累计2 707例,发生术后UTI 537例,发生率为19.84%。纳入文献基本特征见表1。

表1 经尿道前列腺切除术后UTI危险因素的Meta分析纳入研究基本特征
2.3 文献质量评价 所有纳入的研究均严格按照NOS标准进行评分,得分在5~9分间,总体质量较好。见表2。

表2 经尿道前列腺切除术后UTI危险因素Meta分析纳入研究的文献质量评价
2.4 Meta分析结果 Meta分析结果显示:年龄,糖尿病,手术时间,术前使用抗菌药物,术前行导尿术,术后留置导尿管时间,闭合尿液引流系统断开,术者初学经验和一般常规护理干预是发生经尿道前列腺切除术后发生UTI的危险因素,差异均具有统计学意义(均P<0.05),见表3。森林图以糖尿病为例,见图2。
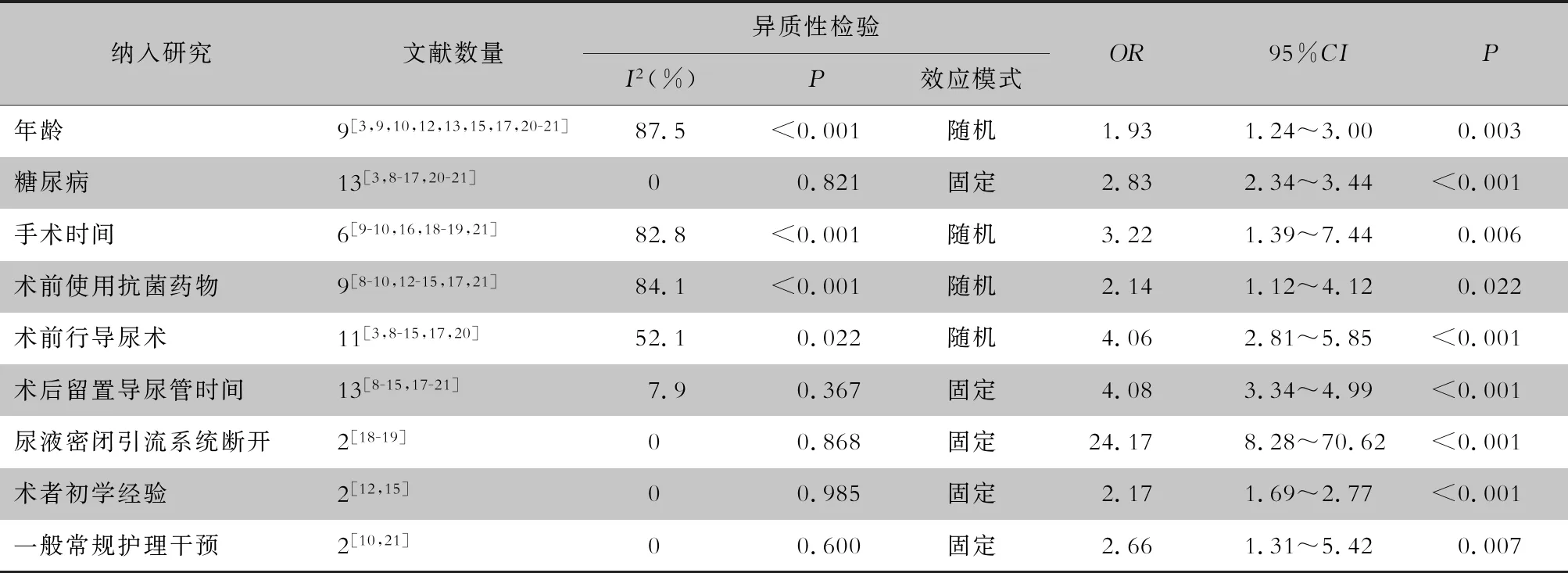
表3 经尿道前列腺切除术后UTI危险因素的Meta分析结果
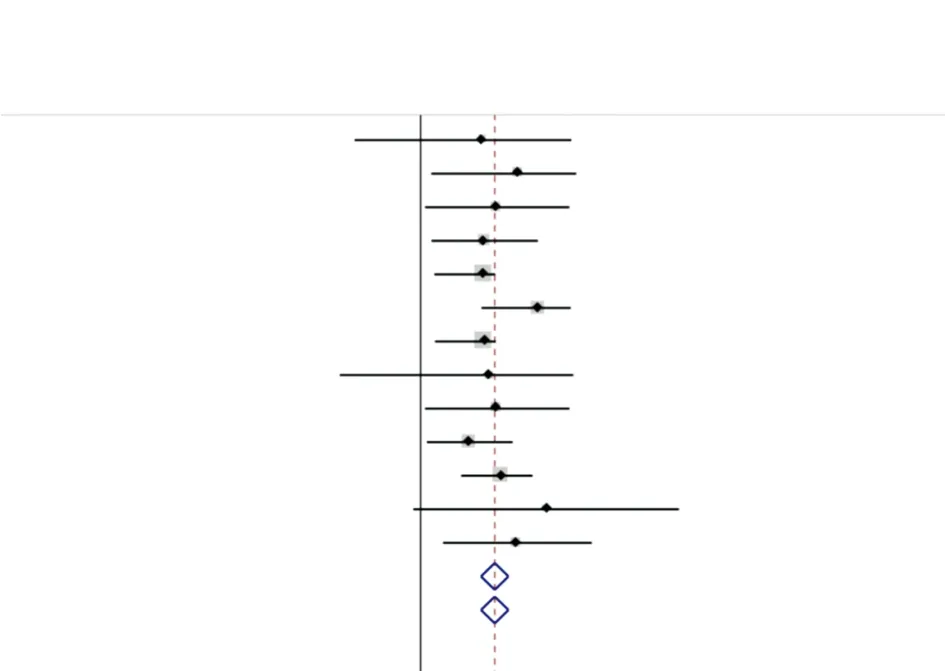
图2 糖尿病对经尿道前列腺术后UTI影响的Meta分析结果
2.5 敏感性分析 为检验分析结果的稳定性和可靠性,对纳入的15篇研究分别采用随机效应模式和固定效应模式计算OR值和95%CI,探讨其结果的稳定性。逐一剔除文献后,发现Hwang等[16]和Colau[19]等研究手术时间是主要异质性来源,原因可能是这两项研究地点为国外,而其余4项研究均是在国内。其余危险因素在两种模型下的合并效应量接近,结果较为稳定。见表4。
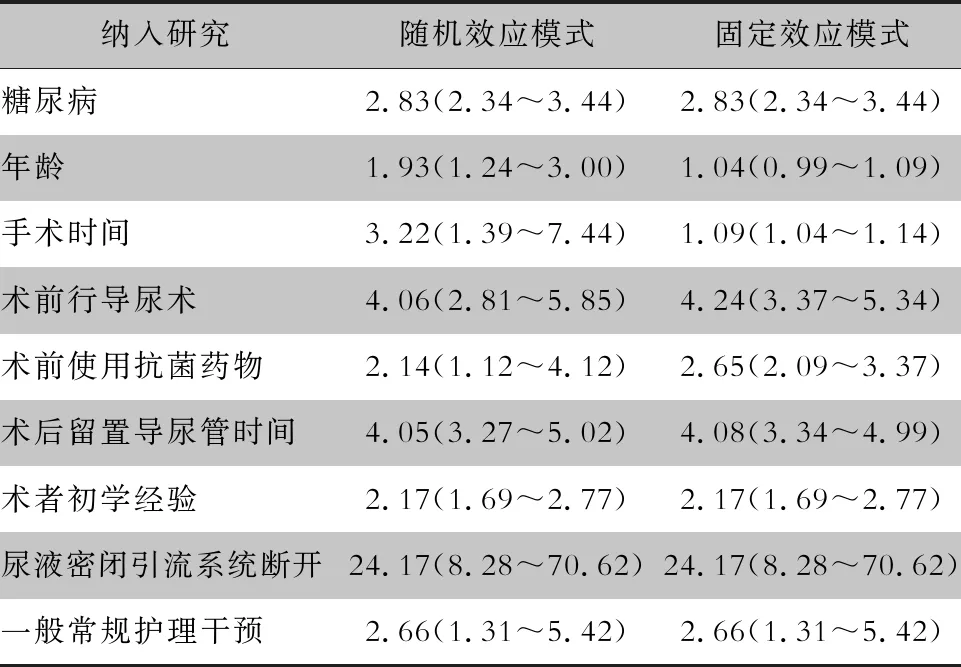
表4 随机和固定效应模式的效应量合并结果
2.6 发表偏倚 采用Egger’s漏斗图检验对发表偏倚进行判断,结果显示,术后留置导尿管时间因素(P<0.05)存在一定的发表偏倚,其余指标结果未见明显偏倚。以术后留置导尿管时间为例,见图3。

图3 术后留置导尿管时间Egger’s检验图
3 讨论
据国内外研究[8,22]报道,经尿道前列腺切除术是一种侵入性的尿路手术,非常容易破坏尿道黏膜屏障增加细菌侵入的风险,进而发生尿路感染,临床上尿路感染发生率为10%~20%,虽然很多文献报道危险因素,但结果差异明显。本研究全面检索国内外文献,最终纳入15篇文献,主要是前瞻性研究4篇[16,18-20]和回顾性研究11篇[3,8-15,17,21],研究对象2 707例,其中12篇来自全国的11个大城市,3篇来自国外。纳入文献的NOS质量评分均在6~7分,说明文献方法学质量在中等以上,一定程度上说明研究结果的稳定性和可靠性。纳入研究均有说明来源和时间,主要在欧洲和亚洲,可能存在地域上的选择偏倚。本研究有一定的先进性,检索数据库可知,是国内外第一个进行经尿道前列腺切除术后尿路感染危险因素的Meta分析。通过全面检索国内外各个常用的数据库,严格根据纳入及排除标准,在已发表的相关研究中筛选出合格的文献分析,并且通过系统评价相关文献,也为降低医院术后患者UTI发生率提供科学依据。
本研究结果显示,年龄、糖尿病是术后患者并发尿路感染的自身危险因素,与Osman等[23]研究结果一致。患者年龄越大,发生尿路感染的风险就越大。研究[24]报道,70岁以上的患者较60~70岁的患者发生术后感染的人数高出1.5倍。原因可能是老年人的身体机能已经处于一个衰退的过程,尿道黏膜屏障等发生退行性改变,对侵入性操作带来的创伤不耐受,免疫力抵抗力降低,细菌的易感性增加[25]。并且老年PBH患者还合并了许多基础性疾病,如糖尿病。据研究[10]报道,机体长期处于高糖的环境下,尿液中含糖量增高,代谢紊乱,为细菌的生长繁殖提供了空间,加之糖尿病患者抗感染的细胞数量减少,如中性粒细胞、单核细胞和巨噬细胞,使患有糖尿病的BPH患者泌尿系统抵抗力降低,较未合并糖尿病患者发生术后尿路感染的可能性更高。
此次结果中有3个是导尿管相关的危险因素,分别是术前导尿,术后留置导尿管时间以及尿液密闭引流系统断开,与吴涛等[26]研究结果一致。其中,术前导尿和术后留置导尿管皆是将导尿管经尿道插入膀胱的侵入性操作,常可能导致尿道损伤,黏膜受损,无菌环境被破坏,给细菌的生长繁殖提供机会,而留置导尿管更增加这种风险发生的机会。不仅存在细菌通过管道侵袭机体的风险,还会降低尿路系统对细菌的防御能力,留置时间越长,感染的概率越大[27]。另外,导尿管的留置时间和细菌生物膜形成的可能是正相关关系,生物膜很大程度上会降低机体对抗菌药物的敏感性,影响治疗康复[28]。预防导尿管引发的感染十分重要,除了强调无菌操作观念,动作轻柔避免黏膜受损,还需要护士严格掌握导尿指征,适当把控留置导尿管时间,减少不必要的导尿管留置,尽可能早拔除,降低发生感染的可能。另一个导尿管伴随性尿路感染的危险因素是尿液密闭引流系统断开,这种属于导尿管腔内逆袭行感染,细菌多来自于集尿袋内的引流系统。而引流系统的密闭性破坏,如引流导管的接头松动,以致引流不密闭,患者术后也更易发生尿路感染[29]。应尽量避免频繁更换集尿袋,减少将接头连接处分开。
此外,经尿道前列腺术后并发尿路感染还与手术时间,术者经验,术前使用抗菌药物和护理干预等因素有关,与文献[30-31]报道一致。研究[8]表明,术前很多患者存在无症状尿路感染,术前合理使用抗菌药物能有效控制无症状菌尿,抑制细菌的滋生,降低术后感染的概率。有研究认为手术时间的长短不是术后尿路感染的危险因素,也有报道二者存在相关性[9],这种差异可能与样本量的大小有关。本研究分析认为,手术时间与术后尿路感染有一定的相关性,原因可能在于,手术时间越长,机体在手术过程中长时间处于抵抗力和低免疫力的麻醉状态,泌尿系统发生感染的风险就越大。另外,术者的经验在一定程度上也会增加术后感染,技术不成熟的医生,术中器械操作可能动作粗暴使尿道组织受损,经验不足可能导致前列腺切除不彻底、未完全止血、手术时间延长等,从而致使尿路感染风险增加,医生需加强自身技术水平,以及应对各种突发情况。护理干预和术后尿路感染也有着一定的关联。由纳入的两篇研究可知,加强对有高风险感染患者的护理强度和采用循证护理,对降低患者感染发生率有一定的效果,但由于相关的研究数量少,结果还需要进一步论证。
本研究的局限性:(1)由于国内外对于前列腺切除术后尿感危险因素的研究有限,并且文献质量参差不齐,严格根据纳入及排除标准检索后,符合要求的有15篇文献,其中5篇英文文献,10篇中文文献,未获得灰色文献,可能存在一定的发表偏倚;(2)纳入的研究数量有限,样本量较小,可能会致结果在一定程度上出现偏差;(3)本研究部分危险因素指标所涉及到的文献数量较少而无法有效合并,对于研究结果可能会存在一定影响。目前国内对相关危险因素的研究还不够深入,缺少相关前瞻性队列研究。因此,未来还需继续开展更多设计严谨、大样本,多中心的研究,进一步明确经尿道前列腺切除术后尿路感染的危险因素。
综上所述,本研究结果显示:年龄,糖尿病,手术时间,术前使用抗菌药物,术前行导尿术,术后留置导尿管,闭合尿液引流系统断开,术者经验和常规护理干预是经尿道前列腺切除术后尿路感染的危险因素。医护人员应该重视患者的术前评估,加强对高龄,合并糖尿病等基础疾病的高危人群的管理;术中医生除了提高技术水平,还要注意时间的把控;术后护理人员应重视导尿管留置的适应证,做好有效的护理干预,以预防控制尿路感染的发生,做到早预防,早发现,早治疗。
