胰腺外感染对急性胰腺炎并发症和预后的影响
2021-06-23黄海龙吴应冬
黄海龙,周 蓉,王 娟,吴应冬
(南通大学附属海安医院·江苏省海安市人民医院 感染科,江苏 海安226600)
继发感染是急性胰腺炎(Acute pancreatitis,AP)发展过程中经常遇到的问题,包括胰腺感染和胰腺外感染(Extrapancreatic infection,EPI)。目前,对于胰腺感染的认识和重视程度较高,现已证实胰腺坏死继发感染尤其是感染多重耐药菌者与AP预后相关,此类患者死亡率将翻倍增长[1-2]。EPI是胰腺之外部位继发感染的统称,主要涉及呼吸、血液和泌尿系统以及导管相关感染。EPI的发生与AP救治过程中机械通气、留置导尿、动静脉穿刺/置管、腹腔穿刺置管引流等各种有创/介入治疗操作程序有关,此类感染发生时间早,常在胰腺坏死和胰腺感染之前便已出现[3],其是否与胰腺坏死感染和持续性器官衰竭的发生以及死亡相关,目前尚不明确。本研究回顾性分析了57例继发EPI的AP患者的临床资料,并与同期125例无EPI的AP患者进行对比分析,以期了解AP患者继发EPI的特征及其与AP并发症和预后的关系,为针对性制定预防和干预措施提供参考依据。
1 资料与方法
1.1 一般资料回顾性分析2018年4月至2019年10月南通大学附属海安医院收治的182例AP患者的临床资料。(1)AP诊断标准:参照最新版《中国急性胰腺炎诊治指南(2019,沈阳)》[4]。(2)纳入标准:①符合AP诊断标准;②具有AP的完整诊断,明确AP分类、病因、全身和局部并发症;③病历资料完整,可溯源患者住院期间有无发生感染及感染类型。(3)排除标准:①慢性胰腺炎急性发作;②腹部术后引发的AP;③转院等原因导致主要指标信息缺失者;④各种原因(如误诊误治、临床试验)导致与当前AP诊疗常规原则相违背者。最终选取AP患者182例,其中男114例、女68例,年龄32-70岁,平均年龄54.7±12.5岁,病因归属胆石症105例、高脂血症42例、乙醇源性16例、暴饮暴食12例、其他7例。根据有无继发EPI分组,2组患者性别、年龄、病因学类型等差异无统计学意义(P>0.05),但是EPI组入院72 h内APACHEⅡ评分显著高于无EPI组,EPI组重症AP比例高于无EPI组,差异具有统计学意义(P<0.05),见表1。本研究通过医学伦理委员会批准。

表1 两组患者一般资料比较
1.2 AP诊疗流程和处理原则入院后详细记录病史、查体和临床表现,完善血、尿淀粉酶和生化等实验室检查,结合发病早期腹部超声和发病1周左右腹部CT检查作出进一步诊断和评估。治疗措施包括:禁食、抑酸、抑酶和补液,器官功能维护、抑制胰腺外分泌和胰酶抑制剂、早期肠内营养支持、合理使用抗菌药物、积极处理局部和全身并发症、镇痛、中医中药等治疗。胆源性中度重症AP和重症AP积极开展内镜下治疗。AP局部并发症处理上严格遵循创伤递升式升阶梯处理策略,对于合并感染的局部并发症,优先选择腹腔穿刺置管引流术、内镜下穿刺引流术等微创引流方式,必要时才选择外科手术。
1.3 收集指标(1)人口学特征:性别、年龄。(2)完整诊断:AP分类诊断(轻度、中度重症或重症)、病因诊断(胆石症、高脂血症、乙醇源性、暴饮暴食、其他)、局部和全身并发症。(3)入院72 h内APACHEⅡ评分。(4)有无EPI及其类型:EPI主要包括肺部感染、菌血症、尿路感染和导管相关感染。EPI的临床指征包括发热、血C-反应蛋白或白细胞升高,诱发器官功能衰竭,或先前的器官功能衰竭加重,患者AP症状加重,出现病理性呼吸道分泌物,胸廓异常表现,导管周围红肿疼痛或感染征象,可明确作出诊断的标准为相应部位标本的细菌培养阳性。(5)有无胰腺坏死、持续性器官功能衰竭、死亡。
1.4 统计学分析采用SPSS21.0 统计学软件分析。计量资料采用均数±标准差表示,组间比较采用独立样本t检验。计数资料采用例数和%表示,组间比较采用χ2检验或秩和检验。多因素分析采用Longistic回归模型。P<0.05为差异具有统计学意义。
2 结果
2.1 EPI发生情况本组57例(31.3%)AP患者并发EPI,其中45例(24.7%)AP患者并发1种EPI、10例(5.5%)并发2种EPI、2例(1.1%)并发3种EPI,具体包括:菌血症27例(14.8%)、肺部感染19例(10.4%)、尿路感染14例(7.7%)和导管相关感染11例(6.0%)。
2.2 EPI对AP患者胰腺坏死、持续性器官衰竭和死亡的影响并发EPI患者发生胰腺坏死(35.1% vs 12.8%)、持续性器官衰竭(29.8% vs 6.4%)和死亡(24.6% vs 3.2%)的比例较高,差异均具有统计学意义(P<0.05)。见表2。
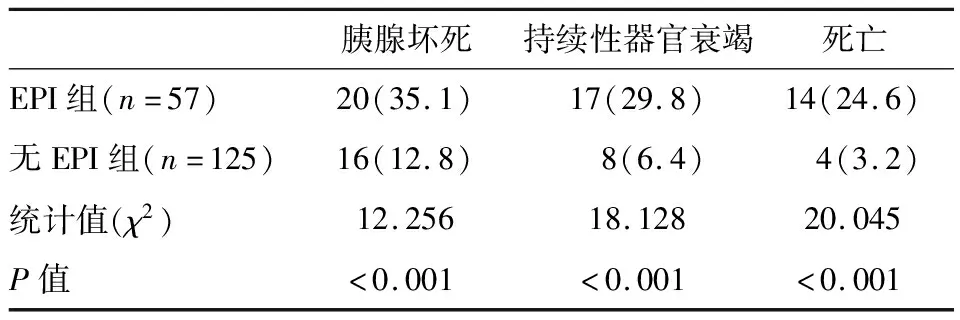
表2 有无并发EPI患者胰腺坏死、持续性器官衰竭和死亡情况比较(n,%)
2.3 不同类型EPI对AP患者死亡的影响在各种类型EPI中,只有菌血症(25.9% vs 4.5%)和肺部感染(47.4% vs 3.1%)与较高的死亡率相关(P<0.05)。见表3。
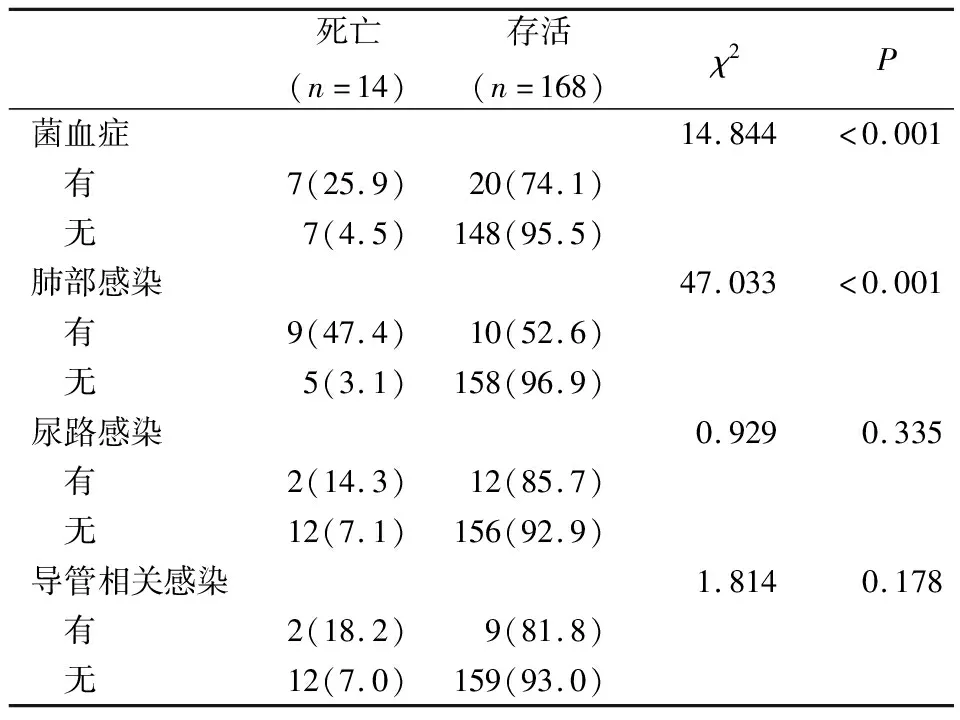
表3 不同类型EPI对AP患者死亡的影响(n,%)
2.4 影响AP患者死亡的多因素分析多因素Logistic回归分析发现,持续性器官衰竭(OR:3.175,95%CI:1.658-5.724,P=0.003)、肺部感染(OR:2.049,95%CI:1.467-3.495,P=0.011)和菌血症(OR:1.864,95%CI:1.549-2.858,P=0.034)是AP患者死亡的独立危险因素。见表4。
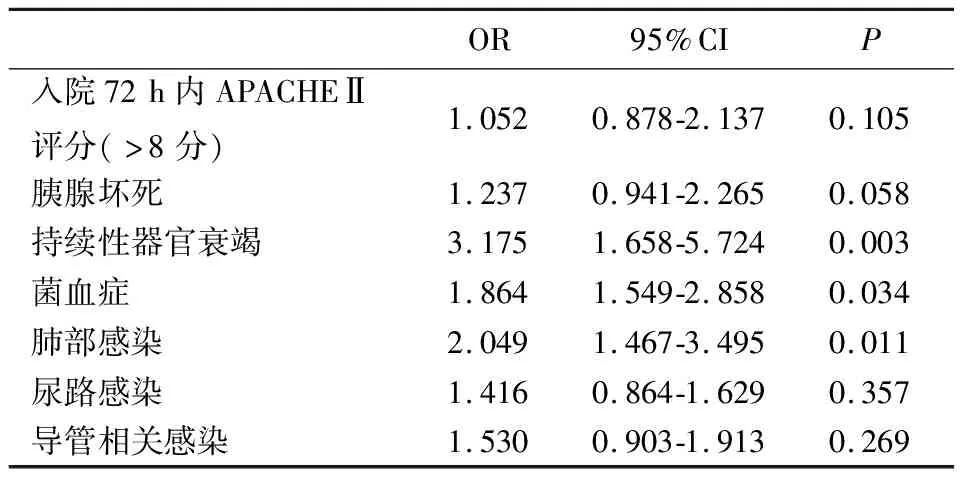
表4 影响AP患者死亡的多因素分析结果
3 讨论
部分AP患者救治期间需要长时间遭受机械通气、留置导尿、动静脉置管相关有创操作和治疗,导致临床上约有1/4-1/3的AP患者最终并发EPI[5-6]。EPI的发生时间(中位时间为AP发病1周左右)通常早于胰腺感染(中位时间为AP发病2-3周左右),最常见的EPI类型为菌血症[7-9]。Lu等[9]报道EPI平均发生时间约在AP发病第9天左右,早期(2周内)以菌血症和呼吸道感染为主,后期(2周后)以菌血症、呼吸道感染和尿路感染为主。Pando等[5]指出EPI最常见的种类分别为尿路感染、菌血症、导管相关感染和肺部感染。Grajales-Figueroa等[10]发现,不同种类EPI的发生比例由高到低依次为尿路感染、菌血症和肺部感染。本研究结果显示,AP患者EPI的发生率为31.3%,其中绝大多数患者仅出现1种EPI,但也有少数患者可发生2种或以上的EPI,最为常见的EPI依次为菌血症、肺部感染、尿路感染和导管相关感染。
早先,Besselink等[7]研究了EPI(菌血症和肺部感染)与胰腺坏死继发感染和死亡的相关性,结果发现菌血症与胰腺坏死继发感染以及患者死亡的风险增加相关,并根据EPI的出现时间早于胰腺感染进而推测EPI尤其是菌血症的发生进一步导致AP病情进展,加重既已存在的器官功能衰竭,增加脓毒症风险,引发胰腺坏死和继发感染。Pando等[5]研究则表明,各种EPI中菌血症在预测持续性器官衰竭、入住ICU、局部并发症和死亡方面的准确性最好,肺部感染是胰腺坏死继发感染和死亡的独立危险因素。然而,Brown等[6]进行的一项纳入19个研究共1 741例患者的系统评价发现EPI的发生率为32%,最常见的感染种类为呼吸道感染和菌血症,但是并未发现EPI与AP严重程度和死亡相关。导致以上各个研究结论相互矛盾的原因可能在于不同种类EPI对AP预后的影响并不相同,有必要对不同种类的EPI展开进一步研究。近来,Grajales-Figueroa等[10]最新研究发现在不同种类EPI中只有菌血症和肺部感染与AP患者病死率增加有关。本研究中,笔者对57例不同种类的EPI展开分析发现,尽管并发EPI患者发生胰腺坏死、持续性器官衰竭和死亡的比例较高,但是在各种类型EPI中,只有菌血症和肺部感染与较高的死亡率相关。多因素Logistic回归分析发现,肺部感染和菌血症是AP患者死亡的独立危险因素,而尿路感染和导管相关感染并未增加患者死亡风险。感染并发症是影响AP严重程度和预后相关因素,不管是胰腺感染还是胰腺外感染,都要引起足够重视,今后有必要对AP感染并发症进行更加深入的研究[11-12]。
综上所述,本研究结果显示EPI尤其是菌血症和肺部感染在一定程度上增加了AP患者并发症和死亡的风险。早期加强EPI的预防和干预,可能有助于降低重症AP患者的病死率。
