卵巢正常大小癌综合征18F-FDGPET-CT表现
2021-06-03文政芳岳军燕谢文秀赵淑珍尹山兰郭喆
文政芳,岳军燕,谢文秀,赵淑珍,尹山兰,郭喆
1.新乡医学院第一附属医院妇产科,河南新乡453100;2.新乡医学院第一附属医院放射科,河南新乡453100;3.南京医科大学第一附属医院核医学科,江苏南京210000
前言
卵巢正常大小癌综合征(Normal-sized Ovary Carcinoma Syndrome,NOCS)是一个临床诊断,以腹胀、腹痛为主要症状,腹水、腹腔内有广泛转移,但卵巢大小正常,卵巢表面伴或不伴小颗粒状结节[1-2]。NOCS主要与4种病理类型有关:间皮瘤、性腺外苗勒氏管肿瘤、卵巢癌及不明原因的转移瘤。18FFDGPET-CT在原发肿瘤的查找方面有较高的灵敏性,此外,18F-FDGPET-CT可以同时提供疾病的解剖学和葡萄糖代谢方面的信息,并且“一站式”全身显像,可以为NOCS查找原发灶及发现转移灶提供更多信息。Suga等[3]和Kanda等[4]等曾经分别报道经18FFDGPET-CT检查发现的卵巢浆液表面乳头状癌的NOCS病例,提出18F-FDGPET-CT在NOCS临床应用中的价值。本研究分别回顾6例NOCS患者的病历,讨论其影像学特征和18F-FDGPET-CT检查对NOCS的潜在价值。
1 资料与方法
1.1 病人资料
回顾性分析新乡医学院第一附属医院2015年1月~2020年3月期间收治的NOCS患者的18F-FDGPET-CT全身检查资料及剖腹探查的病历(表1)。纳入6例患者,年龄50~88岁,平均(67±13)岁,主要临床症状有疼痛、消化不良、腹围增大、腹胀,病例3出现间歇性发热,病例5同时伴有右下腹可触及的肿块。所有患者均符合以下标准:有开腹探查结果,腹腔转移性病灶,卵巢大小正常,卵巢表面伴或不伴小颗粒状结节,腹腔探查术前常规影像学检查均未发现明确原发病灶,无放化疗史,近期无涉及卵巢的手术史。所有患者术前2周内均进行肿瘤标志物检测。

表1 6例NOCS患者的临床资料及PET-CT全身表现Tab.1 Clinical data and PET-CT whole-body findings of 6 NOCS patients
1.2 18F-FDGPET-CT扫描
检查设备为德国Siemens公司Biographl6 TruePoint型PET-CT扫描仪,PET显像剂18F-FDG由本院PET-CT中心自行合成,放射化学纯度>95%。受试者空腹4~6 h,空腹血糖3.9~6.1 mmol/L。经肘静脉注射18F-FDG显像剂(3.7~5.55 MBq/kg),要求受试者安静休息60 min左右,排空膀胱后上机进行图像采集。先采集CT图像用于衰减校正和帮助FDG的解剖定位,然后采用3D模式自大腿中上段开始采集PET数据,6~7个床位,2~3 min/床位,利用CT数据进行衰减校正,迭代法重建获得图像。
通过计算最大标准摄取值(SUVmax)对18FFDGPET-CT图像进行视觉和半定量评价,18FFDGPET-CT图像视觉分析和SUVmax计算由两名核医学诊断副主任医师共同阅片。任何局灶性的高于周围本底水平的18F-FDG摄取增高均可以被解释为可能的恶性疾病的部位。若多个器官存在多发病灶,结合CT征象及临床资料确定1处病灶为最可能原发肿瘤。若18F-FDGPET-CT仅显示腹膜摄取高,且无明确起源部位,则认为该患者为原发性腹膜癌。
2 结果
2.1 18F-FDGPET-CT全身扫描结果
6例中3例为卵巢乳头状浆液性癌(OPSC),1例为卵巢外腹膜浆液性乳头状癌(EPSPC),1例为结肠癌转移,其余1例为来源不明的非卵巢腺癌。2例卵巢癌(病例1和2)18F-FDGPET-CT检查定位于双侧卵巢,PET-CT图像显示大量腹水,由于大量腹水的映衬卵巢显示良好,卵巢最大径在正常范围。此2例患者中,双侧卵巢的FDG摄取程度明显高于周围的本底水平,腹腔转移灶表现为局灶性、结节性高摄取,形成“污点征”(图1)。这些PET-CT影像特点强烈提示这2例患者为广泛的腹膜恶性病变,其起源部位为卵巢。随后经开腹探查及病理证实为卵巢来源的低分化卵巢癌。在病例1中PETCT检查同时发现纵隔和腹腔淋巴结转移。在病例2中PET-CT发现肺、脾、肝等部位的高代谢病灶,但将影像与临床资料结合考虑卵巢为原发病灶。病例3的18FFDGPET-CT图像表现为弥漫性腹膜癌的影像特征,整个腹腔及盆腔呈弥漫性、较为均匀的FDG摄取增高。腹腔和盆腔内可见少量的包裹性积液,而不是大量腹水,卵巢显示不清,PET-CT检查无法明确原发病灶,最终经剖腹探查及病理证实为卵巢癌。病例4是所有患者中年龄最大的,PET-CT图像特点为大网膜团块状放射性摄取增高以及少量腹水,PET-CT未见卵巢显影,本例诊断为EPSPC,左侧卵巢表面被侵犯(图2)。病例5的PET-CT表现与之病例3相似,最后病理证实为非卵巢来源的腺癌,经剖腹探查后仍不清楚原发病灶。病例6因腹痛及腹部可扪及肿块入院,但因严重肠粘连而导致结肠镜检查失败,患者PET-CT影像未见明显可疑原发病灶而行剖腹手术,剖腹探查时切除部分小肠及粘连肿物,病理报告为分化良好的管状腺癌、乳头状癌及部分粘液腺癌,免疫化学及病理组织学形态提示肠道肿瘤为结肠癌转移可能,但手术未见结肠肿瘤,回顾分析手术后的PET-CT图像,PET-CT显示高代谢灶随机分布于腹盆腔,并伴有肠粘连和管腔狭窄,而三维最大强度投影(MIP)图像显示回盲部可见到局部FDG摄取程度较转移性腹膜摄取更强(图3),第一次读片过程中忽略了该现象并认为该征象可能为消化道粘膜被侵犯粘连所致。如果手术前看到这个征状,也许PET-CT可以为探索性剖腹手术提供更好的定位。

图1 病例2,卵巢癌Fig.1 Ovarian carcinoma in case 2
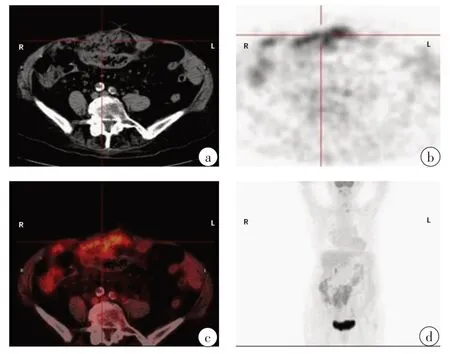
图2 病例4,EPSPC,“网膜饼”征Fig.2 Extraovarian peritoneal serous papillary carcinoma(EPSPC)in case 4,with omental-caking sign

图3 病例6,结肠癌Fig.3 Colon cancer in case 6
2.2 肿瘤标志物
3例卵巢癌患者的血清CA125水平明显增高,其他肿瘤标志物轻度增高。EPSPC患者的血清CA125水平亦有明显增高。肠肿瘤患者血清CA125、CA199、CEA水平升高,但CA199水平明显高于CA125。1例不明原发肿瘤的腹膜癌患者CA153水平较高,CA125水平正常。
2.3 随诊结果
6例患者中有2例治疗后随访再次行PET-CT扫描。病例1患者未行肿瘤细胞减灭术,经剖腹探查手术确诊后行化疗。治疗结束后,进行全身PET-CT检查,评价疗效。PET-CT显示腹水体积明显缩小,转移灶数量明显减少,但仍有部分转移淋巴结残留。
EPSPC患者行全子宫切除、附件切除、网膜切除、阑尾切除及腹腔转移病灶切除,并辅以多疗程辅助化疗。化疗后血清CA125降至正常水平。但术后1年常规检查发现CA125水平略有升高,PET-CT扫描发现腹部转移性结节(图4)。

图4 病例4,确诊EPSPCFig.4 Case 4 diagnosed with EPSPC
3 讨论
在剖腹探查术中,外科医生经常会发现女性患者腹腔内存在弥漫性、转移性疾病,然而卵巢看起来外观正常,或者仅仅是表面有细小颗粒。Feuer等[1]在1989年将这种临床现象称为“卵巢正常大小癌综合征(NOCS)”。NOCS主要与间皮瘤、性腺外苗勒氏管肿瘤、卵巢癌广泛腹腔转移以及不明原因的腹腔转移瘤这4种情况有关。Feuer报告的11例患者中只有1例被诊断为卵巢癌,而本组6例患者中有3例卵巢癌。国内有关NOCS的报道中,卵巢癌及性腺外苗勒氏管肿瘤是主要病因[5]。卵巢肿瘤引起的NOCS最常见的组织学类型为OPSC[6-7]。与其他恶性肿瘤引起的腹膜广泛转移相比,OPSC对手术后化疗有更好的反应。因此,将OPSC与其他病理类型的腹膜转移癌进行区别是很重要的。18F-FDGPET-CT可同时显示肿瘤的解剖特征和生物学特征,提高诊断的准确性。18F-FDGPET-CT可以起到查找原发部位的作用,该技术对卵巢癌和腹部其他类型原发肿瘤具有较高的检出率[8-9]。此外,由于PET-CT在多种肿瘤中具有很高的敏感性,并且能够一站式提供全身成像,因此它具有同时定位原发病灶和转移病灶的优势。
病例1和2在腹水的映衬下卵巢显示清晰,但由于其大小正常,仅靠CT检查不能确定为恶性。PET-CT可发现卵巢部位的代谢增高,提示卵巢部位肿瘤负荷的存在,这是PET-CT的优势。PET-CT之所以容易确诊此2例可能主要基于以下几点:(1)大量腹水使卵巢在CT上清晰显示。如果没有CT定位,仅PET亦不能判断卵巢的异常。随着PET-CT的出现,解剖和代谢数据可同时获得,并为FDG高摄取的可疑病灶提供精确定位。(2)腹膜的转移范围不是特别广泛、弥漫,因此卵巢的代谢影像可与其周围的腹膜以及系膜等组织区分。Turlakow等[10]报道两种不同的PET模式:局灶模式和弥散模式。局灶模式为高代谢灶随机分布于腹盆腔,但高代谢灶与脏器或淋巴结无关。弥漫模式表现为腹盆腔弥漫性、较为均匀的代谢增高,会使PET影像中的脏器分解模糊,因此在弥漫性高代谢影像中很难发现卵巢局限性异常(如病例3)。Suga等[3]报道的NOCS病例的PET-CT图像与本组前2例有相似特征。绝经后的卵巢,任何肉眼可见的卵巢摄取增高都可以认为是病理性的[11]。Castellucci等[12]报道卵巢局部SUV值超过3被认为是卵巢恶性肿瘤,而SUV值低于2.7或可被认为是良性病变。需要注意的是卵巢SUV值可能低于腹膜转移,因为SUV是一个半定量指标,其受葡萄糖代谢程度以及肿瘤大小的影响,假阴性病灶的平均最大径明显小于真阳性病灶。
EPSPC是性腺外苗勒氏管肿瘤最常见的病理类型,是一种以腹膜为主要累及部位的恶性肿瘤。EPSPC的组织学和细胞学特征与OPSC相似。为更好地定义这一患者群体,并制定更有组织的治疗策略,美国妇科肿瘤学组为这一诊断制定了一套简明的标准[13]:(1)两个卵巢必须是生理上正常大小或者是良性原因所致增大。(2)卵巢外部位的受累必须大于任何一个卵巢表面的受累。(3)显微镜下卵巢具有下列情况之一:a:不存在肿瘤侵犯;b:仅局限于卵巢表面上皮,没有皮层侵犯的证据;c:涉及卵巢表面上皮和下皮层间质,但肿瘤大小小于5 mm×5 mm;d:无论有无卵巢表面侵犯,卵巢实质内病灶小于5mm×5mm。(4)无论肿瘤分化程度如何,肿瘤组织学和细胞学特征必须与OPSC相似或相同。EPSPC患者的中位年龄为65.8岁,而OPSC患者的中位年龄为60.3岁。据报道EPSPC和Ⅲ、Ⅳ期OPSC在症状体征、手术类型和范围、肿瘤对一线化疗药物的反应、无复发间期以及血清CA125水平等方面均无明显差异,然而Ⅲ和Ⅳ期OPSC完全临床缓解率为91.8%,而EPSPC为25.0%[14]。本研究中1例EPSPC患者是6例患者中年龄最大的,而且CA125明显升高,该患者的PET-CT图像与腹膜间皮瘤以及未发现卵巢高摄取的卵巢癌患者PET图像非常相似。
腹膜广泛转移是消化道肿瘤的一种常见表现,并且被认为是疾病的终末期状态。Feuer等[1]报道4例来源不明的肿瘤,其中3例可能为胃肠道来源腺癌。有时因为疾病类型及部位原因,即使肠镜也不能做出明确诊断。如病例6肠镜无法进行,但对术后PET-CT再次读片,在MIP图像中发现错过了回盲部FDG摄取增高程度较其他病灶更高这一信息,最后仍不能确定这一高摄取病灶是否为原发病灶,因此在PET-CT读片时不要错过MIP影像提供的线索。
CA125水平升高可以作为卵巢癌的指标之一,但对卵巢癌并无特异性,约40%晚期非卵巢恶性肿瘤腹腔转移的患者中均有此表现[10,15]。一些良性妇科疾病以及其他良性疾病,如肾病综合症、水肿、腹水也可以导致CA125升高,甚至高达卵巢癌患者CA125水平。一些研究认为非卵巢癌患者CA125水平升高可能是腹水所导致的腹膜刺激所致。本组除1例原发不明肿瘤的NOCS外,几乎所有病例血清CA125均显著升高,可见CA125在NOCS中的特异性较低。有报道称PET-CT图像联合血清CA125可提高诊断的敏感性。Palomar等[16]认为PET-CT能够检测到CA125水平较低时的肿瘤病灶,从而有助于早期发现治疗后卵巢癌患者的复发或残留病灶,在CA125水平较低的患者中,PET-CT的检出率较高(53%)。即使在治疗后血清CA125水平较低的情况下,使用FDG PET-CT也是合理的。据报道PETCT对卵巢癌复发的阳性预测值高达89%~98%[17]。卵巢癌晚期和EPSPC的最佳治疗方法是减瘤手术加系统性治疗。减瘤手术的目的是尽可能切除肿瘤病灶及转移灶,不留下肉眼可见的残留。完全切除种植转移灶关系到生存期,术后仍有残余肿瘤是最为重要的影响预后的负面因素之一。此外,手术结果是整个治疗过程中唯一可被干预的因素。Funicelli等[18]研究结果表明18F-FDGPET-CT可以发现被手术结果证实的77%的腹膜广泛转移、75%的结节性病灶以及70%的弥漫性侵犯;PET-CT可以发现病变并精确定位,有助于制定治疗计划及提高手术成功率。18F-FDG PET-CT可用于疗效监测和疾病复发的早期发现,尤其是对那些由于手术治疗后因解剖学改变而导致CT或MR难以准确解释的小的复发病灶。18F-FDGPET-CT在预测病情复发方面较MDCT及CA125有更高的敏感性,在卵巢癌患者疗效监测中具有重要作用[19-20]。
目前NOCS这个说法还有争议,NOCS的最终诊断基于病理,但是一旦获得病理结果,NOCS这个诊断也就没有意义了。因此可以预测随着PET-CT的广泛应用,一些NOCS患者手术之前即有可能被发现原发病灶,并因此不再采用NOCS这个诊断。
