多模式CT检查在缺血性脑卒中侧支循环评估中的价值
2021-05-21孙凤涛张厚宁禹璐盛佳曦
孙凤涛, 张厚宁, 禹璐, 盛佳曦
急性缺血性脑卒中目前仍是威胁人类健康的主要致死、致残疾病之一,供血动脉的阻塞导致局部脑血流量减少是其重要的发病机制之一。机体在缺血的同时会发生一定程度的代偿机制来维持部分组织的灌注,其中侧支循环起着非常重要的作用[1]。大量证据表明,侧支循环的建立能减少脑组织的损伤并改善患者预后,并可作为溶栓治疗及动脉介入治疗的参考标准之一[2]。对侧支循环进行明确的评价至关重要,目前临床仍将数字减影血管造影(digital subtraction angiography,DSA)作为评价侧支循环的金标准,但因为其有创性、费用较高、紧急情况下应用受限,限制了在临床上的广泛使用。近年来CT扫描技术快速发展,特别是一站式扫描下进行CT血管成像(CT angiography,CTA)及CT灌注成像(CT perfusion,CTP)检查,能对脑侧支循环的结构及灌注情况进行全面评估[3]。本研究旨在通过对多模式CT及DSA两种检查方法的比较,探讨多模式CT检查评估脑侧支循环的准确性,以期为临床提供一种方便高效的影像检查手段。
材料与方法
1.研究对象
回顾性搜集本院2016年4月-2019年12月由急诊科转入神经内科的急性缺血性脑卒中患者42例,其中男24例,女18例,年龄54~72岁,平均(63.0±9.5)岁。病例纳入标准:①符合中华医学会急性缺血性脑卒中诊治指南2014[4]的诊断标准;②症状发作后3天内接受多模式CT检查,包括头颅CT常规平扫和CTA、CTP检查,CTP检查结果为阳性,7天内接受DSA检查;③能配合CTP检查,图像质量符合要求;④CT检查除外出血或肿瘤。病例排除标准:①严重肝肾功能不全;②碘过敏;③不能配合检查及临床资料缺失;④双侧同时发生卒中或中线结构明显移位。
搜集患者的临床资料,包括年龄、性别、高血压、糖尿病、高血脂、冠心病、吸烟史、入院国立卫生研究院卒中量表(national institute of health stroke scale,NIHSS)评分、3个月改良Rankin量表(modified rankin score,mRS)评分(0~2分为良好)、梗死体积、责任血管重度狭窄(≥70%)。
2.检查方法
采用飞利浦公司256层螺旋CT(设备型号,Brilliance 256 ICT) 行CT平扫、CTP及CTA检查,采用非离子型对比剂碘普罗胺(370 mg I/mL)。CT平扫扫描参数:层厚5 mm,层间距5 mm,螺距0.923,管电压120 kV,电流300 mA。CTP扫描参数:采用高压注射器经肘静脉推入50 mL对比剂,40 mL生理盐水,注射流率5.0 mL/s,5 s后行摇篮式灌注扫描,扫描范围为颅底至颅顶,管电压80 kV,管电流200 mA,层厚5 mm,约30个循环。CTA提取时相:依据CTP生成的时间-密度曲线( time-density curve,TDC),采用动脉峰值期及静脉晚期的数据进行两次重建。
DSA检查采用Philips公司生产的大C臂INFX-8000C型DSA成像系统,使用Seldinger技术行股动脉穿刺,于置入的18G动脉鞘内引入18G导管,注入非离子型对比剂碘海醇(370 mg I/mL),行主动脉弓、两侧颈总动脉、椎动脉近端造影。
3.图像后处理和脑侧支循环评估标准
CTP图像后处理:使用飞利浦EBW工作站Brain Perfusion软件处理灌注扫描获得的图像,输入动静脉选择大脑前动脉及上矢状窦,得到脑血容量(cerebral blood volume,CBV)、脑血流量(cerebral blood flow,CBF)、平均通过时间(mean transit time,MTT)、达峰时间(time To peak,TTP)等4个参数的伪彩图。选取MTT参数图异常灌注区为感兴趣区(region of interest,ROI),测量3次取平均值,并记录ROI患侧与健侧的相对值,包括相对脑血容量(relative CBV,rCBV)、相对脑血流量(relative CBF,rCBF)、相对平均通过时间(relative MTT,rMTT)和相对达峰时间(relative TTP,rTTP)。
CTA图像后处理:分别对动脉峰值期及静脉晚期的原始图像进行最大密度投影(maximal intensity projection,MIP)、容积再现(volume rendering,VR)重建,观察责任血管狭窄情况,将狭窄率≥70%定义为重度狭窄。在动脉峰值期观察并记录大脑前交通动脉、后交通动脉及Willis环的完整性。比较缺血性区域的动脉峰值期及静脉晚期图像侧支循环建立情况,利用CTP重建图像观察侧支循环充盈速度。
梗死灶体积测量:入院7天左右复查平扫CT,测量低密度灶长、宽及厚度,根据多田公式计算梗死体积= 低密度灶长×宽×梗死层面数×层厚×π/6[5]。
侧支循环评估标准:①一级侧支循环。以DSA图像为标准,将Willis环分为变异组和完整组。完整组定义为组成Willis环各血管均显示清晰,且一侧血管管腔≥对侧1/2。变异组定义为组成Willis环一侧管腔纤细<对侧1/2,前交通动脉与后交通动脉直径<1 mm,DSA未显示为缺如。②二级侧支循环。采用美国介入治疗神经放射学学会/介入放射学学会(ASITN/SIR)DSA侧支血流分级系统[6],将二级侧支循环分为0~4级。在分析与侧支循环相关的临床特征因素中,分为良好侧支循环组(3、4级)与不良侧支循环组(0、1、2级);在与DSA的比较分析中,分为良好组(3、4级)、一般组(1、2级)和很差组(0级)。由2位影像医师对所有图像进行评价,意见不一致时加入1位高年资主任医师共同协商解决。
4.统计学分析
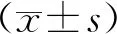
结 果
1.基本临床特征
42例缺血性脑卒中患者中良好侧支循环者18例(42.9%,良好侧支循环组),不良侧支循环者24例(57.1%,不良侧支循环组)。两组患者的基本临床特征中高血压、糖尿病与责任血管重度狭窄差异有统计学意义(P<0.05),进一步行多因素分析,结果显示只有高血压和责任血管重度狭窄与侧支循环形成具有相关性;两组患者的年龄、性别、高血脂、冠心病、吸烟史差异均无统计学意义(P>0.05)。两组患者的3个月mRS评分预后良好例数及梗死体积差异均有统计学意义(P<0.05,表1、2)。
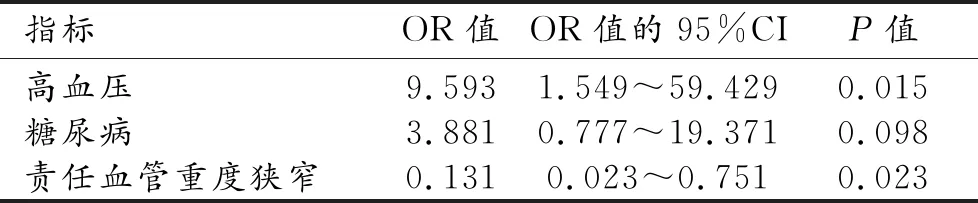
表2 侧支循环有关因素的二元logistics回归分析
2.DSA与多模式CT在侧支循环显示中的比较
DSA与CTA对Willis环的检查结果见表3。以DSA为金标准,CTA对Willis环完整性检查的敏感度为96.0%,特异度为100%,阳性预测值为100%,阴性预测值为94.4%,准确度为97.6%。两种检查方法间的诊断效能差异无统计学意义(P=1.000>0.05)。两种检查方法的一致性检验Kappa值为0.951≥0.75,表示两种方法的一致性很好。
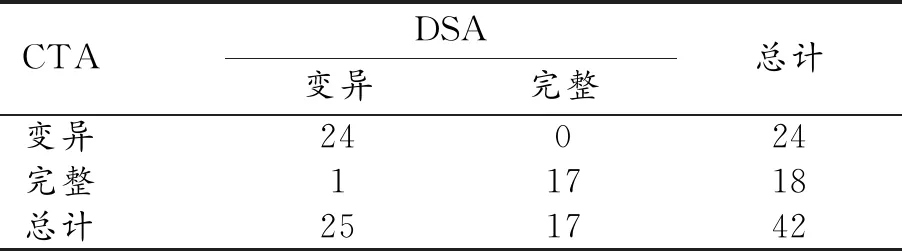
表3 DSA与CTA在一级侧支循环显示中的比较 (例)
DSA与多期CTA对二级侧支循环的检查结果见表4。以DSA为金标准,CTA对二级侧支循环检查的敏感度为100.0%,特异度为88.9%,阳性预测值为92.3%,阴性预测值为100.0%,准确度为95.2%。两种检查方法间的诊断效能差异无统计学意义(P=0.311)。两种检查方法的一致性检验Kappa值为0.817≥0.75,表示两种方法一致性很好(图1)。
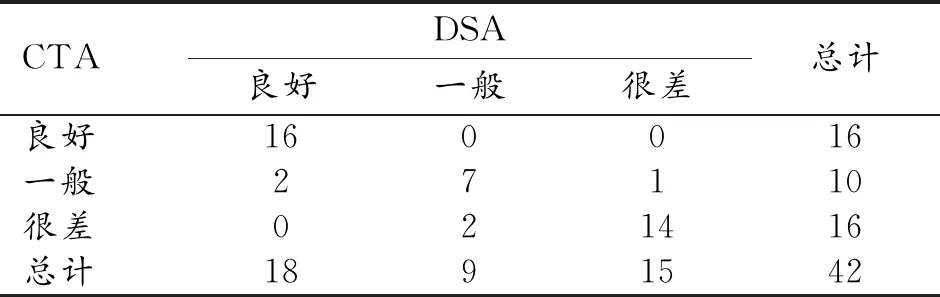
表4 DSA与多时相CTA在二级侧支循环显示中的比较 (例)
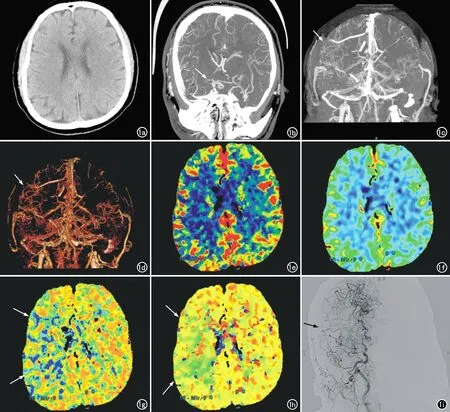
图1 急性缺血性脑卒中患者,男,60岁,左侧肢体乏力1天入院。a) CT平扫横轴面未见明显异常; b) CTA冠状面MIP示右侧大脑中动脉闭塞(箭); c) CTA去骨后MIP示患侧软脑膜侧支开放(箭); d) CTA容积再现(VR)示患侧侧支循环状态良好(箭); e) 灌注伪彩图示双侧CBF未见明显差异; f) 灌注伪彩图示双侧CBV未见明显差异; g) 灌注伪彩图示患侧MTT较对侧延长(箭); h) 灌注伪彩图示患侧TTP较对侧延长(箭); i) DSA图示右侧大脑中动脉闭塞,侧支循环状态良好(箭)。
CTP的4个参数中rCBV、rMTT与二级侧支循环的相关系数有统计学意义(P值均为0.000),其中rCBV的相关性最好(r=0.731);rCBF及rTTP与二级侧支循环无明显相关性(P>0.05,表5)。
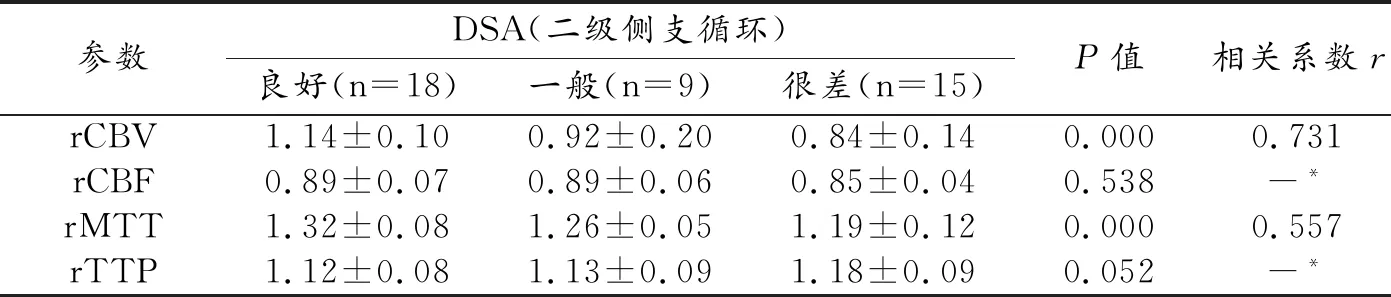
表5 CTP参数与二级侧支循环的相关性比较
讨 论
1.侧支循环的基本构成及多模式CT检查的优势
脑侧支循环是指脑组织急性缺血时,沟通颅内外血管的旁路系统,急性缺血性脑卒中患者侧支循环状况的好坏对梗死区域的灌注代偿及临床预后有很大影响。一般根据开放的时间可分为三级:一级侧支指Willis环,能在发生梗死时迅速开放,给予缺血区一定程度的灌注;二级侧支主要指眼动脉侧支及软脑膜侧支,其中又以软脑膜侧支为主;三级侧支指缺血一段时间后才形成的新生血管。本研究将侧重点放在发挥主要代偿作用的Willis环及软脑膜侧支方面。Mcverry等[7]对临床常见评价侧支循环的影像学检查方法进行对比,发现多模式CT在观察者间有着良好的可靠性,与临床结果也具有良好的相关性。本研究采用256层螺旋CT设备进行全脑容积灌注,利用时间-密度曲线选择最合适的时相来评估侧支循环血流状况。
2.侧支循环形成的影响因素及其临床意义
侧支循环的形成在不同个体中的变异程度很大,受先天、后天及急性因素共同影响。有关研究表明,心血管疾病的危险因素可能对侧支循环发生具有很大影响,但因果机制尚不清楚。本研究对患者的心血管疾病危险因素、血管狭窄程度及入院NIHSS评分等危险因素进行分析,发现两组中高血压、糖尿病及责任血管重度狭窄的差异有统计学意义,但在多因素分析中,仅高血压和责任血管重度狭窄是侧支循环形成的独立影响因素,与侧支循环形成具有相关性。Liu等[8]的研究结果显示很多心血管疾病危险因素都与侧支循环显著相关,但血管狭窄率是最强预测因素。Menon等[9]对206例患者进行多变量模型分析,显示代谢综合征、高尿酸血症和年龄与急性缺血性卒中患者的软脑膜侧支循环不良有关。本研究与上述结果基本一致,推测原因为高血压持续性作用于小血管,导致的动脉硬化及血管痉挛为侧支循环不易建立的原因;血管狭窄程度较重的患者侧支循环形成的程度相对较好,推测与狭窄形成的时间相对较长有关,机体有更长的时间进行侧支血管的重建。本研究还发现侧支循环良好组的患者有更好的预后水平及更小的梗死体积,显示出侧支循环的建立与临床治疗效果密切相关,Henderson等[10]的研究结果显示良好侧支循环能改善缺血性脑卒中及短暂性脑缺血发作的风险,与本研究的结论基本一致,提示临床在急性脑卒中治疗前对侧支循环水平进行评估,可更好地预测治疗效果。
3.多模式CT对一级、二级侧支循环的评价
目前评估侧支循环的影像学方法中仍将DSA作为金标准,其中ASITN/SIR分级方法最为广泛采用。DSA虽然有高分辨率,能动态观察逆行侧支血管,但有创性及相对繁琐的操作过程限制了在部分紧急情况下的应用。多模式CT相对于DSA检查,应用少量对比剂在很短时间内即可进行侧支循环的无创评估。Maier等[11]通过多模式CT与DSA的对比研究,发现多模式CT能提供更完整的侧支循环相关信息,有着很高的准确度。Lima等[12]对196例缺血性脑卒中患者进行研究,发现CTA虽然可能高估侧支循环的充盈程度,但仍是DSA可靠的替代检查手段。本研究中CTA对一级侧支循环的诊断敏感度为96.0%,特异度为100%,准确度为97.6%;对二级侧支循环的诊断敏感度为100.0%,特异度为88.9%,阳性预测值为92.3%,阴性预测值为100.0%,准确度为95.2%;且通过kappa检验在显示一级及二级侧支循环方面均与DSA有着很好的一致性,与上述学者的研究结论一致。本研究中Willis环的变异率为59.5%,与Li等[13]对国人的研究结果一致。提示临床虽然willis环在缺血性脑卒中发生早期即对缺血区有代偿供血,但变异率较高,在评估一级侧支循环的基础上,需要对二级侧支循环的状况有较清晰的了解。本研究应用CTP原始数据进行多期重建来观察二级侧支循环,有2例显示为很差的侧支循环在DSA中显示为一般,推测原因可能为对比剂用量不足,导致远端血管显示较差,对侧支循环的状况有所低估。CTP能反映缺血区域的灌注信息,本研究结果显示在4个参数中,仅rCBV及rMTT在不同程度的侧支循环组间表现出统计学差异,且rCBV较rMTT与二级侧支循环有着更好的相关性。Rusanen等[14]的研究结果显示rCBV及rMTT与侧支循环有着很好的相关性,与本研究结论一致。Consoli等[15]认为4个参数中仅低CBV与不良侧支循环存在相关性,其他参数则没有表现出差异。本研究结果提示CBV作为与梗死核心关系最密切的参数,与侧支循环状况有着很好的相关性,可作为间接反映侧支循环的参数;MTT则能反映灌注时间的延长。同时,由于CTP检查标准尚不统一导致得出的结论不一致,在以后的研究中应扩大样本量,统一设备的检查参数以行进一步评估。
本研究存在以下局限性:①本研究为回顾性研究,病例的选择方面可能存在偏倚;②研究纳入的样本量较小,病例组采用了三分法,以后需要更大样本量作为评估基础;③受患者治疗时间限制,DSA与多模式CT的检查时间与发病时间间隔不同,对部分患者的侧支循环状态显示可能有影响。
综上所述,多模式CT能依靠CTA显示侧支循环的血管结构,与DSA有很好的相关性,结合CTP显示血流灌注信息,其中CBV是侧支循环最敏感的间接参数,可作为临床诊断及评估缺血性脑卒中预后的可靠影像学检查手段。