健康高龄孕妇妊娠晚期D-二聚体水平及其临床应用价值
2021-05-19杨敏林诗菀王瀛周晓虹黄林均靳瑾
杨敏 林诗菀 王瀛 周晓虹 黄林均 靳瑾
D-二聚体是由纤维蛋白经过活化和水解产生的特异性降解产物,因此它能够反映体内凝血酶以及纤溶酶的活性[1],其水平的升高代表着继发性纤溶活性的增强。在妊娠期,孕妇血浆中的D-二聚体水平高于非妊娠期,因为孕妇的凝血系统处于亢进状态[2],一方面有预防产后出血的作用,但同时也增加了血栓形成的几率。既往研究认为D-二聚体水平的监测在预防和治疗孕妇产后出血、静脉血栓形成等方面起着重要的作用。
多项研究表明,妊娠期间D-二聚体水平与产后出血量、新生儿体重、妊娠期合并症和并发症的发生有一定的关系[1,3-5],因此,研究女性妊娠期间D-二聚体的水平可能具有重要意义。既往有关妊娠期间D-二聚体的参考范围已有相关报道,2016年迟林等对北京同仁医院的1 065 名健康孕妇进行血浆D-二聚体的检测,提出早孕组的血浆D-二聚体参考区间为0 ~ 0.73 mg/L FEU,中孕组为0 ~ 3.09 mg/L FEU,晚孕组为0~4.14 mg/L FEU[6]。而2020 年余毅等对广州市妇女儿童医疗中心408 例健康孕晚期女性进行血浆D-二聚体的检测,提出孕晚期女性D-二聚体的参考区间为≤3.42 mg/L[7]。虽然不同学者报道的参考值范围存在差异,但均一致认为相对健康非妊娠期人群,妊娠期孕妇D-二聚体存在生理性升高;此外,不同妊娠阶段D-二聚体的参考区间也不相同,随着妊娠的进展,D-二聚体的水平逐渐升高。
随着“二孩”政策的开放,高龄孕产妇的比例近年来明显增多[8],由此带来的高危妊娠也愈来愈多。既往研究证实高龄孕妇出现产后出血、妊娠期合并症和并发症等不良妊娠结局的风险较适龄孕妇明显升高[9-10],所以对于高龄孕产妇围产期的管理非常重要。鉴于D-二聚体与多种不良妊娠结局相关,本研究统计并分析了南方医科大学南方医院2 310 例孕妇孕晚期的血浆D-二聚体水平,初步建立了适用于本单位的健康孕妇的D-二聚体参考区间,为临床诊治提供参考。
资料与方法
一、一般资料
选取南方医科大学南方医院2016 年1 月到2017 年7 月接收的2 310 名活产、无先天畸形的孕妇为研究对象,排除怀孕期间吸烟或饮酒者。
二、方法
收集入组对象的基本信息及妊娠相关指标,如入院后于妊娠晚期抽取的血液相关检验结果。血常规检验方法如下:(1)仪器:SysmexCS 5100;(2)方法:免疫学散射比浊法。标本采集处理:(1)常规抽取2.0 mL肘静脉血;(2)0.109 mol/L 3.2%枸橼酸钠抗凝,与血液比例为1∶9;(3)3 500 rpm 离心15 min,分离血浆进行检测。
三、观察指标的采集
1.产妇一般数据
年龄、身高、体重、受孕方式、孕次、产次、疾病史、生活方式。
2.妊娠合并症和并发症
妊娠期高血压、妊娠期糖尿病、妊娠期肝内胆汁淤积症、胎膜早破、早产、贫血、甲状腺功能异常、胎盘早剥、胎儿发育生长受限、胎盘发育异常、乙肝、肝硬化、羊水过少、羊水过多、地中海贫血、血液系统疾病、右侧大脑夹层动脉瘤栓塞术后、颅内清创术后、慢性肾炎、癫痫、类风湿关节炎、妊娠合并系统性红斑狼疮、狼疮性脑病、症状性癫痫、子宫肌瘤、下肢静脉血栓。
3.分娩结局
分娩方式、是否产后出血及产后出血量、新生儿体重。
4.血液学检测
产妇孕晚期的血浆D-二聚体、红细胞压积(HCT)、 红 细 胞 计 数(RBC)、 白 细 胞 计 数(WBC)、血小板计数(PLT)、纤维蛋白原(Fbg)含量。
上述指标均可从医院孕妇孕期产检资料或医院实验室信息系统中获取。
四、统计学处理
本研究数据采用SPSS 25.0(统计学软件)进行统计学处理,用正态分布检验数据合理性。用百分位数法确定D二聚体、HCT正常参考值范围,用多元线性回归法或多分类Logistic 回归法对产后出血量、合并症和并发症数量及新生儿体重进行多因素分析;计量资料用均值±标准差(±s)来描述,计数资料以百分率(%)的形式表示,数据比较采用χ2检验,P<0.05为差异有统计学意义。
结 果
一、研究人群的描述性特征
共获得的2 426 例孕产妇数据,剔除无效样本数据111例,共获得2 315例样本数据。本数据满足正态分布,其中2 310 例无血栓发生孕产妇纳入描述性分析,5例伴有围产期血栓另行分析。
2 310 例产妇中16.06%为高龄妊娠(预产期年龄≥35 岁),83.94%为育龄妊娠;根据妊娠晚期BMI 指数,0.39%为低体重,27.58%正常,72.03%超重;34.07%为初产妇,65.93%为经产妇;98.31%为自然受孕,1.69%为辅助生殖;65.41%阴道分娩,34.59%剖宫产;1.12%发生产后出血;89.26%新生儿出生体重正常,6.54%为足月低体重,4.20%为巨大儿;38.57%无合并症和并发症,61.43%有一个或者多个合并症或并发症。5 例围产期血栓产妇均非高龄,均为自然受孕、未出现产后出血,新生儿体重均正常。其中产后出血、巨大儿、足月低体重儿的定义均参考人民卫生出版社《妇产科学》第九版[11]。
二、健康适龄孕妇及健康高龄孕妇的D-二聚体、HCT参考值范围
本研究在排除了妊娠合并症及并发症病例的情况下,对772 位健康适龄孕妇和119 位健康高龄孕妇的D-二聚体和HCT的值进行了统计分析,其结果均符合偏态分布,D-二聚体浓度采用第95百分位数值(P95)表示参考区间的单侧上限,HCT 采用双侧百分位数法表示(P2.5~P97.5)。本数据中,健康适龄孕妇HCT 值区间为0.286 ~ 0.407 时D-二聚体≤6.255 mg/L;健康高龄孕妇HCT 值区间为0.287~0.417时D-二聚体≤8.12 mg/L。可以发现孕妇血液循环和质量比较稳定时,健康高龄孕妇D-二聚体参考值高于健康适龄孕妇,高龄女性妊娠后D-二聚体水平升高比较明显。进一步细化年龄分组发现,当孕妇年龄超过25岁,随着年龄的增加,孕妇血液内D-二聚体水平出现逐渐升高的趋势,见表1 及表2。本研究探索的D-二聚体值的参考范围与既往常规D-二聚体参考范围,以及对本单位正常孕晚期女性D-二聚体水平的评价结果见表3。

表1 健康适龄孕妇及健康高龄孕妇的D-二聚体、HCT参考值范围

表2 不同年龄分层的孕妇的D-二聚体和HCT参考值范围

表3 本研究D-二聚体参考范围与常规D-二聚体参考范围一致性结果比较
三、D-二聚体和产后出血量的相关性分析
采用多元逐步线性回归模型分析健康孕妇的年龄、BMI、孕次、产次、受孕方式、分娩方式、WBC、RBC、HCT、PLT、D-二聚体、Fbg与产后出血的关系。分析发现,产后出血量和D-二聚体有相关性(P<0.05),D-二聚体水平越高,产后出血越多,见表4。
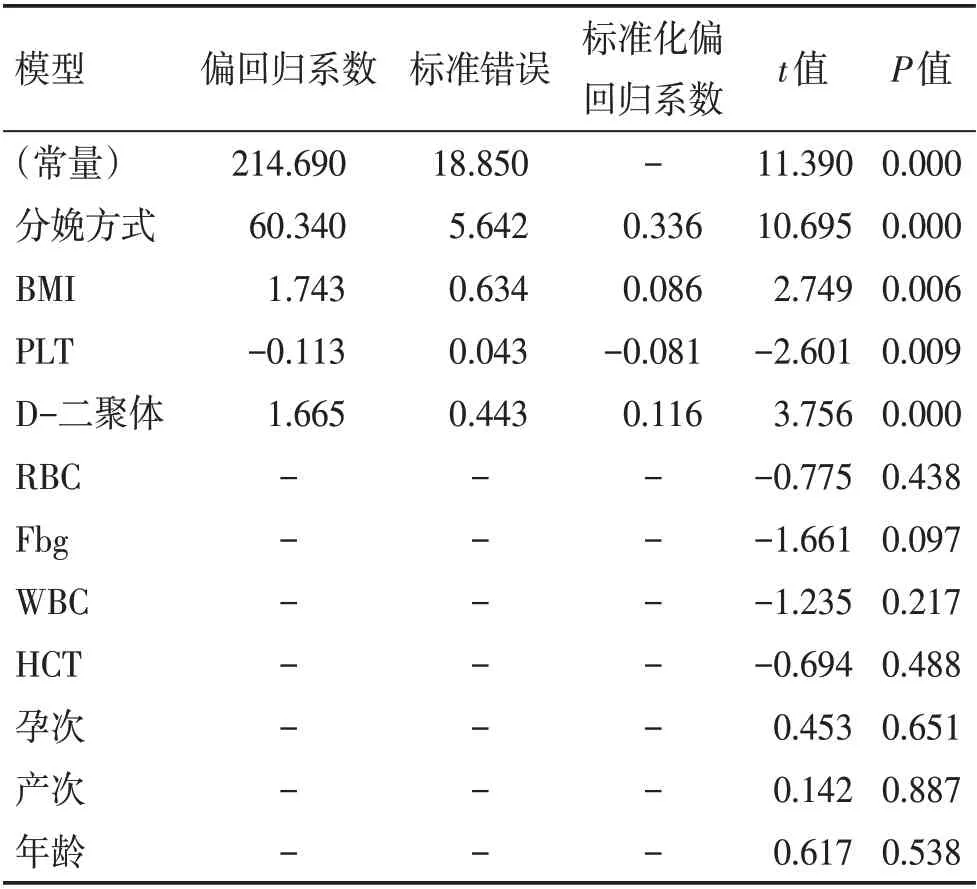
表4 产后出血的影响因素的多元逐步线性回归
四、母体血浆中D-二聚体水平和孕妇妊娠合并症及新生儿体重的相关性分析
二元Logistic 分析及多元逐步线性回归分析提示母体血浆中D-二聚体水平并不构成孕妇妊娠合并症或并发症及分娩新生儿体重的影响因素(P>0.05),见表5,表6。

表5 新生儿体重的影响因素的多元逐步线性回归模型
讨 论
既往众多研究已证实妊娠期D-二聚体出现生理性升高,可能是妊娠期雌孕激素水平升高影响了凝血系统的活性[12],导致血液呈高凝状态[13-14],为产后止血以及子宫内膜的修复创造良好条件的同时,也促进纤溶系统活性继发性增高。根据D-二聚体常规参考范围(≤0.5 mg/L),在本研究891 例正常孕晚期健康妊娠的女性中,仅有3例孕妇D-二聚体水平处于正常范围内,故参照非孕人群的D-二聚体参考范围评估妊娠期女性的D-二聚体水平是不适当的。本研究采用免疫比浊法分别得出了本单位健康孕妇D-二聚体参考范围上限,根据该参考范围,94.84%的孕妇D-二聚体水平处于正常范围。与常规的D-二聚体参考范围相比,该范围的临床异常检出率明显下降,故本研究建立的孕晚期女性D-二聚体的参考范围对临床具有更大的辅助诊断意义。
薛恒等[15]研究发现30岁以上健康未孕女性的血浆D-二聚体值高于30 岁以下的健康未孕妇女性(P< 0.05) ;张鸿艳[16]的研究指出20~30 岁组与31~40岁组的正常女性血浆D-二聚体水平差异无统计学意义,但31~40 岁组与41~50 岁组血浆中D-二聚体水平存在统计学差异。这都提示年龄可能对血浆中D-二聚体的水平存在某种影响。本研究通过比较不同年龄的健康孕妇中血浆D-二聚体水平,发现高龄孕妇的D-二聚体参考值范围明显高于适龄孕妇,由此推测在妊娠女性中,年龄是影响D-二聚体水平的另一重要因素,其原因可能与高龄孕妇血管弹性降低,血管内皮细胞老化[17],妊娠时因母体负荷增加血液更易形成高凝状态相关;另外,体内雌孕激素含量剧烈变化也使得高龄孕妇更易发生血栓等疾病,进而导致继发性纤溶亢进,血浆D-二聚体值含量升高;同时不排除随着年龄增长代谢水平下降导致D-二聚体含量相对较高。大量研究报道高龄孕妇易发生高血压、糖尿病等代谢性疾病[18-20],这可能是D-二聚体水平较高的缘故,也可能是D-二聚体水平高的高龄孕妇更易发生各种合并症的原因。因此,在临床工作中不能忽视年龄因素对D-二聚体的影响,其结果的解读更需要综合评估。
因为D-二聚体是凝血系统的重要指标之一,许多学者认为D-二聚体水平的升高与血栓发生密切相关。但本研究中,研究对象均为健康无合并症的孕妇,所得的D-二聚体参考区间仍明显高于健康非妊娠人群,一定程度上说明D-二聚体的升高并非绝对预示着血栓等疾病。董蕾等发现产后静脉血栓孕妇在孕晚期及产后24 h内D-二聚体均高于非静脉血栓栓塞孕妇[21],而景阳、康爱仙等通过研究发现,通过调整D-二聚体临界值,其预测妊娠相关静脉血栓栓塞的灵敏度可以提高至80%以上[4,22]。本研究中有5 例围产期血栓孕妇,其D-二聚体分别为1.27 mg/L,3.1mg/L,4.15mg/L,2.18mg/L,8.74mg/L,如果依据本研究中所得参考范围来评估,其中4例基本都属于正常值范围,所以并未发现D-二聚体水平和静脉血栓的相关性,其原因可能为:①样本量太少;②D-二聚体不稳定性较高;③不同实验室所用检测方法均有所不同,导致其参考范围与其他学者也有极大差异[23-24],后期需要扩大样本量进行更深入的研究。
而对于患有妊娠合并症和并发症的孕产妇来说,既往部分研究表明,D-二聚体水平与妊娠期糖尿病、大于孕龄儿、巨大胎儿发生风险呈正相关,而与妊娠期高血压、子痫前期、早产、小于孕龄儿、低体重出生儿发生风险呈负相关[23,25-26]。由于妊娠、年龄、是否存在合并症和并发症等方面对D-二聚体水平的绝对值均有影响,有学者推测妊娠期间检测D-二聚体可能对于预测妊娠并发症意义重大,但对于D-二聚体是否能成为妊娠并发症的检测和预测指标众多学者观点不一[12-15,27]。本研究并未发现新生儿低体重及妊娠并发症或合并症的发生与孕妇的D-二聚体水平存在相关性,对于孕妇D-二聚体值偏高是否一定预测异常妊娠或妊娠不良结局需要进行个体化分析,在临床上通过检测D-二聚体水平对孕妇进行例行疾病筛查或妊娠结局的预测尚无充分的临床依据。
综上所述,本文通过一定样本量初步建立了健康妊娠中高龄与适龄孕妇的D-二聚体正常值参考范围,对孕期疾病及不良妊娠结局的预测及时干预提供一定的参考价值,但D-二聚体作为一种非特异性指标,且由于各种因素叠加导致的不可控性,其监测并不具有绝对必要性,建议根据患者情况具体分析,临床上避免过度检查。本研究仍有一些不足,包括样本量有限、为单中心研究,这些将在未来研究中进行改进。此外,本研究中D-二聚体水平检测方法采用免疫比浊法,考虑到国内各个医疗机构检测D-二聚体水平方法不尽相同,使用时应考虑检测方法等因素。
