微卫星不稳定状态与结直肠癌患者临床病理特征的相关性研究
2021-05-08张冬生封益飞王勇胥子玮唐俊伟黄远健张川孙跃明
张冬生 封益飞 王勇 胥子玮 唐俊伟 黄远健 张川 孙跃明
随着我国居民生活方式的改变、饮食结构的调整以及人口老龄化的进展,我国结直肠癌发病率、死亡率呈上升趋势。目前,结直肠癌发病率占我国所有恶性肿瘤的第3位,死亡率占第5位,分别为28.20/10万、13.61/10万[1]。探究结直肠癌的病理分子特征,对患者的个体化诊疗具有重要意义。染色体不稳定性(chromosomalinstability,CIN)(占80%~85%)和微卫星不稳定性(microsatellite instability,MSI)(约占15%)是结直肠癌发生的两条主要分子途径[2]。MSI是由DNA错配修复(mismatchrepair,MMR)基因突变或启动子甲基化引起,错配修复功能的缺失,造成基因组中短串联重复序列的增加或减少,大量原癌基因或抑癌基因的突变不断累积,导致细胞调控失衡,最终造成肿瘤的发生。通常存在三种MSI状态:高度微卫星不稳定性(microsatellite instability-high,MSIH)、低度微卫星不稳定性(microsatellite instabilitylow,MSI-L)和微卫星稳定性(microsatellitestability,MSS)。MSI状态对应着较为特殊的临床病理特征,与结直肠癌患者的预后相关。本研究回顾性分析结直肠癌患者的临床病理资料,探究MSI状态与其临床病理特征的相关性。
资料与方法
一、一般资料
采用回顾性队列研究方法,收集2015年1月至2019年12月南京医科大学第一附属医院结直肠外科1 280例结直肠癌手术患者的临床病理资料,其中男性800例,女性480例;中位年龄为63岁,年龄范围为(26~91)岁。纳入标准:(1)病理检验确诊为结直肠原发性腺癌;(2)接受结直肠癌根治术;(3)限期手术患者。排除标准:既往肠癌病史、非R0切除、合并其他恶性肿瘤、多原发结直肠癌、结直肠肿瘤家族史、阑尾肿瘤、肛管肿瘤、术前辅助放化疗、炎症性肠病患者。本研究符合《赫尔辛基宣言》的要求。
二、观察指标
1.人口学特征:性别、年龄、BMI、术前血清CEA及CA19-9水平。
2.手术标本病理学检查:肿瘤部位、TNM分期、T分期、N分期、M分期、肿瘤分化、印戒细胞、黏液分化、病理形态、肿瘤最大直径、癌结节、脉管侵犯、神经侵犯、淋巴结检出数、阳性淋巴结检出数、淋巴结转移率(阳性淋巴结检出数/淋巴结检出数)(lymph node ratio,LNR)。依据AJCC第8版结直肠癌TNM分期系统进行肿瘤分期。
3.MSI状态。
三、PCR-毛细管电泳检测MSI状态
选取结直肠癌组织蜡块进行切片脱蜡提取DNA,采用MSI检测试剂盒扩增结直肠癌组织中BAT25、BAT26、D5S346、D2S123及D17S250等5个Bethesda标准位点的突变状态,当癌组织存在2个及2个以上突变位点时判定为MSI-H,当仅存在1个位点突变时判定为MSI-L,无位点存在突变则判定为MSS。
四、统计学分析
应用SPSS 24.0统计软件进行分析。计数资料以绝对数或百分比表示,组间比较采用卡方检验或Fisher精确检验。等级资料采用秩和检验。非正态分布的计量资料以中位数M(P25,P75)表示,组间比较采用曼-惠特尼U检验。P<0.05为差异有统计学意义。
结 果
一、一般资料
1 280例患者中,右半结肠癌337例,左半结肠癌398例,直肠癌545例。TNM分期Ⅰ期215例,Ⅱ期649例,Ⅲ期359例,Ⅳ期57例。腹腔镜手术969例,达芬奇手术153例,开放手术158例。112例(8.7%)为MSI-H,79例(6.2%)为MSI-L,1 089例(85.1%)为MSS。
二、MSI状态与结直肠癌患者的临床和病理特征的关系
MSI-H组患者CEA<4.7ng/mL所占比例显著高于MSS/MSI-L组患者(χ2=6.943,P<0.05)(见表1)。MSI-H组与MSS/MSI-L组患者在肿瘤部位(Z=-9.451,<0.001)、肿瘤TNM分期(Z=-2.108,P<0.05)、肿瘤T分期(Z=-2.397,P<0.05)、肿瘤N分期(Z=-3.892,<0.001)、肿瘤分化(χ2=6.663,P<0.05)、黏液成分 (χ2=78.833, <0.001)、肿瘤最大直径(χ2=39.656,<0.001)、癌结节(χ2=8.759,P<0.05)、神经侵犯(χ2=10.238,P<0.05)、LNR(χ2=5.880,P<0.05)、淋巴结检出数(Z=-5.019,<0.001)、阳性淋巴结检出数(Z=-3.667,<0.001)等方面差异有统计学意义(见表2),主要表现为,MSI-H组患者右半结肠癌、低TNM分期、高T分期、低N分期、低分化、黏液成分、肿瘤直径≥4cm、无癌结节、无神经侵犯、低LNR所占比例显著高于MSS/MSI-L组患者。MSI-H组患者淋巴结检出数显著多于MSS/MSI-L组,而阳性淋巴结检出数显著较少。
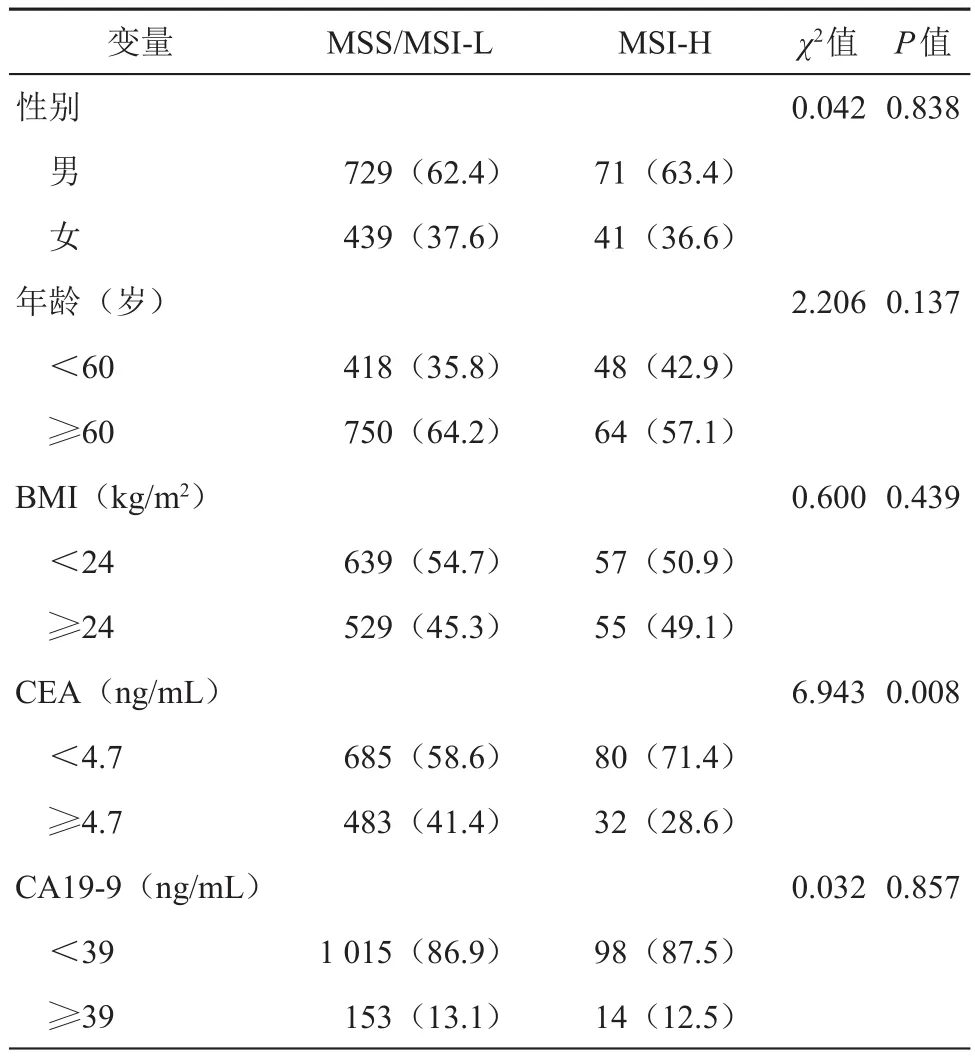
表1 MSI状态与结直肠癌患者的临床特征的关系[例(%)]
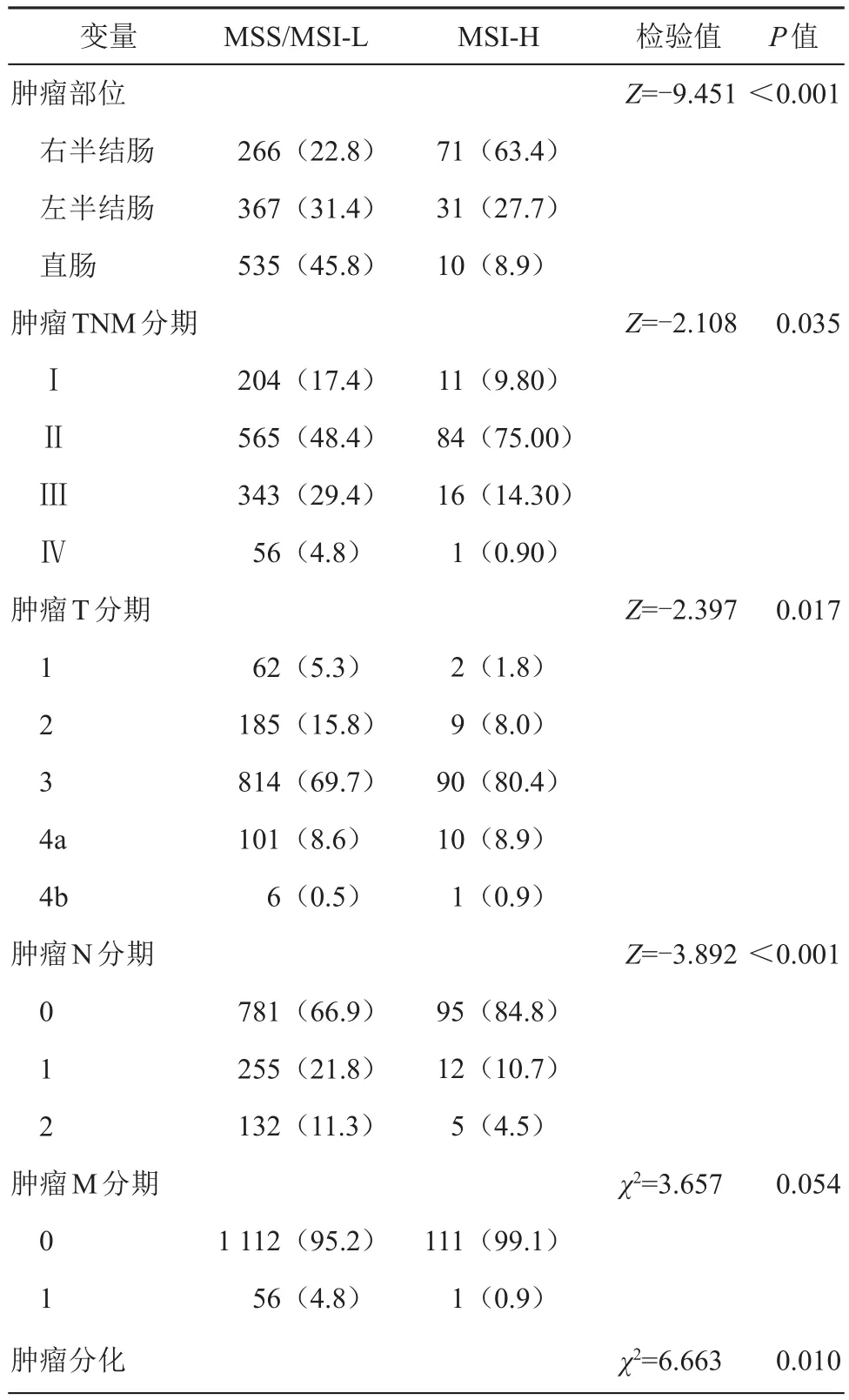
表2 MSI状态与结直肠癌患者的病理特征的关系[例(%)]

续表
讨 论
MSI-H状态占散发性结直肠癌的10%~15%,遗传性非息肉病性结直肠癌患者中,90%以上存在MSI-H状态[3]。MSI状态的检测具有重要临床意义。MSI检测是林奇综合征筛查的重要方法。对于Ⅱ期结直肠癌患者,MSI状态直接决定其术后复发风险及辅助治疗的临床决策。对于Ⅳ期结直肠癌患者,MSI状态有助于筛查免疫检查点抑制剂治疗的适用人群。目前,MSI检测已被美国国立综合癌症网 络 (National Comprehensive Cancer Network,NCCN)结直肠癌临床实践指南和中国临床肿瘤学会(Chinese Society of Clinical Oncology,CSCO)结直肠癌诊疗指南推荐用于所有结直肠癌患者[4]。
1998年美国国家癌症研究所(National Cancer Institute,NCI)推荐对BAT25、BAT26、D5S346、D2S123和D17S250五个位点进行检测,根据微卫星位点不稳定的数量将结直肠癌分为MSI-H(具有两个或两个以上位点改变)、MSI-L(仅有一个位点发生改变)以及MSS(没有位点发生改变)[5]。PCR方法检测微卫星位点是最早确立的鉴别结直肠癌MSI状态的方法,是当前公认的MSI检测的金标准。另一种常用方法是通过免疫组化(immunohistochemistry,IHC)检测MMR基因编码的蛋白,包括MLH1、MSH2、MSH6和PMS2,任一蛋白的表达缺失提示样本为MSI-H,即为dMMR(deficient MMR),蛋白均表达阳性时则为MSS/MSI-L,即为pMMR(proficient MMR)。
MSI状态与结直肠癌临床分期具有一定的相关性,在Ⅱ期结直肠癌中,MSI-H/dMMR患者约占20%,在Ⅲ期结直肠癌中约占12%,而在Ⅳ期中最少,约占4%[6-7]。既往的研究表明与多数MSS/MSI-L/pMMR结直肠癌相比,MSI-H/dMMR结直肠癌具有较为特殊的临床病理特征:(1)肿瘤原发部位多位于右半结肠;(2)女性多见;(3)分化程度较差;(4)黏液成分多见;(5)肿瘤边缘呈膨胀性浸润,T分期较晚,肿瘤浸润淋巴细胞(tumourinfiltrating lymphocytes,TILs)多见,周围可见克罗恩病样淋巴细胞反应(Crohn's-like lymphoid reaction,CLR);(6)区域淋巴结转移较少;(7)同时发生BRAF突变较多,约占50%,而KRAS突变较少[6,8-12]。可见,MSI-H既有预后良好的,亦有预后不良的临床病理特征。本研究结果显示,MSI-H组患者CEA<4.7 ng/mL、右半结肠癌、低TNM分期、高T分期、低N分期、低分化、黏液成分、肿瘤直径≥4 cm、无癌结节、无神经侵犯、低LNR所占比例显著高于MSS/MSI-L组患者。MSI-H组淋巴结检出数显著多于MSS/MSI-L组,而阳性淋巴结检出数显著较少。MSI-H与MSS/MSI-L结直肠癌不同的临床病理特征,提示二者的发生发展机制不同,对应的治疗策略可能不同。
淋巴结检出数是结直肠癌手术切除标本的重要病理指标。除了手术切除范围,淋巴结检出数还受到病理检查、患者自身以及肿瘤的生物学特征的影响。既往研究表明,MSI-H与更多的淋巴结检出数相关,与本研究结果相一致。Kang等[13]通过对603例Ⅰ~Ⅲ期结直肠癌患者的资料分析发现,MSIH患者具有更多的淋巴结检出数(中位数:31枚vs.23枚,P<0.001)。Shin等[8]对245例Ⅱ/Ⅲ期结直肠癌患者的分析发现,MSI-H组淋巴结检出数显著多于MSS/MSI-L组(26.3±13.1枚vs.20.7±1.2枚,P=0.04)。Belt等[14]发现,65例MSI-H型结肠癌患者平均淋巴结检出数10.1枚,267例MSS/MSI-L型患者为8.6枚(P=0.03),多因素分析显示MSI状态是高淋巴结检出数的最强独立影响因素。Berg等[15]回顾了204例Ⅰ~Ⅲ期结肠癌患者的资料,发现79%(53/67例)的MSI-H患者具有足够的淋巴结检出数(≥12枚),MSS/MSI-L组为61%(83/137例)。多元线性回归分析显示MSI是淋巴结检出数的独立影响因素。由于DNA错配修复功能的缺陷,MSI肿瘤中移码突变所产生的截短肽链(truncated peptides)非常常见,其免疫原性诱导机体的抗肿瘤免疫反应增强,促使肿瘤浸润淋巴细胞的大量出现[16]。此外,MSI-H结直肠癌具有一项重要病理特征-CLR,即瘤周淋巴细胞大量聚集成团,星状纤维包绕,部分具有生发中心[17]。CLR与更多、更大的淋巴结相关,预示着较好的预后[18]。抗肿瘤免疫反应越强,淋巴组织增生,淋巴结越大,更加容易被发现[17,19]。MacQuarrie等[20]回顾分析了168例Ⅲ期结肠癌患者的病例资料,发现MSI患者与MSS患者平均淋巴结检出数分别为15.9枚和16.9枚(P=0.664),认为MSI状态不影响淋巴结的检出数目。然而,该研究时间跨度较大,可能存在较大的病例选择偏倚,且未行多因素分析,其结论有待商榷[20]。
本研究作为单中心的回顾性研究,存在一定的选择偏倚。然而,鉴于单中心研究中,手术切除标准、病理检查标准可以得到统一,且本组病例数量较大,所得结论具有一定的临床意义。
综上所述,结直肠癌不同的MSI状态具有特异性的临床病理特征,MSI-H结直肠癌患者既有预后良好的,亦有预后不良的特征。MSI-H结直肠癌的特殊性,决定了其治疗的个体化需求。
