不同类型喉罩在儿童纤维支气管镜检查中的应用比较*
2021-05-07傅丹李静娟陈才贺亮
傅丹,李静娟,陈才,贺亮
(1.桂林医学院附属医院儿科,广西桂林 541001;2.桂林医学院麻醉学系,广西桂林 541001;3.南方医科大学第五附属医院麻醉科,广东广州 510900)
纤维支气管镜检是一项侵入性操作,儿童接受纤维支气管镜检时常因为疼痛、紧张和恐惧等原因而发生哭闹,对儿童的心理健康产生不良影响,甚至还可能诱发气道痉挛等严重并发症[1],这些都是导致该项检查无法顺利完成的最主要原因,因此,目前多主张在喉罩全麻下完成纤维支气管镜检[2]。传统型小儿喉罩是由成人喉罩成比例缩小,但是小儿口腔咽喉部解剖结构与成人的差异很大,导致传统型喉罩用于小儿气道管理时更易发生漏气移位,并导致通气不足、气道梗阻、胃食管反流、误吸和血流动力学反应等发生[3-4]。而免充气型喉罩较之传统充气型喉罩,其前端无充气囊罩,采用热塑性弹性体材料,根据咽喉部的解剖结构进行了设计,防止喉罩置入后会厌下垂,因此气道密封性好,并改善了插入操作的简便性、降低了咽痛和和黏膜损伤出血等的并发症[5-6]。I-gel 喉罩是目前常用的免充气型喉罩[7],本研究拟比较I-gel 喉罩与充气型Air-Q 喉罩在小儿无痛支气管镜检查中的应用效果,探讨哪一种喉罩能为接受纤维支气管镜检的小儿提供更好的气道管理,降低术后不良反应的发生率。
1 资料与方法
1.1 一般资料
经桂林医学院附属医院伦理委员会同意,患者家属签署书面同意书,选择2019 年1 月至2020年6 月在桂林医学院附属医院择期接受纤维支气管镜纤支镜检的3~14 岁儿童100 例,其中男53例,女47 例。按随机数字表法均分为I-gel 喉罩组(I 组)与Air-Q 喉罩组(A 组)各50 例。病例入选标准:①美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级;②法定监护人自愿参与本次研究。排除标准:①术前有咽痛、声嘶、咳嗽、吞咽困难、呼吸道出血及咽喉部存在感染或其他病理改变的患儿;②张口受限、齿列严重不齐、牙齿松动的患儿;③合并严重心血管疾病患儿;④伴有呼吸道通气困难患儿;⑤有反流误吸及高度危险的患儿。
1.2 麻醉方法与监测
麻醉前准备:所有患儿术前均禁食6 h、禁饮2 h;在病房开通静脉通路;患儿入室后监测无创血压(NIBP)、心率(HR)、脉搏血氧饱和度(SpO2)、脑电双频指数(BIS)。三方核对无误后,先予以丙泊酚2.5~3.5 mg/kg,待患儿入睡后,确认无面罩通气困难后,再予以芬太尼3~5 μg/kg、顺式阿曲库铵0.10~0.15 mg/kg。待患儿下颌松弛后,I 组置入I-gel 喉罩,A 组置入Air-Q 喉罩。两组患儿喉罩型号选择均按照以下标准:5~10 kg 患儿使用1.5 号喉罩;10~20 kg 患儿使用2 号喉罩;20~30 kg 患儿使用2.5 号喉罩;30~50 kg 患儿使用3 号喉罩。对于A 组患儿,均以测压器进行充气,保证充气后压力小于30 cmH2O(1 cmH2O=0.098 kPa)。两组患儿均由同一名有经验的麻醉医生负责喉罩置入。如出现喉罩置入时有阻力、置入后对位不良发生漏气、机械通气后气道阻力≥25 cmH2O 等现象,则重新置入喉罩,若置入3 次仍出现上述情况则更改为气管插管,并退出本研究。所有纤支镜检查均由同一名操作熟练的医生完成。操作过程中在BIS 监测下以丙泊酚与瑞芬太尼维持麻醉深度(BIS 值维持在40~60 之间),操作结束时停用麻醉药物。
1.3 观察指标
①血流动力学指标:记录每例患儿麻醉诱导前(T0)、置入喉罩后即刻(T1)、拔出喉罩时即刻(T2)的平均动脉压(MAP)与HR;②喉罩置入情况:记录每例患儿喉罩置入时间、置入次数;③声门显露情况:记录每例患儿纤支镜下直视所见声门和会厌的情况(4 级:只看到声门:3 级:可见声门和会厌后部:2 级:可见声门和会厌前端:1 级:不见声门);④术中喉罩移位情况与操作者满意度:记录每例患儿纤支镜操作时长、术中喉罩调整位置的次数与纤支镜操作者对每例病例的操作条件满意度,0~10 分,0 分为最不满意,10 分为最满意;⑤术后咽痛与声嘶情况:记录两组患儿术后咽痛情况(0 级:完全无痛:l 级:轻微痛;2 级:与感冒时咽痛程度相似;3 级:比感冒时咽喉痛严重);声嘶情况(0 级:无声嘶;1级:轻度声嘶,声音嘶哑只有自己能感觉到;2级:声嘶情况父母也能察觉:3 级:重度,不能发音)。
1.4 统计学方法
以SPSS 18.0 软件进行统计学分析。计量资料以均数±标准差()表示,两组间比较采用配对t检验或独立样本t检验;计数资料以百分率(%)表示,比较采用chi-square test 或Fisher 确切概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿一般资料比较结果
两组患儿一般资料比较差异均无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患儿一般资料比较(n=50)
2.2 两组患儿血流动力学指标比较
两组患儿T0、T1、T2的MAP、HR 比较,差异均无统计学意义(P>0.05),见表2。
表2 两组患儿血流动力学指标比较(n=50,)

表2 两组患儿血流动力学指标比较(n=50,)
注:1 mmHg=0.133 kPa。
2.3 两组患儿喉罩置入情况、声门显露程度、喉罩移位情况等比较
两组喉罩置入时间比较,I 组少于A 组,差异有统计学意义(P<0.05);两组喉罩置入次数比较,I 组少于A 组,差异有统计学意义(P<0.05);两组置入纤支镜后声门显露程度比较,差异无统计学意义(P>0.05);两组纤支镜操作时间差异无统计学意义(P>0.05);两组在操作过程中喉罩调整次数,I 组少于A 组,差异有统计学意义(P<0.05);两组操作者满意度比较差异无统计学意义(P>0.05)。见表3。
2.4 两组患儿术后咽喉疼痛与声嘶情况比较结果
两组患儿术后咽喉疼痛情况比较,I 组低于A组,差异有统计学意义(P<0.05);两组患儿术后声嘶情况比较,差异无统计学意义(P>0.05)。见表4。

表3 两组患儿喉罩置入情况、声门显露程度、喉罩移位情况等比较(n=50)
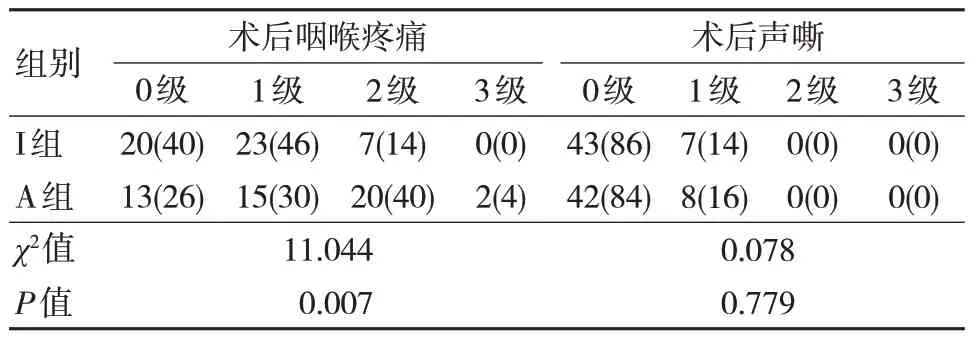
表4 两组患儿术后咽喉疼痛与声嘶情况比较 [n=50,n(%)]
3 讨论
本研究发现,免充型I-gel 喉罩与充气型Air-Q喉罩均可为儿童纤支镜检查创造良好的操作条件。但是,I-gel 喉罩的置入更加方便,操作过程中的移位发生的更少,减少了术中调整喉罩的次数。同时,患儿术后咽喉部疼痛的发生率更低。
I-gel 喉罩较充气型喉罩罩体的体积更小[8],因此置入时所需的张口度要求更低,也不容易损伤牙齿。特别对于处于换牙期间的儿童而言,罩体更小的喉罩在置入时更加安全、方便[9]。I-gel喉罩虽然罩体较小,但是置入后在纤支镜下观察声门和会厌,声门与会厌显露良好。国内外的一些研究均提出[10],在置入I-gel 喉罩后再使用纤支镜引导下进行气管插管,其声门暴露程度与插管成功率均不低于Air-Q、Ambu Aura-i 等充气型插管喉罩。这可能与I-gel 喉罩的罩体据咽喉部解剖结构设计出会厌的压迹,置入后与喉周组织呈“镜像”吻合相关[11]。Air-Q 喉罩在罩口处有一楔形凸起便于引导气管导管上翘进入气管[12],因此置入Air-Q 喉罩后,纤支镜观察到声门暴露良好[13]。虽然较之成人,儿童的会厌狭长、下垂,声门位置较高,但是得益于I-gel 喉罩与Air-Q 喉罩的特殊设计,均能很好的显露声门,为纤支镜操作创造了良好的操作条件。
但是纤支镜操作不同于气管插管,在操作过程中可能有多次出镜、进镜,还可能需要多次旋转纤支镜。这些操作都可能造成喉罩的移位,发生通气不良,需要重新调整位置。I-gel 喉罩的罩体由柔软的凝胶状透明医用级热塑性弹性体制成,在放置过程中罩体可随着口咽部的解剖变化小幅度改变外形,使之切合人体的解剖结构凝胶材料相较于其他喉罩的套囊样结构[14],可与咽部组织紧密贴合,达到良好的固定效果,且较之充气型喉罩不存在因充气量的差异导致罩体形状各有不同而影响喉罩的固定效果[15]。其罩柄整合牙垫区的加宽和凹面,可减少轴向旋转的风险[16]。通气管的弯曲度设计也符合口咽喉部的生理解剖曲度。因此I-gel 喉罩较之充气型喉罩更能耐受纤支镜检查过程中相对较为频繁的出镜、入镜与纤支镜方向调整,而较少发生移位。
由于I-gel 喉罩罩体前端相对充气型喉罩更加窄小、罩体材料更柔软、不存在充气压力过高的风险、和咽喉部组织贴合更好、操作过程中移位发生的更少,因此对咽喉部组织的损伤相对更少,术后咽喉部疼痛的发生率较充气型喉罩更低[17-18]。同时I-gel 喉罩还具有良好的气道密封性[19],国内外最近的研究均提出,在腔镜手术、侧卧位手术甚至部分俯卧位手术下使用I-gel 喉罩,也能较好地固定并保证良好的密封压,未见返流、误吸的发生[20]。
综上所述,由于儿童对缺氧的耐受性差、更容易发生喉痉挛等,要求在更完善的气道管理下进行纤支镜检查。I-gel 喉罩用于儿童纤支镜检查,其置入更加容易,操作过程中移位发生率较低,术后咽喉疼痛较少,是较为适合儿童纤支镜检查的气道管理方法。
