穿刺致腹膜后血肿覆膜支架治疗1 例
2021-05-06程守全王诚张庆桥谢冰
程守全 王诚 张庆桥 谢冰
1 临床资料
患者 女,27岁。主因“体检发现房间隔缺损2年,介入封堵术后3 d”于2018年4月6日入住徐州医科大学附属医院心内科。患者2年前体检时听诊发现心脏杂音,一直未予重视及诊治。患者自诉平时偶有心悸、胸闷不适,日常活动不受限。2018年3月30日就诊于江苏省徐州市某县人民医院,超声心动图示:先天性心脏病、房间隔缺损(继发孔型)。2018年4月3日于外院房间隔缺损介入封堵术。术中穿刺右侧股静脉(穿刺2次),置入6 F鞘管,术中使用普通肝素100 U/kg,手术过程顺利。术后予以依诺肝素钠(1 mg/kg)抗凝、阿司匹林(100 mg、每日1次)抗血小板治疗。术后第2天患者出现腹胀,伴恶心、呕吐,呕吐为胃内容物,感四肢乏力,化验示贫血(具体不详)。停用依诺肝素钠,继续观察,腹胀症状进行性加重,为求进一步诊治就诊于徐州医科大学附属医院。患者既往体健,否认血液系统疾病及外伤史。入院查体:血压110/70 mmHg(1 mmHg=0.133 kPa),口唇无发绀,两肺呼吸音清,未闻及干湿性啰音;心脏浊音界不大,心率90次/分,各瓣膜听诊区未闻及病理性杂音;腹部膨隆,全腹压痛,无反跳痛,肝脾肋下未触及,双下肢不肿。入院后急查盆腔CT示:膀胱腔内示导尿管影,盆腔偏右侧示团块状高低混杂密度影,大小约104 mm×115 mm,病灶似有包膜(图1)。急查生化检查示:血红蛋白70 g/L,血小板计数118×109/L,谷草转氨酶19 U/L,谷丙转氨酶29 U/L,肌酐64 μmol/L,凝血功能正常。
急请介入放射科会诊,与患者及家属沟通后,2018年4月6日于数字减影血管造影室穿刺左侧股动脉并置入4 F鞘管,引入4 F Crobra导管至右侧髂总动脉造影未示对比剂外渗表现(图2);再穿刺左侧股静脉置入4 F鞘管,引入4 F单弯导管至右侧股浅静脉上段行造影示右侧髂外静脉可见对比剂外渗,考虑髂外静脉破裂出血(图3);穿刺右颈内静脉,置入12 F导管鞘,经鞘管引入直径11 m m Via ba h n覆膜支架,复查造影未再见明显对比剂外渗表现(图4 ~5),安返病房。术后第2天行腹部立位平片示:腹部肠管积气明显,未见明显气液平面及膈下游离气体。血红蛋白4月7日67 g/L,4月8日66 g/L,4月10日74 g/L,4月13日69 g/L。4月12日(术后第6天)、5月22日(术后半个月)均复查盆腔CT,具体结果见图6~7。
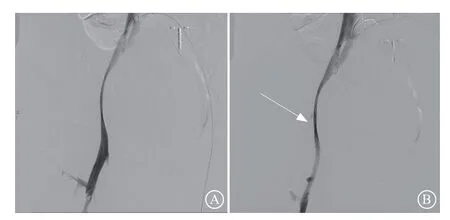
图 3 静脉造影 A.右侧髂外静脉造影未见对比剂外渗;B. 右侧髂外静脉延迟造影可见对比剂外渗(箭头所示)
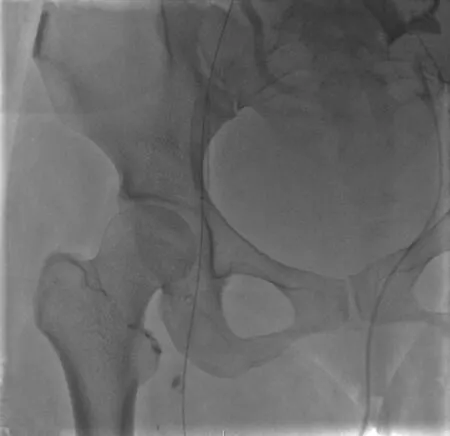
图 4 腹膜支架置入术后
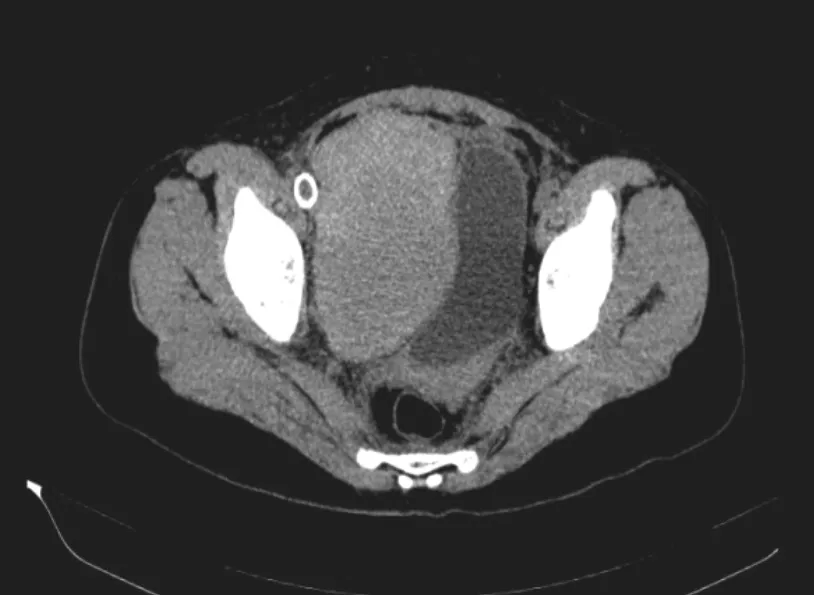
图 6 4月12日(术后第6天)复查盆腔CT示:盆腔右侧示团块状异常密度影,边界尚清,大小约114 mm×74 mm,病灶似有包膜,周围组织受推移,病灶右侧示环状致密影
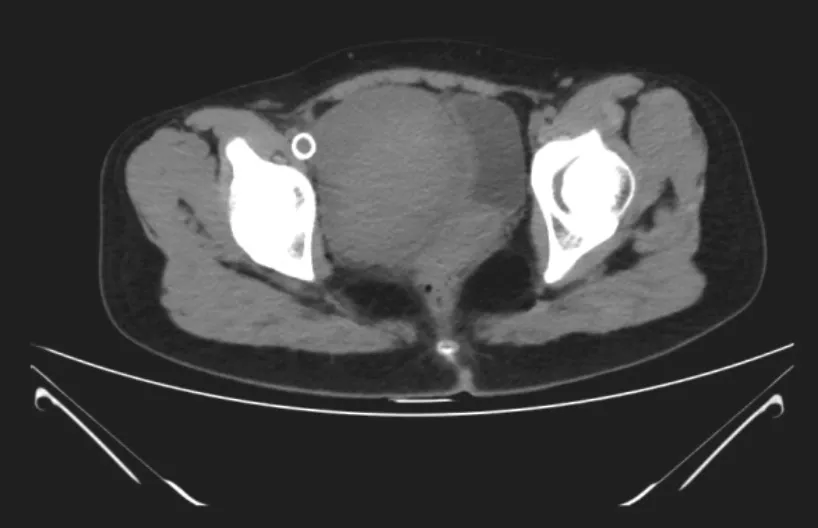
图 7 5月22日(术后半个月)复查盆腔CT:盆腔右侧示团块状异常密度影,边界尚清,密度欠均匀,大小约101 mm×74 mm,病灶似有包膜,周围组织受推移,病灶右侧示环状致密影
2 讨论
腹膜后间隙范围大,组织结构较为疏松,故出血时局限性较差,容易在腹膜后间隙内扩大形成血肿。由于腹膜的特殊结构而导致的腹膜后血肿(retroperitoneal hematoma,RPH)症状不明显或表现为其他腹部疾病的症状,早期容易被忽略或诊断不足。RPH多常见于股动脉穿刺,股静脉穿刺所致巨大RPH较少见。本例患者RPH形成原因考虑可能与以下因素相关:(1)穿刺点的位置偏高;(2)穿刺及置管方向与血管走行不一致;(3)置管过程中遇到阻力时暴力操作;(4)术中及术后使用抗凝剂及抗血小板药物。
Kamal等[1]报道,发生RPH中位年龄为56岁(20~93岁),RPH中女性占62%。在报道的78例患者中,使用抗血栓药物时的自发性RPH占41%,未使用任何抗血栓药物时的自发性RPH占27%;使用抗血栓药物时手术相关RPH占13%,未使用抗血栓药物时手术相关RPH占10%;使用抗血栓药物时创伤/跌倒相关RPH占8%,未使用抗血栓药物时的创伤/跌倒相关RPH占1%。50%的患者未同时使用任何抗血栓药物。其余50%的患者中,冠状动脉疾病、深静脉血栓形成和心房颤动是使用抗血栓药物的前3个适应证。Ibrahim等[2]报道,临床最常见的症状是腹痛,其次是血红蛋白水平降低。González等[3]研究中,53%的患者在就诊时存在休克。Sahu等[4]报道RPH诱导的股神经病变发生率非常高(约26%),但大部分患者的血肿(60%)局限于髂腰肌。超声心动图和计算机断层扫描等影像学检查在罕见和具有挑战性疾病的诊断和治疗中具有重要作用[5-7]。密度随着血肿时间的变化而变化,急性血肿通常为高密度(40~60 HU),由于血红蛋白进行性溶解,慢性血肿呈低密度。同样,在超声检查中,回声也随时间而变化。大部分患者仅通过药物即成功治疗(59%),药物包括静脉输液、输注血液制品、使用逆转剂(维生素K、硫酸鱼精蛋白等);其余41%的患者需要通过手术或介入放射学方法[1]。继发于占位效应的腹腔内间隔室综合征或器官功能障碍是可能需要紧急手术干预的其他极其重要的并发症[8]。存在明显RPH的患者因损伤血管暴露相对困难,静脉的整体脆弱性使其成为缝合的困难目标。血管内治疗是较理想的方法,这种方法涉及使用覆膜支架,可以快速安全地止血,同时保持血管完整性。但美国食品药品监督管理局尚未批准覆膜支架用于治疗静脉RPH。关于静脉RHP中应用覆膜支架的文献报道有限。支架方法的另一个缺陷是适当的尺寸,Mahima等[9]通过使用血管内超声导管进行了调整。Vicente等[10]通过测量对侧髂外静脉,将支架尺寸增大约20%,以避免支架移位。静脉系统是一种低流量系统,理论上存在覆膜支架血栓形成的风险,文献中相关的报道很少。覆膜支架置入是快速治疗危及生命的髂静脉损伤的有效方法[9]。
目前关于R P H 相关死亡率的文献数据各不相同(0.6%~70%)[11]。Kamal等[1]报道3年随访死亡率为6.4%(不包括7.8%失访)。没有关于RPH病例随访的严格建议或指南。通常做法是在随访时重新评价患者的任何持续或新发症状、临床检查、重复全血细胞计数。Kamal等[1]随访中84%的患者症状消失。
总之,所有表现为腹痛、腹部肿块、髋部疼痛、轻瘫、不明原因血红蛋白下降和低血压的患者均应考虑RPH的可能性。创伤(包括跌倒、手术或既往干预和使用抗血栓药物)是诱发因素,在任何特定的RPH患者中必须仔细排除。药物治疗是大多数患者的主要治疗方法,只有一小部分需要手术和血管栓塞。
