盆腔脂肪增多症3 例诊治报道
2021-04-23刘磊蔡振贤李传洪王峰
刘磊 蔡振贤 李传洪 王峰
1 西藏大学医学院 2 西藏自治区人民医院泌尿外科 西藏拉萨 850000
盆腔脂肪增多症(Pelvie Lipomatosis PL)是一种病因未明的罕见疾病,系以直肠和膀胱周围盆腔空间内正常脂肪组织的过度增生为特征的良性疾病[1]。盆腔脏器周围大量成熟的脂肪组织增生使周围间隙减小,压迫并牵拉膀胱、输尿管、肠道以及周围相邻组织器官,进而导致相应的泌尿系统、消化系统及部分心血管系统症状表现。随着影像学及诊疗技术的发展,盆腔脂肪增多症被越来越多的医生所认识。鉴于我区高海拔地区没有盆腔脂肪增多症的报道,现结合我院收治3例患者的临床症状、病理特点以及诊断情况,结合文献复习讨论如下。
1 病例资料
1.1 病例1
患者,男,33 岁。体检发现双肾积水4 月余,自诉无排尿困难尿痛,尿急,夜尿增多等症状。期间服用藏药治疗,效果不佳。入院查体:BMI:22.41kg/m2,血压:119/75mmHg.腹部平软未扪及肿块,双肾区、双侧输尿管走行区无明显压痛及叩击痛。尿常规正常。尿动力学报告:充盈期膀胱感觉良好,顺应性好;排尿期最大逼尿肌压力约为164cmH2O,最大尿流率约为22ml/s;自由排尿量124ml,最大自由尿流率25ml/s。泌尿系超声:双肾积水伴双侧输尿管扩张,不除外膀胱输尿管连接部狭窄,膀胱位置偏高。CT 泌尿系CTU 可见:双侧输尿管上段“s”型折叠,输尿管近旁观处未见造影剂充盈,双侧输尿管明显扩张,未见明确阳性结石;盆底筋膜稍厚;膀胱体积小。MRI盆腔增强可见:盆腔内脂肪增多,其内见多发索条状低信号影,邻近膀胱及乙状结肠明显受压改变,膀胱形态不规则,膀胱颈部呈长条状改变;乙状结肠局部走行僵直。
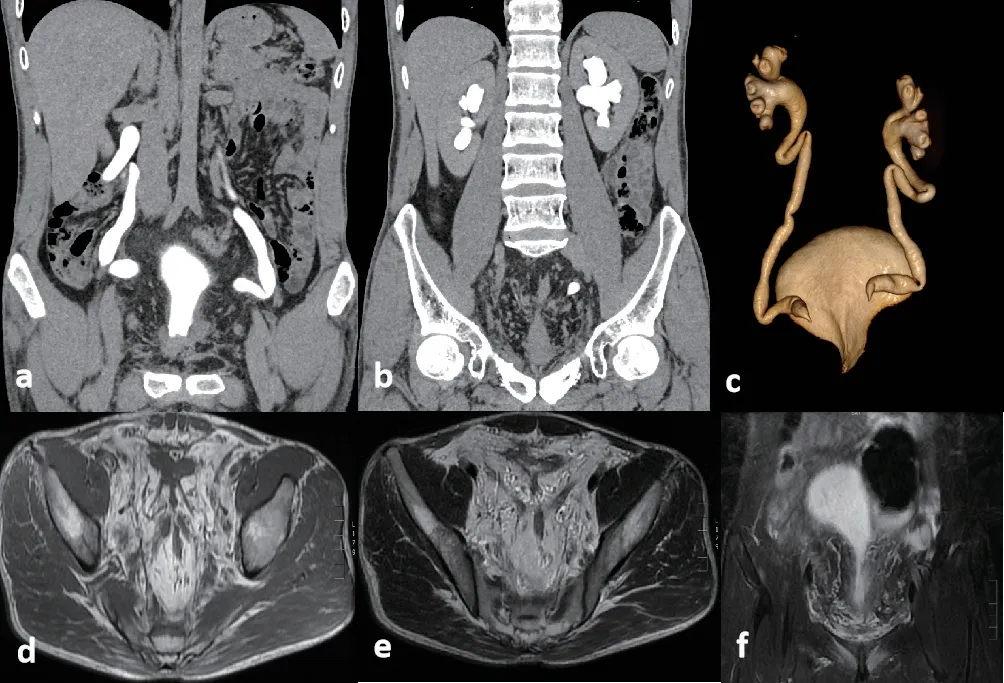
患者男性,33 岁,图a、b 为,CTU 冠状位重建图,图c 为CTU 三维重建图;图d、e 为轴位T1 加权及T2 加权,图f 为冠状位T2 压脂序列。
1.2 病例2
患者,男,45 岁,因双侧腰背部出现无明显诱因疼痛1 年余入院,疼痛呈间断性钝痛。自诉无排尿困难、血尿,无尿频、尿急、尿痛,无排便异常等症状。入院查体:BMI:29.30kg/m2,血压:130/87mmHg。双侧肾区无明显压痛、有扣击痛,下腹部未触及明显肿物及异常膨隆。尿常规正常,血肌酐:107μmol/L。腹部超声检查示:双侧输尿管扩张伴双肾积水。全腹部CT:膀胱形态不规则,壁局限性不规则增厚;双肾积水,中上端走行迂曲;双测肾周脂肪囊内可见少许条索影。泌尿系CTU 可见:膀胱形态不规则,前缘局部囊性突起,后壁及左侧壁弥漫性增厚,周围脂肪间隙稍模糊,病灶累及双侧输尿管膀胱入口处。MRI 盆腔平扫示:膀胱占位病变术后,膀胱壁不均匀增厚,以左侧壁及后壁为著,形态不规则,浆膜面稍毛糙,周围脂肪间隙稍模糊。患者于2019 年05 月行膀胱镜检查术+经尿道膀胱肿瘤电切活检术。术中可见:后尿道延长、膀胱颈明显抬高。术后病理诊断:腺性膀胱炎。根据综合影像特征、临床表现及术后病理,诊断为盆腔脂肪增多症合并腺性膀胱炎。
1.3 病例3
患者,男,21 岁,因尿频尿急3 年余入院。3 年前无明显诱因出现尿频尿急,腰痛、发热,夜尿5~6 次。入院查体:BMI:28.23kg/m2,血压:121/83mmHg。双肾区压痛及叩击痛可疑,腹部未触及明显肿物及异常膨隆。血常规WBC:14.8x 109/L;尿常规WBC:17895.10/uL 泌尿系超声检查示:双肾积水。膀胱残余尿测定:排尿后膀胱内残余尿量约16ml。CT 全腹部平扫示:双肾输尿管全程扩张。MRU(中腹部+盆腔),MRI盆腔平扫示:双侧肾盏、肾盂及输尿管全程扩张,双侧输尿管局部迂曲折叠。左肾门腹膜后脂肪间隙较模糊。患者于2019 年05 月行膀胱组织活检+经尿道输尿管镜检查,术中窥查见:膀胱颈部后唇部抬高明显,向下后方极度按压后输尿管进入膀胱内,后尿道明显延长,膀胱容量小,黑色0.275inc 斑马导丝不能通过双侧输尿管口。术后病理诊断:被覆尿路上皮慢性炎。
2 讨论
PL 患者大多为男性,男女比例为18:1。由于此病早期无典型的临床症状和体征,且发病率低(0.6~1.7/10 万)[2],容易被医生误诊漏诊。随着疾病的进展,患者时常以出现梗阻性肾病及慢性膀胱炎等并发症而就诊[3],近一半的患者以LUTS 为主要表现[4];部分表现为肾盂积水等导致的腰背部疼痛;22%患者还可表现为便秘、恶心、厌食、便血等消化系统症状[5]。约30%PL 患者就诊时合并高血压[6]。
PL 患者的临床诊断主要依赖具有特征性的影像学检查及肛门指诊辅助。肛门指诊可触及前列腺抬高,不易触及其尖部,但有时肛门指诊容易将增厚的脂肪组织误诊为肥大的前列腺组织。75%的盆腔脂肪增多症患者膀胱黏膜病理改变为增生性改变(腺性膀胱炎、囊性膀胱炎或滤泡性膀胱炎),其中40%为腺性膀胱炎[7]。当腺性膀胱炎患者行膀胱镜检查时,见膀胱颈部抬高明显,不易进入膀胱内,后尿道明显延长时应怀疑盆腔脂肪增多症的可能。超声图多显现膀胱周围大量中高回声,膀胱位置增高,膀胱直肠陷凹充满高回声并伴有不同程度的尿残留[8]。下腹部X 线膀胱及输尿管周围可呈现“骨盆透明征”,整个膀胱可呈现“葫芦状”“倒降落伞状”“倒梨形”等。Moss 等人将膀胱抬高,变形伸长;乙状结肠受压伸直和输尿管正中移位等线表现归纳为三联征[9]。CT 分辨率要明显高于X 线,可以区分脂肪组织与其他组织。CT 表现对于PL 具有诊断意义,可见膀胱、输尿管及直肠周围出现大量低密度脂肪影,是盆腔脂肪增多症的CT 特征性表现。也可显现出盆腔内脏器的受压、移位情况,如膀胱形状不一及抬高表现;前列腺、精囊位置抬高,精囊和膀胱后壁之间的间隙增宽等 。周良平认为诊断盆腔脂肪增多症的最佳影像学检查方法为MRI,具有特异性,尤其是矢状面T1WI 膀胱形态指数和膀胱精囊角的测量对本症的定量诊断最有价值。MRI 可见膀胱周围充满短T1、长T2 的特征性脂肪信号,另外也可见膀胱受压、颈部延长等间接性征象[10]。
PL 目前尚无确切病因,Morettin 认为此病可能与下尿路感染有关,炎症使脂肪组织过度增生;也有人认为PL 为肥胖症患者的局部表现症状[11],但也有学者认为其与肥胖无关。按照此前中国标准性BMI 指数大于28kg/m2为肥胖,此次3 例男性患者BMI 分别为22.41kg/m2、29.30kg/m2、28.23kg/m2,有两例为肥胖症患者。此外也有学者指出激素分泌异常、脂蛋白异常代谢、局部炎性反应等也会增加[12]。国外学者认为PL可能还与HMGI-C 基因有关[13],推测可能为遗传性疾病。
因PL 患者早期无明显典型临床症状,就诊时有29.0%的患者已有肾功能不全,8.5%的患者已发展为肾衰竭。钱晓妹在医疗损害鉴定中报道因院方早期两次漏诊盆腔脂肪增多症而加重患者病情,鉴定院方负有25%的诊疗过错责任[14]。由此可见结合临床症状及影像学检查早期确诊,避免病情加重向肾衰竭发展以及引起医疗纠纷显得尤为重要。
我院3 例藏族PL 患者均为男性,年龄为20~50岁之间。入院查体无明显特异性阳性体征,入院血压正常,双肾区、双侧输尿管走行区、膀胱区无明显触压叩击痛及扪及明显包块,两人无LUTS 症状;按国际体质指数标准,其中两人BMI >28 为肥胖体质;患者尿培养白细胞数均增高。泌尿系影像学表现:①提示盆腔内炎性渗出改变;三例患者均有双肾积水表现,符合泌尿系炎性病变特征,其中两人术中膀胱活检组织为腺性膀胱炎和被覆尿路上皮慢性炎;均未见阳性结石影;②盆地筋膜增厚表现;盆腔内脂肪增多,其内见多发索条状低信号影 CT 有脂肪密度且无侵犯周围脏器征象,仅为单纯的压迫;表现为膀胱、前列腺及直肠等周围脂肪组织的不良增生。③脂肪组织以膀胱及乙状结肠周围居多,并有明显受压改变;膀胱形态不规则,变形拉长呈长条状,体积显示缩小,膀胱壁增厚;乙状结肠局部走形僵直,周围脂肪间隙稍模糊。④双侧输尿管全程扩张积水,走形呈迂曲折叠状。⑤前列腺及双侧精囊腺大小形态可。可见PL 患者临床症状无明显的特异性,但影像学检查具有较高的特异性。
盆腔脂肪增多症缺乏公认的治疗措施。保守治疗如长期服用抗生素、激素以及节食等,疗效缺乏肯定。盆腔脂肪增多症是良性疾病,但是无论保守治疗或者手术治疗,都应保持长期的随诊,以此判断病情是否进展或评价手术疗效。
