基于Bobath理念的核心稳定性训练对痉挛型脑性瘫痪儿童运动功能的影响
2021-04-23孙耀金张晓琴赵晓科
孙耀金,张晓琴,汤 健,赵晓科,贺 然
南京医科大学附属儿童医院,江苏 南京210006
脑性瘫痪是常见的神经系统疾病,以痉挛型脑性瘫痪(spastic cerebral palsy,SCP)较为常见,发病率约60%,主要患病人群为儿童。SCP会对儿童的运动功能发育造成严重的影响,不利于其成长[1]。常规康复治疗可改善SCP儿童痉挛症状及运动功能,但受个体差异、患儿配合度不高、SCP病情复杂等因素影响,临床疗效不一[1],如何更好地促进SCP儿童运动功能恢复是临床关注的热点。SCP儿童发育未成熟的中枢神经系统受到损伤引起运动和姿势异常,患儿运动自我控制能力差,各种姿势异常,姿势稳定性差,严重时表现为双脚不会行走甚至不会坐起、站立等,这将严重影响患儿的生存质量,给患儿及其家庭带来沉重负担。因此采取适当的康复训练方法提高SCP儿童运动功能恢复至关重要。核心稳定性训练是一项平衡训练方法,具有促进运动功能恢复的作用,常规康复治疗注重对患者康复训练时肢体异常姿势的纠正,而核心稳定性训练更注重患者核心肌群的控制,有助于提升患者平衡能力[2];Bobath理念是一种神经发育促进技术,可改善机体运动发育,作为一种神经生理疗法能够减轻痉挛,强化患者运动自主性,可抑制异常姿势,促进正常姿势的发育和恢复,对中枢神经损伤的患者具有较好的疗效[3]。基于Bobath理念进行核心稳定性训练可在增强患者核心肌群基础上借助反射抑制修复患者中枢神经损伤,并在肢体运动与神经生理2个方面促进患者的康复,其联合康复治疗更具临床应用价值。本研究基于Bobath理念对SCP儿童进行核心稳定性训练,取得良好疗效,现报道如下。
1 临床资料
1.1 病例选择标准
1.1.1 诊断标准 符合《小儿脑性瘫痪的定义、诊断条件及分型》[4]中有关SCP的诊断标准,并经实验室、影像学等检查确诊。
1.1.2 纳入标准 ①年龄:1~6岁;②病程:1~24周;③改良Ashworth量表(modified ashworth scale,MAS)评分≥1分;④患儿可自主配合,或在家长协助下完成训练;⑤患儿家属知晓研究方案并签署知情同意书。
1.1.3 排除标准 ①有脊髓炎、肌骨关节畸形、关节炎等疾病;②外伤性脑损伤、高血压等所致运动功能障碍;③合并有严重心、肝、肾等重要脏器疾病;④有健侧肢体残疾或诱发严重疼痛疾病。
1.1.4 中止和脱落标准 ①治疗依从性不强;②中途退出本研究;③病情恶化或新发其他疾病不适合继续观察者。
1.1.5 样本量估算 根据现况调查中样本量的估算公式n=K×[(1-p)/p](p为预计发病率),按照容许误差10%计算,K=10[2];并依据前期临床研究及流行病学调查,设预计发病率为5%~10%,可计算n值的范围为90~190;在选择90例SCP儿童时,发病率接近8%,故可推测当样本量>90例时,符合现况调查中样本量估计值大小。
1.2 一般资料
选取2018年1月—2019年9月在南京医科大学附属儿童医院康复医学科进行治疗的SCP儿童124例。按照随机数字表法分为对照组和观察组,每组62例。2组性别、年龄、病程、体质量指数(body massindex,BMI)、MAS分级等一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究方案经南京医科大学附属儿童医院伦理会批准(伦理审批号:201907217-1)。
表1 2组一般资料比较(±s)Table 1 Comparison of general data between two groups(±s)

表1 2组一般资料比较(±s)Table 1 Comparison of general data between two groups(±s)
组别对照组观察组例数62 62性别MAS分级男女40 36 22 26年龄/岁3.28±0.68 3.42±0.71病程/周8.17±1.11 8.32±1.17 BMI/(kg/m2)18.42±2.15 18.57±2.21 1+级97 2级2 1 3级2 6 25 22 4级68
2 方 法
2.1 治疗方法
2.1.1 对照组 给予常规康复治疗,包括抗痉挛(关节活动、被动牵拉)、作业、语言、按摩、运动训练(躯干旋转、髋内收、骨盆旋前及控制、肢体活动、站坐及平衡、提腿行走、屈膝)等[5]。1次/d,40 min/次,6 d/周,共持续治疗3个月。
2.1.2 观察组 在对照组基础上给予基于Bobath理念的核心稳定性训练[6],包括静态训练和动态训练。1次/d,80 min/次,6 d/周,共持续治疗3个月。
2.1.2.1 静态训练 包括髋伸展(患者取双手平放侧卧位,下肢缓慢上抬至最大范围后向后伸至最大范围)、髋膝踝屈曲(患者取双手平放仰卧位,双腿并拢缓慢屈曲至髋膝踝关节最大角度,医务人员不增加阻力及助力下稳握双膝)、桥式(患者取仰卧位,双手支撑下双脚用力抬起躯干及臀部)、点支撑(患者取手膝跪位,手膝两点对角线跪位支撑并交替)训练。每项训练5 min,以保持动作5 s,休息5 s的方式进行,持续训练20 min。
2.1.2.2 动态训练 包括划桨(患者坐于Bobath球,双手伸展呈划桨姿态两侧交替运动)、躯干支撑(患者双下肢置于Bobath球,双脚并拢、双手平直支撑于地面后,交替单手支撑平衡)、躯干旋转(患者坐于Bobath球,借助玩具等引导向侧面、上部、下部等方向屈伸,双上肢向外平伸并左右交替旋转同时躯干向对侧旋转)、追视玩具(患者保持仰卧位,在患者面前吊起玩具进行左右移动,让患者跟随玩具移动头部)训练。每项训练5 min,以保持动作5 s,休息5 s的方式进行,持续训练20 min。
2组训练期间遵从强度由低到高、难度由小至大的原则,对不能完全自主完成训练动作者可在医务人员或家属协助下完成,治疗期间注意保障SCP儿童的治疗安全性。
2.2 观察指标
2.2.1 双下肢痉挛状态评估 于治疗3个月后采用改良的Ashworth量表法(modified Ashworth scale,MAS)[7]评估患者双下肢肌张力,肌张力分级标准为:1、1+、2、3、4、5级,等级越高表示痉挛状态越严重。治疗后痉挛分级下降1~2级,表示症状缓解为有效;若分级下降>2级,症状有所改善为显效;未达上述标准为无效[8]。

2.2.2 运动功能评分 于治疗前及治疗1、3个月后采用Peabody精细运动发育量表(Peabody developmental motor scale-fine motor,PDMS-FM)和粗大运动功能量表(Gross motor function measure-88,GMFM-88)分别评估患者的精细及粗大运动功能。其中PDMS-FM采用3级评分法(1~3分),包括抓握、视觉-运动整合、精细动作发育商等,评分越高表示精细运动功能越好[9]。GMFM-88采用4级评分法(1~4分),包括走跑跳、翻身、坐、爬跪、站、卧等,评分越高表示粗大运动功能越好[10]。
2.2.3 平衡能力评分 于治疗前及治疗1、3个月后采用Berg平衡量表(Berg balance scale,BBS)评估患者的平衡能力。该量表共14项,采用5级评分法(1~5分),评分越高表示平衡能力越好[11]。
2.2.4 日常生活活动能力评估 于治疗前及治疗1、3个月后采用日常生活活动能力量表(activity of daily living scale,ADL)评估日常生活活动能力[12]。该量表共50项内容,评分越高表示日常生活活动能力越好。
2.3 统计学方法
采用SPSS 22.0统计软件进行数据分析。计量资料符合正态分布,数据采用(±s)表示,两组间比较采用两独立样本t检验;组内不同时间点比较采用重复测量方差分析,事后两两比较,若数据符合方差齐性,采用LSD-t检验方法,若不符合采用Games Howell法。计数资料采用χ2检验。等级资料采用Kruskal-Wallis H秩和检验。P<0.05为差异具有统计学意义。
3 结 果
3.1 治疗完成情况
124例SCP患儿在治疗过程中,对照组和观察组分别有2例因治疗依从性不强中途退出研究,最终2组分别纳入60例。
3.2 2组治疗后双下肢痉挛状态比较
见表2。
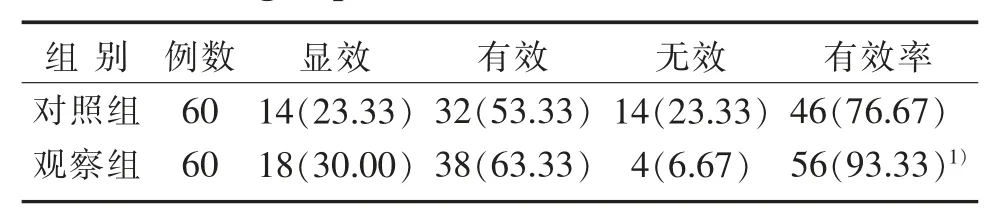
表2 2组治疗后双下肢痉挛状态比较[n(%)]Table 2 Comparison of spasticity in lower limbs between two groups after treatment[n(%)]
3.3 2组治疗前后PDMS-FM和GMFM-88评分比较
见表3。
表3 2组治疗前后PDMS-FM、GMFM-88评分比较(±s)Table 3 Comparison of PDMS-FM scores and GMFM-88 scores between two groups before and after treatment(±s)分Scores

表3 2组治疗前后PDMS-FM、GMFM-88评分比较(±s)Table 3 Comparison of PDMS-FM scores and GMFM-88 scores between two groups before and after treatment(±s)分Scores
注:与治疗前比较,1)P<0.05;与治疗1个月后比较,2)P<0.05;与对照组同一时间点比较,3)P<0.05。Note:Compared with before treatment,1)P<0.05;Compared with after treatment for one month,2)P<0.05;Compared with the control group at the same time,3)P<0.05.
GMFM-88 66.07±6.82 74.34±7.671)78.91±8.341)2)66.72±6.96 82.75±8.531)3)89.57±9.291)2)3)组别例数对照组60观察组60时间治疗前治疗1个月后治疗3个月后治疗前治疗1个月后治疗3个月后PDMS-FM 71.52±7.48 82.36±8.521)87.34±9.231)2)70.67±7.32 91.54±9.371)3)98.02±10.361)2)3)
3.4 2组治疗前后BBS和ADL评分比较
见表4。
表4 2组治疗前后BBS、ADL评分比较(±s) 分Table 4 Comparison of BBS scores and ADL scores between two groups before and after treatment(±s)Scores

表4 2组治疗前后BBS、ADL评分比较(±s) 分Table 4 Comparison of BBS scores and ADL scores between two groups before and after treatment(±s)Scores
注:与治疗前比较,1)P<0.05;与治疗1个月后比较,2)P<0.05;与对照组同一时间点比较,3)P<0.05。Note:Compared with before treatment,1)P<0.05;Compared with after treatment for one month,2)P<0.05;Compared with the control group at the same time,3)P<0.05.
ADL 42.79±4.72 49.72±5.121)62.34±6.561)2)42.21±4.58 55.31±5.841)3)70.42±7.251)2)3)组别例数对照组60观察组60时间治疗前治疗1个月后治疗3个月后治疗前治疗1个月后治疗3个月后BBS 16.22±1.92 20.24±2.321)28.21±3.081)2)16.56±1.95 25.16±2.831)3)37.59±4.111)2)3)
4 讨 论
SCP是儿童致残的主要疾病之一,主要由大脑发育不全而造成姿势运动紊乱所致,可引起挛缩、畸形、疼痛等[13-14]。在常规康复治疗中,一般采取抗痉挛、作业、语言、按摩、运动训练等康复手段[14-15]。但相关研究表明,SCP儿童发病早期无特异性症状,往往接受康复治疗时病情已较为复杂严重[16-17]。由于SCP儿童机体功能发育未成熟,患者个体差异较大,治疗配合度不高,故治疗难度大,疗效欠佳,部分患者运动功能、平衡能力改善不理想,这将严重影响SCP儿童的生存质量[18-19]。因此,亟需寻找新的康复治疗方案以改善SCP儿童运动功能。
4.1 基于Bobath理念的核心稳定性训练可改善SCP儿童痉挛状态及运动功能
本研究结果显示,观察组痉挛改善有效率明显高于对照组,2组治疗1、3个月后PDMS-FM、GMFM-88评分明显高于治疗前,观察组PDMS-FM、GMFM-88评分明显高于对照组,这表明基于Bobath理念的核心稳定性训练能够改善SCP儿童痉挛状态及促进运动功能恢复。这与HARUYAMA等[18]研究显示Bobath理念可改善SCP患者运动功能,王剑桥等[19]研究显示核心稳定性训练可促进SCP患者运动功能恢复的结论基本一致。这可能是由于常规康复治疗虽可改善SCP儿童肌张力和痉挛而促进运动功能恢复,但受个体差异影响,部分患儿病情复杂,其肌肉张力亢进、原始反射残存、姿势异常等较为严重,影响了康复治疗效果而导致未能有效改善患儿痉挛状态及运动功能[19-20]。本研究基于Bobath理念的核心稳定性训练借助髋伸展、髋膝踝屈曲、桥式、点支撑等静态训练和划桨、躯干支撑及旋转等动态训练,能够提高下肢近端和脊柱、髋、腹结构等人体核心肌肉肌力[16-17],可有效增加身体稳定性,提高核心肌力,从而有利于改善患者运动功能。Bobath理念注重促进正常反射发育、阻止原始反射,在该理念指导下进行核心稳定性训练能够进一步诱导建立正常运动模式及纠正异常模式,不断评价和改进核心稳定性训练对患儿躯干及骨盆核心部位控制能力的改善作用[18-19],进一步加强深层稳定肌和表层运动肌的稳定性,提高SCP儿童的训练效果,使患儿体验了正常的姿势与运动感觉,有利于更好地调节患儿肌张力,改变异常姿势,提高肌力和肢体功能,从而改善患儿痉挛状态,促进生长发育而促进运动功能恢复。
4.2 基于Bobath理念的核心稳定性训练可提高SCP儿童平衡功能及日常生活活动能力
本研究结果显示,2组治疗1、3个月后BBS、ADL评分明显高于治疗前,观察组BBS、ADL评分明显高于对照组,这表明基于Bobath理念的核心稳定性训练能够有效提高SCP儿童平衡功能及日常生活活动能力。这与刘冬芝等[15]研究显示核心稳定性训练联合康复治疗可促进小儿脑性瘫痪患者康复的结论相似。虽然常规康复治疗能够改善SCP儿童痉挛状态及运动功能[14-15],但SCP儿童理解能力有限,治疗依从性常受影响,导致疗效不够稳定。基于Bobath理念的核心稳定性训练,可从神经生理方面促进机体运动发育;核心稳定性训练可增强SCP儿童躯干核心稳定性和平衡能力,提高活动耐力[21],有助于进一步调节患儿肌张力、矫正痉挛与变形[18-19],更好地促进了患儿运动功能的恢复。此外,SCP儿童日常生活活动能力与运动功能密切相关,本研究结果显示,基于Bobath理念的核心稳定性训练能有效改善SCP儿童精细及粗大运动功能,SCP儿童对自身身体的控制能力提高,其平衡能力得到改善,患儿能够较好地维持正确的姿势与运动感觉[16-17],从而促进患者的日常生活活动能力提高。
5 小 结
基于Bobath理念的核心稳定性训练可改善SCP儿童痉挛状态及运动功能,提高平衡功能及日常生活活动能力。但本研究也存在一定的局限性,观察时间较短,且未进行随访,未对基于Bobath理念的核心稳定性训练康复机制进行深入研究等。下一步研究中,我们将开展多中心、随机大样本研究,加强治疗随访跟踪,进一步提高研究科学性,为SCP儿童运动功能的恢复提供更多循证依据。
