重症颅脑外伤患者术后早期呼吸机辅助治疗对患者预后的疗效评价
2021-04-20陈兴军
陈兴军
东海县人民医院重症医学科,江苏东海 222300
颅脑损伤属于临床比较常见的一种外伤病症,根据颅脑解剖位置可将其分为头皮损伤、颅骨损伤及脑损伤,按颅腔内容物是否同外界交通又可分为闭合性颅脑损伤和开放性颅脑损伤,危险程度较高,对患者的健康、生命等造成较严重的危害。通常颅脑损伤的原因在于外力重力撞击头部所致,可能引起患者昏迷、瘫痪、神经功能障碍等[1]。目前临床多采取手术方法治疗,效果良好,但术后患者极容易出现呼吸功能障碍并发症,如未得到及时有效的处理,可能引起缺氧,致死。呼吸机辅助治疗则能够有效帮助患者纠正颅内缺氧问题,提高患者预后质量[2]。该文以2017 年1 月—2020 年4 月该科收治的76 例重症颅脑外伤患者为例,分析早期呼吸机辅助治疗的效果,目的在于探究早期呼吸机辅助治疗对颅脑外伤患者预后的影响。现报道如下。
1 资料与方法
1.1 一般资料
研究对象抽选该院收治罹患重症颅脑外伤患者76 例,均接受手术治疗,随机将患者分为两组。对照组共计患者38 例,男21 例,女17 例;年龄最小为17岁,最大为 82 岁,平均年龄(49.8±2.4)岁。观察组共计患者 38 例,男 22 例,女 16 例;年龄最小为 21 岁,最大为 80 岁,平均年龄(50.1±2.3)岁。对比两组患者基本资料,差异无统计学意义(P>0.05),具有可比性。
纳入标准: 临床确诊均为重症颅脑外伤情况,符合相关标准规定;年龄在17~82 岁之间;均自愿参与该次研究。排除标准:存在手术禁忌的患者;存在精神方面障碍的患者。该次研究经临床伦委会审批许可。
1.2 方法
手术结束后两组患者均转移至ICU 内进行观察,常规处理口腔、鼻腔内分泌物或痰液,及时开展静脉血管补液、脱水剂调控颅内压治疗等,并根据患者病情选择肠内或肠外营养支持,调控水、电解质以及酸碱度等平衡。
其中观察组患者在被转移入ICU 后立即行气管插管使呼吸机治疗,通过人工给氧的方式纠正体内缺氧状态,如患者出现气管直接插管禁忌证则可转为气管切开插管给氧。对照组患者则在转移至ICU 后先使用气管插管导管内给氧,待出现呼吸功能衰竭后转为气管插管呼吸机给氧治疗。
呼吸功能衰竭判断指标为呼吸频率低于10 次/min、动脉血氧分压低于60 mmHg、血氧饱和度低于75%。两组患者在使用呼吸机给氧后均需实时对相关参数进行调整,并对清理出的痰液样本进行痰涂片及药敏试验,以确定病原菌的耐药性情况。呼吸机使用过程中需调整为同步间歇通气模式,并追加呼吸末正压通气,呼吸道出现高反应或拮抗反应时可适当提供镇痛、镇静剂静脉泵入的方式缓解[3]。
1.3 观察指标
分别检测记录两组患者治疗前后血气指标,包括PaO2、PaCO2。利用 NIHSS 量表对两组患者治疗前后神经功能情况进行评估,总分为42 分,分数越高,患者神经缺损情况越严重,反之越低。利用GCS 量表对患者昏迷情况进行评定,总分为15 分,分数越低,患者昏迷程度越严重,反之越轻。对两组患者进行为期3 个月的随访,计算各组患者3 个月生存率及并发症发生率。
1.4 统计方法
采用SPSS 18.0 统计学软件进行数据分析,计量资料的表达方式为(±s),采用 t 检验,计数资料的表达方式为[n(%)],采用 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 血气指标
两组患者治疗前血气指标差异无统计学意义(P>0.05),治疗后观察组患者 PaO2高于对照组,PaCO2低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 治疗前后两组患者血气指标对比[(±s),mmHg]
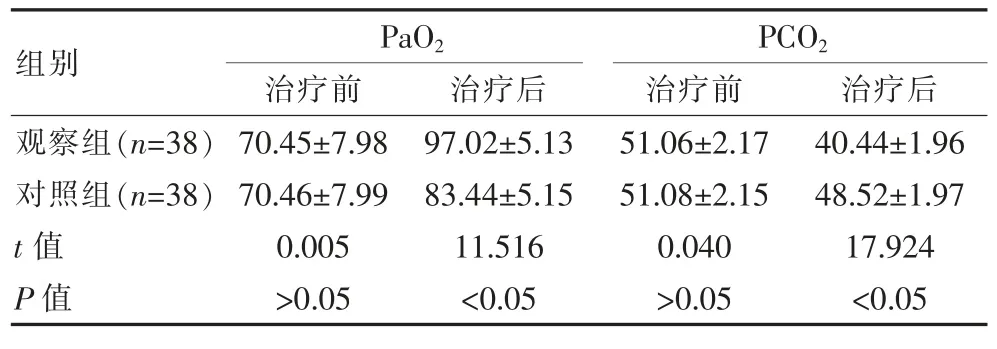
表1 治疗前后两组患者血气指标对比[(±s),mmHg]
组别PaO2治疗前 治疗后PCO2治疗前 治疗后观察组(n=38)对照组(n=38)t 值P 值70.45±7.98 70.46±7.99 0.005>0.05 97.02±5.13 83.44±5.15 11.516<0.05 51.06±2.17 51.08±2.15 0.040>0.05 40.44±1.96 48.52±1.97 17.924<0.05
2.2 神经功能
观察组患者经早期呼吸机辅助治疗后预后神经功能恢复明显优于对照组,差异有统计学意义 (P<0.05)。见表2。
表2 治疗前后两组患者神经功能对比[(±s),分]
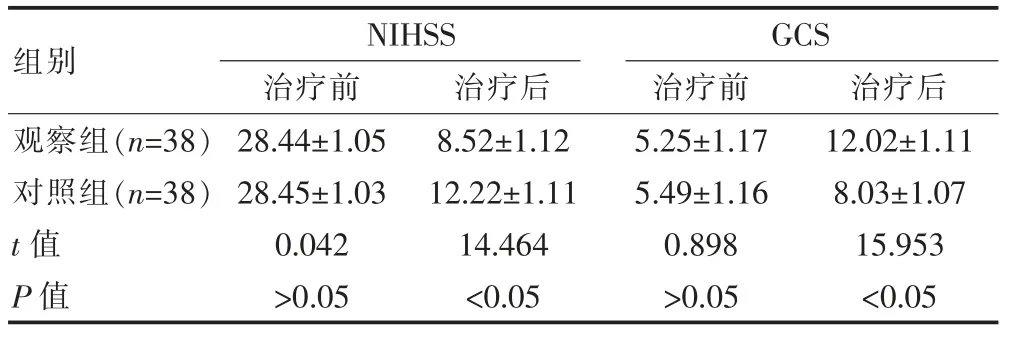
表2 治疗前后两组患者神经功能对比[(±s),分]
组别NIHSS治疗前 治疗后GCS治疗前 治疗后观察组(n=38)对照组(n=38)t 值P 值28.44±1.05 28.45±1.03 0.042>0.05 8.52±1.12 12.22±1.11 14.464<0.05 5.25±1.17 5.49±1.16 0.898>0.05 12.02±1.11 8.03±1.07 15.953<0.05
2.3 3 个月生存率、并发症发生率
观察组患者生存率明显高于对照组,并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
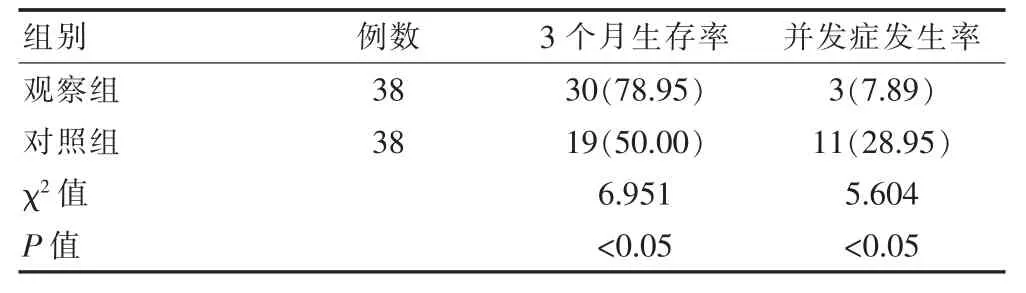
表3 两组患者3 个月生存率、并发症发生率对比[n(%)]
3 讨论
重症颅脑外伤患者通常在术后处于虚弱状态,加之麻醉药物作用使得中枢神经系统抑制,进一步影响人体呼吸功能,常表现为肺部舒张障碍、肺水肿、呼吸紊乱、呼吸衰竭等[4-5]。此时患者处于较为严重的缺氧状态,如直接采取气管插管导管内给氧无法达到氧合目标,而持续缺氧状态后会造成细胞内水肿,从而导致术后并发脑水肿的几率进一步提升,而脑组织损伤还会反向加重中枢神经的抑制程度,造成呼吸功能进一步衰退。如此不断恶性循环后就会使血液中含氧量不断下降,患者致残率、致死率不断提升。术后早期给予机械辅助通气治疗可有效纠正机体内的缺氧状态,也能够为患者术后恢复提供更充足的能量,提高心肌、肺部等主要功能组织的自我修复速率[6-7]。同时,早期机械通气时需开展口腔、鼻腔以及上呼吸道分泌物清理,该操作可有助于降低后续治疗过程中上呼吸道、肺部等并发感染的几率。根据国际医学界研究显示,颅脑损伤术后早期立即开展气管插管机械辅助通气可有效降低临床致残和致死概率,对于患者预后有着明显的正面影响。
通常情况下重症颅脑损伤的患者中,年龄稍长者昏迷时间相对较长,且肺部功能本身较弱;年轻患者群体虽然昏迷时间较短,但由于其自身新陈代谢速率更快,导致上呼吸道、口腔等部位分泌物产生量更大,更容易造成呼吸道阻塞。由此可见,不论患者群体情况如何,采取气管插管呼吸机通气均势在必行[8]。而在传统观念当中,只有已发生呼吸功能衰竭患者才有必要使用呼吸机辅助给氧,但随着临床研究的逐渐深入,越来越多的病历证明当人体各指标达到呼吸衰竭的判断标准时,其机体损伤早已开始,如此时再开展呼吸机通气则时机稍晚。因此,近几年临床治疗时均推荐在患者转移入ICU 早期进行呼吸机辅助通气,可在机体损伤未产生之前快速纠正缺氧状态,从而最大程度降低缺氧给大脑、肺部、心脏等主要功能器官带来的影响,帮助患者尽快恢复。在实际通气时应将呼吸机模式调整为呼吸末正压,这样可以始终保持呼吸管内处于正压状态,避免分泌物阻塞呼吸道的同时,也能够使肺泡始终处于充盈状态,降低肺部残气量,控制二氧化碳潴留的发生几率,保证术后呼吸机辅助通气的效果。
该次研究结果显示,观察组患者3 个月生存率78.95%明显高于对照组,并发症发生率7.89%相较对照组较低(P<0.05)。该结果与杨永康[9]研究结果观察组3 个月生存率88.37%高于对照组72.05%,并发症发生率11.63%低于对照组18.61%相一致。
综上所述,重症颅脑外伤患者经手术治疗后应早期给予呼吸机辅助通气治疗,能够改善患者血气水平,改善脑缺氧,降低脑水肿,促进神经功能恢复,减少并发症。
