6 例妊娠合并大动脉炎临床分析
2021-04-16廖义鸿王硕石
廖义鸿 王硕石
大动脉炎(takayasu arteritis,TA)是一种少见的、慢性肉芽肿性血管炎,病变主要侵犯大动脉及其主要分支,引起不同部位血管壁增厚、管腔狭窄甚至闭塞,造成一系列缺血及高血压的临床症状及体征。TA 发病率为2.6/100 万,绝大多数患者为年轻女性,30 岁以前发病者占90%[1],当这些生育期女性结婚、怀孕后,可能出现母胎不良结局,严重时危及生命。本文就本院收治的6 例妊娠合并TA 孕妇的12 次妊娠经过进行临床分析,以总结相关临床诊治经验,改善母婴结局。
1 资料与方法
1.1 一般资料 回顾性分析本院2014 年1 月~2019 年12 月收治的6 例妊娠合并TA 患者的12 次妊娠的临床资料。
1.2 诊断标准 采用 1990 年美国风湿病学会的分类标准:①发病年龄≤40 岁:40 岁前出现症状或体征;②肢体间歇性运动障碍:活动时1 个或多个肢体出现逐渐加重的乏力和肌肉不适,尤以上肢明显;③肱动脉搏动减弱:一侧或双侧肱动脉搏动减弱;④血压差>10 mm Hg(1 mm Hg=0.133 kPa):双侧上肢收缩压差>10 mm Hg;⑤锁骨下动脉或主动脉杂音:一侧或双侧锁骨下动脉或腹主动脉闻及杂音;⑥血管造影异常:主动脉一级分支或上下肢近端的大动脉狭窄或闭塞,病变常为局灶或节段性,且不是由动脉硬化、纤维肌发育不良或类似原因引起,符合上述6 项中的3 项者可诊断此病。
1.3 分型 根据Lupi-Herrera 分类,可分为4 种类型:①头臂型,主要累及主动脉弓及其分支;②胸腹主型,主要累及降主动脉及腹主动脉;③广泛型,具有两种以上临床特征;④肺动脉型。
1.4 观察指标 根据不同临床类型,分别统计患者临床症状、体征、孕产次、妊娠并发症、分娩方式、新生儿结局等。
2 结果
2.1 不同类型TA 患者的临床特点 统计6 例TA 患者妊娠期情况,结果为头臂型TA 及广泛型TA 各3 例,各占50%。临床表现因临床类型不同而不同,头臂型TA 以头痛、头晕、胸闷、上肢乏力、不对称血压等上半身症状为主,广泛型TA 除了上半身症状外,高血压及下肢症状也很常见。广泛型TA 因多伴高血压,多能在孕前诊断,而头臂型TA 症状缺乏特异性,易漏诊和误诊。见表1。
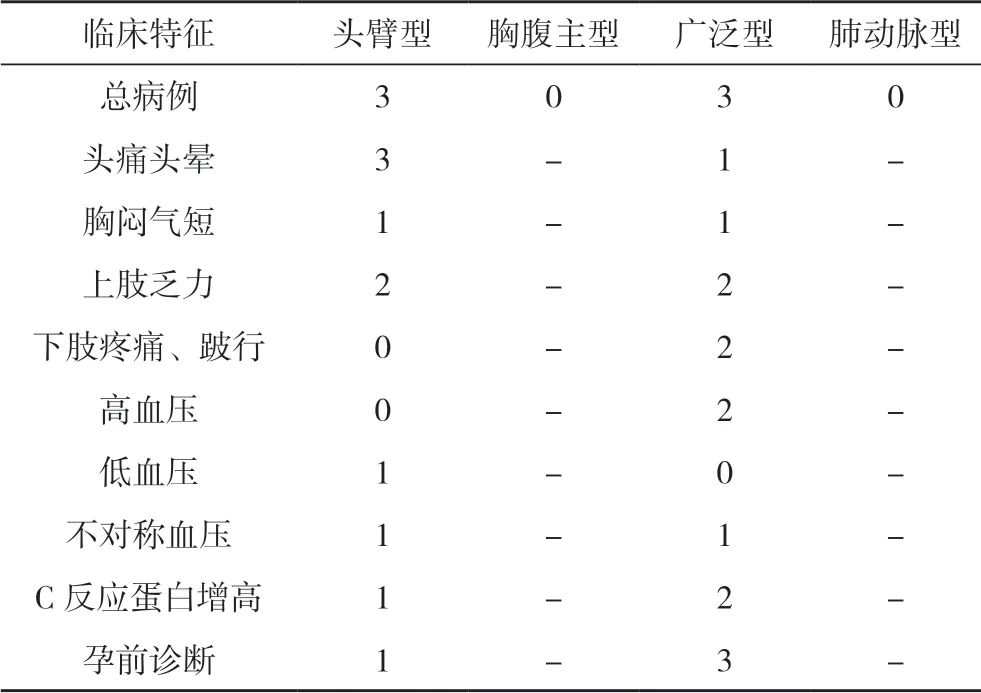
表1 妊娠合并不同类型TA 患者的临床特点(n)
2.2 不同分型TA 的妊娠情况 头臂型TA 的妊娠并发症少于广泛型TA,顺产率高于广泛型TA,妊娠结局好于广泛型TA。见表2。

表2 不同类型TA 的妊娠并发症及妊娠结局(次)
3 讨论
3.1 TA 概述 TA 是一种非特异性血管炎,主要累及大动脉及其分支,如锁骨下动脉、颈总动脉、腹主动脉、肾动脉、肠系膜上动脉等,累及深度可及动脉全层。其发病原因不明,目前研究认为与自身免疫反应有关,动脉管壁的炎症可导致血管狭窄、阻塞、动脉瘤等形成,从而导致一系列临床症状。
3.2 早期诊断 本文的6 例患者,头臂型TA 及广泛型TA 各占50%,而胸腹主型TA 和肺动脉型TA 没有,分析原因可能一旦累及胸腹主动脉,多数会同时累及腹主动脉分支,变成广泛型。不同类型的TA 症状差异较大,本文发现,头臂型TA 由于累及到主动脉弓及其分支,以头痛、头晕、胸闷、上肢乏力、不对称血压等常见;而广泛型TA 累及腹主动脉,并累及分支,当累及肾动脉时可表现为高血压,累及下肢动脉时可因肢体缺血出现下肢乏力、间歇性跛行等。TA 尤其是头臂型TA 早期,其临床症状缺乏特异性,容易误诊或者漏诊,当孕妇有单侧或双侧肢体缺血、脑动脉缺血症状或顽固性高血压等情况时,要想到TA 可能,行彩超检查可以初步排查。本文中有2 例头臂型是孕期首次诊断的,通过颈部血管彩超、心脏彩超及大动脉彩超来发现,从而初步诊断。动脉血管造影 (DSA) 是目前普遍认为诊断 TA 的金标准,血管壁增厚、管腔狭窄、闭塞和动脉瘤形成等表现可以通过DSA 被准确显示出来[2],但考虑孕期对胎儿有放射性及造影剂影响,可于产后进一步检查。
3.3 妊娠评估 TA 患者能否妊娠,需要风湿科及产科共同评估,需要评估的因素包括患者的一般状况、血管累及情况、是否活动、并发症以及所用药物的安全性。目前普遍认为,对于TA 患者应在孕前行 DSA或 CT 血管造影(CTA)、磁共振血管成像(MRA)检查了解胸、腹主动脉及其分支情况,以准确评估病变的范围及程度。马莉莉等[3]发表的大动脉炎性肾动脉炎专家共识认为,如果患者的主要脏器功能良好、病情稳定,可以考虑妊娠,如果有以下情况者则不宜妊娠,包括:严重高血压、肾动脉狭窄、肺动脉狭窄、主动脉瓣关闭不全、双侧颈动脉严重狭窄等。本文孕前确诊共4 例,均在风湿科定期随访,3 例病情平稳,孕期规律服用糖皮质激素,有1 例广泛型TA,累及腹主动脉及肾动脉,有严重高血压,处于TA 活动期,经多学科评估不宜妊娠,有2 次妊娠均在早孕期行人工流产,第3 次妊娠时严密期待至26 周,因病情加重,行急诊剖宫取胎。
3.4 妊娠并发症 许多学者认为,TA 患者妊娠后可出现自然流产、早产、胎盘早剥、胎儿生长受限或死胎、子痫前期、心力衰竭及肾功能不全等并发症。高血压也是常见而严重的并发症,妊娠期血容量增加,加上TA 患者血管狭窄,可能出现血压升高或原有高血压骤升,而且对降压药效果往往不好,当TA 累及肾动脉时,更容易出现难以控制的高血压。艾琬婷等[4]发现TA 引起的高血压可导致脑血管病,例如脑出血、脑梗死等严重并发症。有学者有不一致的结论,周希亚等[5]观察协和医院近年收治的7 例TA 患者,6 例在妊娠期间及产后均保持TA 病情稳定,仅1 例孕早期病情活动的患者行人工流产终止妊娠,11 个月后发生脑梗死。以上文献结论不一,可能与TA 类型不同有关。本文统计了不同类型的TA,发现头臂型TA 孕妇妊娠并发症相对少,而广泛型TA 发生胎儿窘迫、死胎、慢性高血压并发子痫前期、早产等并发症多,可能由于广泛型TA 累及了腹主动脉,使得腹主动脉狭窄,引起髂内动脉及子宫动脉供血不足,故胎儿窘迫、死胎、胎儿生长受限、早产发生率高;累及腹主动脉大多同时累及肾动脉,引起肾动脉狭窄,故慢性高血压及子痫前期发生率高。本文统计病例中的1 例广泛型TA 患者,曾有过26 周死胎史,再次怀孕26+周时又出现胎儿生长受限、胎儿胎盘循环不良。所以,妊娠合并广泛型TA 妊娠需严密监测各种并发症。
3.5 分娩结局 本文所统计的TA 患者中,从分娩方式来看,3 例头臂型患者均顺产分娩,而广泛型TA 患者1 例顺产,2 例剖宫产,广泛型剖宫产率高,可能是经阴道分娩可能出现产妇血压波动大,易出现脑血管意外或胎儿窘迫等风险,且患者妊娠过程不易,胎儿相对珍贵,多放宽指征。新生儿结局方面,头臂型TA 新生儿评分良好,远期无并发症,广泛型TA 患者有2 例新生儿正常,有1 例26+周广泛型TA 因并发重度子痫前期、胎儿生长受限、胎儿胎盘循环不良,经短期促胎肺成熟治疗后急诊剖宫取胎,娩一活有生机儿,新生儿出生出现呼吸窘迫、肺出血、坏死性肠炎等并发症。本文TA 剖宫产的麻醉方式,均采用连续硬膜外,术中血压平稳,经过顺利,连续硬膜外麻醉可分次小剂量给药,避免血压急剧变化。本文6 例患者最终均平稳度过分娩期,也得益于有风湿科、产科、麻醉科、重症监护室的团队协作,因此患有TA 的孕妇孕期及分娩期应选择综合性医院。
综上所述,TA 患者的诊断、妊娠评估、并发症及预后与临床类型密切相关。在孕前及孕期均需要根据患者临床类型来多学科评估是否适合妊娠,孕期严密监测,适时终止妊娠,才有可能获得良好的母婴结局。
