进展性脑卒中的早期危险因素和护理干预
2021-04-09谢文燕杨跃郑兰香
谢文燕,杨跃,郑兰香
广东省潮州市中心医院内科,广东潮州 521000
随着我国人口老年人口总数的提升,我国脑卒中的发病率不断上升,脑卒中所致的并发症对患者的生活质量以及生存质量影响较大[1-2]。进展性脑卒中(progressive stroke,PS)是缺血性脑卒中患者在发病的48 h内出现神经功能缺损症状逐渐加重的临床症状,也是导致患者脑卒中患者预后不良的特殊类型,该疾病会导致患者的病死率以及致残风险直线上升,也是导致病死的独立危险因素[3-5]。PS 占缺血性脑卒中12%~42%[6-7],故而加强对PS 的危险因素的分析并予以护理干预,对患者的预后十分重要。现将该院2011 年3 月—2019 年3 月收治的630 例缺血性脑卒中患者进行临床分析,提供早期护理干预对策,现报道如下。
1 资料与方法
1.1 一般资料
方便选择该院收治的630 例缺血性脑卒中患者为研究对象。其中PS 患者340 例,男性196 例、女性144例;平均年龄(59.0±8.43)岁。其中前循环梗死238 例,后循环梗死102 例。随机抽取同期非PS 患者290 例,男176 例,女114 例;平均年龄(57.0±10.8)岁,其中前循环梗死112 例,后循环梗死178 例;两组性别构成、年龄及梗死类型等比较差异无统计学意义(P>0.05),具有可比性。该次研究获得医学伦理会批准。
纳入标准:①入院对患者的病情进行评估,存在局灶性神经系统的症状和体征。②在发病6~48 h 神经功能恶化。③符合诊断标准[8-9]。④中国临床神经功能缺损评分(CSS)增加2 分或2 分以上。⑤头颅CT 或头颅MRI证实除外脑出血。⑥除外TIA 和脑栓塞。⑦患者以及家属同意参与。
1.2 方法
分析两组患者的独立危险因素,并进行总结;对PS患者实施早期护理干预措施:①部分脑卒中存在吞咽困难,误吸等致呼吸道感染,产生发热,护理上增加体温探测次数,及早发现发热病例和相应处理,加强对患者的翻身拍背按摩,加强口腔护理,疑似吞咽困难行吞水试验,明显吞咽困难及早插胃管鼻饲。②护理查房要警惕头痛症状,给患者解释疾病的症状和可治性,安慰患者和治病信心,同时给预镇静、止痛处理。③在患者发病急性期,护理人员应注重监测患者的血压,平均血压应控制在动脉压>17.29 kPa 或收缩压>29.28 kPa,遵医嘱给予患者口服降压药控制血压,对于需要静脉滴注降压药治疗的患者,应选择对血管影响较小的药物,以免血压下降速度过快,导致患者出现不良反应。④对于合并糖尿病患者,其空腹血糖应控制在6.7 mmol/L、餐后2 h 血糖控制在10 μmol/L,而非糖尿病患者,血糖在正常范围即可,在发病的24 h 内尽量避免使用葡萄糖,在补充葡萄糖溶液时,应按照(4~6)葡萄糖∶胰岛素进行补液,监测患者血糖与血尿4~6 次/d,为患者制定合理的饮食方案。⑤由于患者存在恐惧、担忧、易怒等不良情绪,护理人员应加强对患者的心理护理,多多为患者讲解疾病相关知识,让患者能够提升对疾病的认知,改善负性情绪。让患者相信医护人员的医疗技术,积极配合。⑥护理人员应听诊颈动脉杂音,护理上要减少颈部扭曲,避免压迫颈动脉,颈部尽量避免静脉穿刺,取平卧位,翻身时保持头、躯干、肢体呈一直线。低脂饮食,胆固醇摄入量小于300 g/d、总脂质不超过30%以及高不饱和脂肪酸的饮食。
1.3 观察指标
①所有病例行神经功能缺损评分(CSS)[10-11]。②记录血压、24 h 体温、糖尿病病史、年龄、性别、脱水剂的使用等。③血糖、血脂、血常规、凝血功能等检查。④颈动脉彩色多普勒超声检查。⑤早期头颅CT 检查。
1.4 统计方法
该次研究采用SPSS 20.0 统计学软件进行数据分析,计量资料以()表示,行t 检验;计数资料以频数和百分比(%)表示,行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者危险因素比较
PS 的早期危险因素包括:头痛、体温>37.5℃、神经功能缺损评分较高、使用脱水剂、有糖尿病病史、空腹血糖较高、白细胞计数高、较低的收缩压,与非PS 组比较差异有统计学意义(P<0.05),见表1、表2。
表1 两组患者危险因素比较()
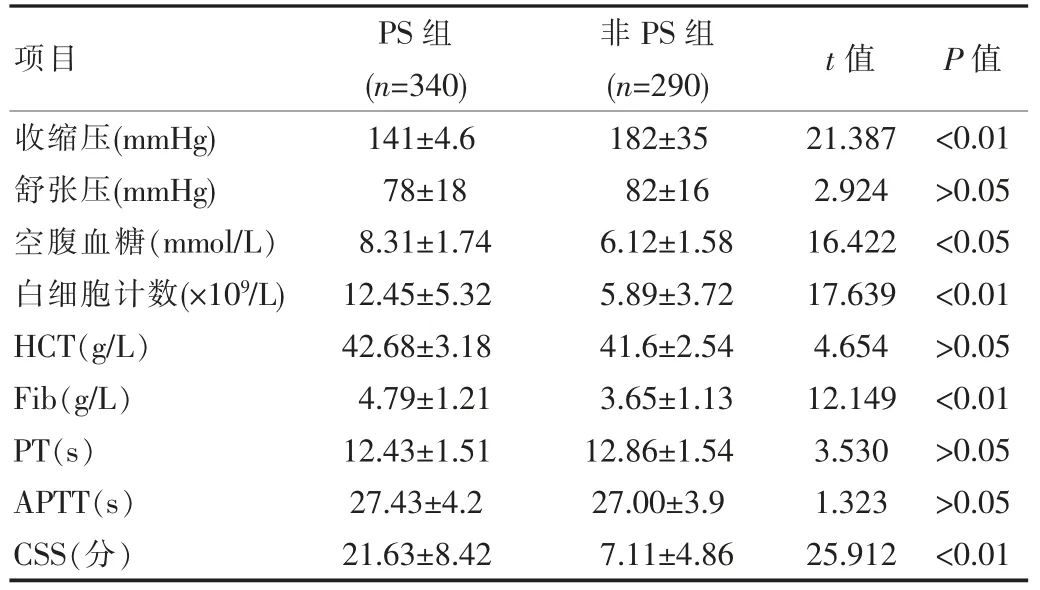
表1 两组患者危险因素比较()

表2 两组患者危险因素对比[n(%)]
2.2 两组患者颈动脉彩色多普勒超声检查对比
PS 组:96 例(28.2%)患者,存在颈总动脉膨大处及颈内动脉交叉处存在动脉狭窄或动脉粥硬化斑块;斑块平均厚度为(1.78±0.41)mm。非PS 组:29 例(10.0%)患者,存在颈总动脉膨大处及颈内动脉交叉处存在动脉狭窄或动脉粥硬化斑块;斑块平均厚度为(1.38±0.34)mm。PS 组颈动脉粥样硬化狭窄及斑块较对照组严重,差异有统计学意义(χ2=32.722,t=13.190,P<0.01)。
3 讨论
PS 随着疾病的发展,大血管阻塞后出现血栓蔓延、扩大,进而导致梗死面积增加,可引起神经细胞死亡、坏死。有多数研究指出[12-14],导致PS 病情恶化的因素较多,若是能够明确危险因素,尽早采取针对性的措施,对其预后影响较大。结合该次研究中,研究结果指出:PS 的早期危险因素包括:头痛、体温>37.5℃、神经功能缺损评分较高、使用脱水剂、有糖尿病病史、空腹血糖较高、白细胞计数高、较低的收缩压。PS 组患者中:42.6%的患者存在早期发热、35.0%存在头痛、收缩压较非PS 组低、68.8%存在糖尿病、25.0%使用脱水剂,而非PS 组中,13.4%的患者存在早期发热、15.5%存在头痛、收缩压高于PS 组、20.0%存在糖尿病、14.1%使用脱水剂,且PS 组空腹血糖(8.31±1.74)mmol/L、CSS 评分(21.63±8.42)、白细胞计数(12.45±5.32)×109/L 高于非PS 组空腹血糖(6.12±1.58)mmol/L、CSS 评分(7.11±4.86)、白细胞计数(5.89±3.72)×109/L(P<0.05)。
结合该次研究结果,PS 组患者中28.2%患者存在颈总动脉膨大处及颈内动脉交叉处存在动脉狭窄或动脉粥硬化斑块,且斑块平均厚度为(1.78±0.41)mm。而非PS 组患者中,仅有10.0%患者存在颈总动脉膨大处及颈内动脉交叉处存在动脉狭窄或动脉粥硬化斑块;斑块平均厚度为(1.38±0.34)mm,与马玉娟等[15]研究结果一致。该研究结果中也指出了PS 组患者中,83.57%的患者存在颈总动脉膨大处及颈内动脉交叉处存在动脉狭窄或动脉粥硬化斑块,且PS 组患者的斑块平均厚度为(1.74±0.55)mm,说明了脑卒中疾病的进展因素中,严重颈动脉粥样硬化及狭窄或斑块不稳定也会导致疾病加重,故而在患病早期,通过对患者进行超声评估,做好早期治疗,同时对患者进行加强护理,则可最大程度的降低该危险因素的致病风险[16-17]。
综上所述,PS 的发生是多种因素以及多种机制同时作用所致,该次研究通过对PS 患者的脑卒中临床特点、影像学改变、生化指标等进行探究,并对患者的疾病进行早期预测,采取早期护理干预措施,有效的降低了患者致残、致死的分析。
