宫颈癌术后调强放疗摆位误差对靶区累积剂量偏差的影响
2021-04-08欧阳水根郭晴刘婷婷陶娜成坚强安永伟魏玺仪陶发利牛瑞军
欧阳水根,郭晴,刘婷婷,陶娜,成坚强,安永伟,魏玺仪,陶发利,牛瑞军
甘肃省肿瘤医院放疗科,甘肃兰州730050
前言
国内外放射肿瘤学家一直致力于减少摆位误差和提高摆位精度的研究[1-2],调强放射治疗(IMRT)已广泛应用于宫颈癌术后放疗中[3]。相对于传统放疗,IMRT 明显减少了胃肠道、泌尿系统并发症以及血液系统毒性,并提高肿瘤控制率与患者生存状况[4-6]。同时,调强放疗技术的剂量雕刻效应,可实现同期加量放疗[7]、同期整合推量照射,可使靶区得到较高的剂量[8]。调强放疗在实施过程中需要高剂量区、高梯度区的同时存在,从而使靶区和危及器官之间的剂量界限分明。由于治疗过程中各种误差(摆位误差、器官运动等)和位置变化,可使靶区和重要器官的受量发生根本性的变化[9],因而使用图像引导下的宫颈癌术后调强放疗变得尤其重要[10]。本文利用千伏级锥形束CT(Cone Beam CT,CBCT)获取61 例宫颈癌术后患者摆位误差,分析摆位误差对靶区剂量的影响,采用离线模拟摆位误差对靶区剂量叠加,将累积摆位误差剂量与标准计划剂量进行比较,通过偏差公式计算剂量偏差百分值,摆位误差导致剂量变化的情况。
1 材料与方法
1.1 临床资料
选取2018年7月~2019年12月期间在甘肃省肿瘤医院行IMRT 治疗的61 例宫颈癌术后患者作为研究对象,年龄25~74 岁,平均年龄50.02 岁。分期:I期6例、Ⅱ期53例、Ⅲ期2例(在其它医院行宫颈癌术后2月须进行放疗而入本院,经本院修订诊断为宫颈癌术后Ⅲ期)。病理分型:鳞癌51 例、腺癌9 例、肉瘤1例。KPS 评分:70 分1 例、80 分44 例、90 分16 例。61例患者无放疗禁忌症并且自愿接受调强放射治疗和放疗前接受CBCT扫描。
1.2 CT模拟定位及靶区定义
61 例患者采用俯卧位,ballyboard 与热塑膜固定。CT 模拟定位机(Toshiba Asteion Super 4,CT)采集CT 图像,定位前灌肠排空直肠,嘱患者充盈膀胱有憋尿感状态,采集影像前嘱患者体会固定体位姿势并牢记,为后续执行摆位时得到患者的主动配合。扫描范围:第10胸椎体下缘至闭孔下5 cm处,层间距0.5 cm。扫描图像传至Oncentra 4.1 治疗计划系统。医师依据ICRU 50 号报告在CT 图像上勾画瘤床(CTV)、阳性淋巴结(GTVnd)、部分阴道(CTV1)、淋巴引流区(CTVn)和危及器官[11],CTV、CTV1和CTVn并集后构成CTV_all。GTVnd外扩0.3 cm 形成PGTVnd。CTV、CTV1和CTVn在左右、前后方向上外扩0.5 cm,头脚方向外扩1.0 cm 形成PTV、PTV1和PTVn,PTV、PTV1和PTVn并集后形成计划靶区(PTV_all)。处方剂量:46.0~57.5 Gy;分割次数:23~28 次。外照射直肠剂量最大限定为直肠接受≥45 Gy 体积占总体积百分比≤50%(V45),同时监控V40与V35并控制热点[12]。
1.3 计划设计与实施
61 例患者均使用Oncentra 4.1 治疗计划系统设计静态调强治疗计划,采用7野共面逆向治疗计划设计,6 MV X 线,机架角度0°、51°、102°、153°、207°、258°、309°,采用多叶光栅静态调强方式进行。靶区剂量均匀性指数(HI)小于0.1,HI=[D2%-D98%]/D50%[13]。计划设计后并通过主任医师和高级物理师确认,并作为标准计划剂量(Dplan)。所有治疗计划均通过Delta4(Sweden,ScandiDos)的验证后由Elekta Synergy加速器实施治疗。
1.4 CBCT图像采集、匹配及应用
Elekta Synergy 直线加速器机载千伏级CBCT 引导放疗系统(XVI)获取分析患者的CBCT 影像,kVCBCT扫描参数:电压120 kV,总电流时间积1 056 mAs,准直器M20,滤线器F1。扫描方向:机架顺时针旋转360°,转速180°/min、660帧、40 ms(盆腔参数)。开始放疗前5次均进行kV-CBCT扫描,以后每周扫描2次或部分患者全程扫描。其中,CBCT 扫描3、6、7、15、21、24 和28 次各1 例;8 和9 次各2 例;10、14、20 和22次各3 例;11 和12 次8 例;13 和23 次各11 例。CBCT图像与定位CT 图像采用骨性自动匹配或手动匹配微调进行配准,直到CBCT图像上骨性解剖结构在横断面、冠状面、矢状面分别与定位CT 图像上相应解剖结构取得最佳重叠为止[14]。配准结果由一名副主任医师以上和主管医师共同确认,记录与标准计划等中心位置在x(左右)、y(上下)、z(前后)方向上误差值。当偏离治疗等中心距离(即3个方向误差值平方和的平方根,取正值)≥0.3 cm,校准治疗床达到最佳位置,然后进行治疗。
1.5 摆位误差模拟及评估
分次间摆位误差值分别输入逆向调强放疗计划系统中,机架角度、子野序列、射野形状、权重、处方剂量、机器跳数等均不变,只改变标准计划次数和分次间治疗等中心偏差,标准计划总次数改为CBCT扫描次数相同,只重新计算剂量,不进行重新优化。将每例患者分次间摆位误差剂量进行叠加,得到累积摆位误差剂量(Dsum)。由治疗计划系统中给出的靶区剂量评价指标进行评估,如:最小剂量(Dmin)、最大剂量(Dmax)、中位数剂量(Dmedian)、平均剂量(Dmean)、2%体积剂量(D2)、5%体积剂量(D5)、50%体积剂量(D50)、95%体积剂量(D95)、98%体积剂量(D98)。计算靶区剂量偏差百分值和HI偏差系数,即:D偏差=(累积摆位误差剂量-标准计划剂量)/标准计划剂量×100%。用Dmin偏差、Dmax偏差、Dmedian偏差、Dmean偏差、D2偏差、D5偏差、D50偏差、D95偏差、D98偏差表示;剂量均匀性偏差值用HI偏差系数表示。
1.6 统计学方法
采用SPSS 19.0软件进行统计分析,计量资料做正态性分布验证,不符合正态分布的计量资料用M(Q1,Q3)表示,采用Wilcoxon秩和检验分析方法,P<0.05为差异有统计学意义。
2 结果
2.1 摆位误差统计
61 例患者共行916 次CBCT 扫描数据分析:916次CBCT 扫描中,记录x、y、z 方向的偏差和等中心偏移距离,正负号表示其矢量性,误差的具体数值见表1。916次CBCT摆位误差以治疗等中心为圆心,呈黄色标记前插入:椭圆球形分布见图1。

表1 61例宫颈癌术后患者摆位误差Tab.1 Setup errors of 61 postoperative patients with cervical cancer
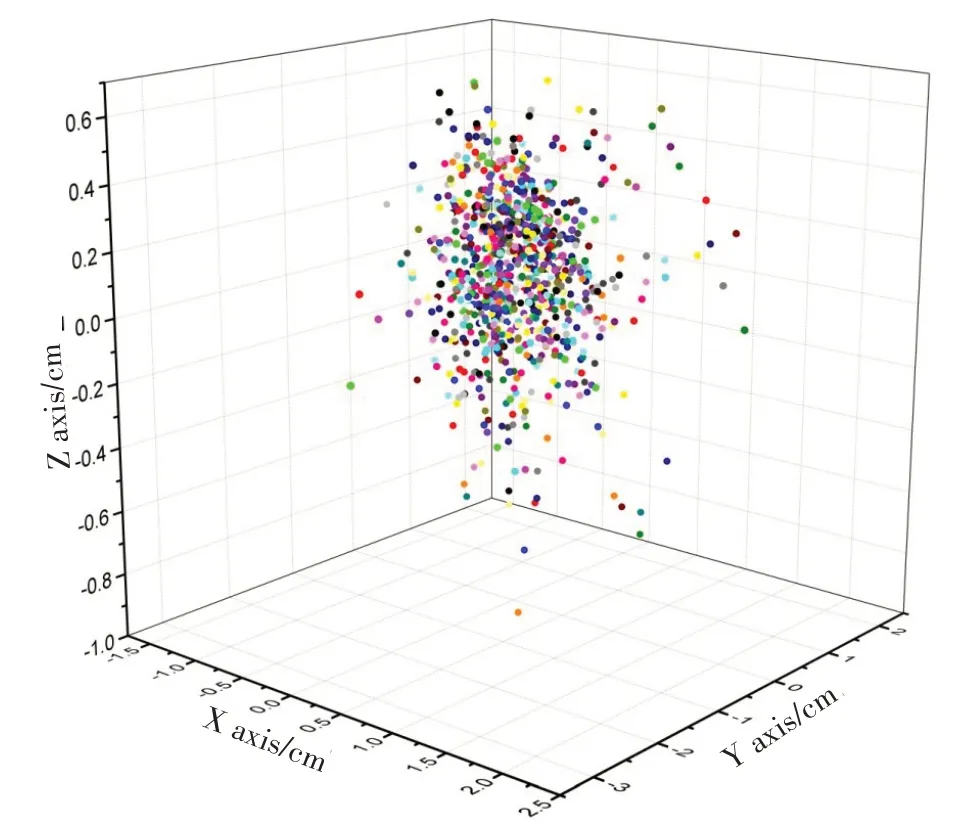
图1 61例916次CBCT宫颈癌术后患者摆位误差分布散点图Fig.1 Scatter plot of setup error distribution in 61 postoperative patients with cervical cancer by 916 CBCT scans
2.2 靶区物理剂量的偏差分析
累积摆位误差剂量与标准计划剂量经Wilcoxon秩和检验分析。治疗靶区除CTV 的HIsum-HIplan和CTV1的Dsum_D50-Dplan_D50与HIsum-HIplan无统计学差异外,其他治疗靶区的配对指标均有统计学差异。计划靶区中除PGTVnd的Dsum_median-Dplan_median、Dsum_mean-Dplan_mean、Dsum_D50-Dplan_D50无统计学差异外,计划靶区在其他配对指标中有统计学差异。具体的统计值和P值如图2所示。累积摆位误差剂量与标准计划剂量的微分DVH 如图3所示,各累积摆位误差剂量与标准计划剂量分布对比呈现负偏态分布,峰度降低。
2.3 累积摆位误差剂量偏差分析
治疗靶区GTVnd、CTV、CTV1、CTVn、CTV_all和计划靶区PGTVnd、PTV、PTV1、PTVn、PTV_all累积摆位误差剂量偏差均呈降低,计划靶区的累积剂量偏差比治疗靶区偏差明显增大。以D95作为靶区剂量评价指标,D95偏差以绝对值(下文相同)由小到大的治疗靶区:CTV1:-0.18(-2.12,0.40)、CTV:-0.20(-1.08,0.26)、CTV_all:-0.95(-2.20,-0.24)、CTVn:-1.44(-2.47,-0.38)、GTVnd:-3.49(-4.93,-0.67);而D95偏差计划靶区:PTV:-1.52(-3.31,-0.36)、PTV1:-2.30(-4.34,-0.66)、PTVnd:-2.71(-5.04,-0.48)、PTV_all:-3.11(-4.98,-1.39)、PTVn:-3.59(-5.86,-2.05)。治疗靶区D98偏差由小到大为:CTV、CTV1、CTV_all、CTVn、GTVnd,而计划靶区:PTV、PTV1、PTVnd、PTVn、PTV_all。其它计划评价指标具体剂量偏差数值见表2。图4累积摆位误差剂量与标准计划剂量偏移DVH 示例。从表2和图4中DVH所示,Dmin偏差、D98偏差、D95偏差靶区的累积摆位误差剂量偏移最大,Dmax偏差、D5偏差、D2偏差变化次之,Dmedian偏差、Dmean偏差、D50偏差变化最小,反S 型DVH 剂量线向左偏移,斜率增大。治疗靶区HI偏差除CTV 外均上升,上升幅度由小到大为CTV:-0.01(-0.11,0.19)、CTV1:0.05(-0.11,0.29)、CTV_all:0.19(0.00,0.39)、CTVn:0.22(0.05,0.50)、GTVnd:0.37(0.06,1.10),计划靶区HI 偏差均呈上升,由小到大为:PTV、PTV1、PTVnd、PTV_all、PTVn。

图2 61例宫颈癌术后患者累积摆位误差剂量与标准计划剂量比较Fig.2 Comparison of cumulative setup error dose and standard planned dose for 61 postoperative patients with cervical cancer
3 讨论
由表1的统计分析结果和图1可知,系统误差在x、y、z方向均在0.1 cm以内,说明设备的精度很高;而随机误差在x轴0.04(-0.16,0.25)、y轴-0.05(-0.37,0.28)和z轴0.10(-0.06,0.24)cm左右,等中心偏移距离为0.55(0.38,0.78)cm左右,以等中心为圆点的椭圆球形空间分布,说明每次摆位的重复性低,影响因素呈多样性,结果表明摆位所带来的偏差主要来源于随机误差。吴君心等[15]采用体部固定架及负压成形垫、热塑成型固定膜固定技术行CBCT,对盆腔肿瘤放疗计划靶区外放距离进行研究,结果显示左右、上下、前后方向摆位误差分别为0.46、1.25、0.62 cm。本研究中的数据系统误差比他们的小。欧阳水根等[16]采用体部固定架及热塑成型膜固定技术行CBCT扫描,仰卧位患者的x、y、z方向上摆位误差分别为(0.001 1±0.303 4)、(0.118 4±0.583 0)、(0.033 2±0.248 0)cm,本研究的数据与其报道的系统误差和随机误差基本一致。

图3 2例患者13、23次CBCT扫描的累积摆位误差剂量与标准计划剂量的微分DVH示例Fig.3 Examples of differential dose-volume histogram of cumulative setup error dose and standard planned dose for the 13th and 23th CBCT scans of 2 patients
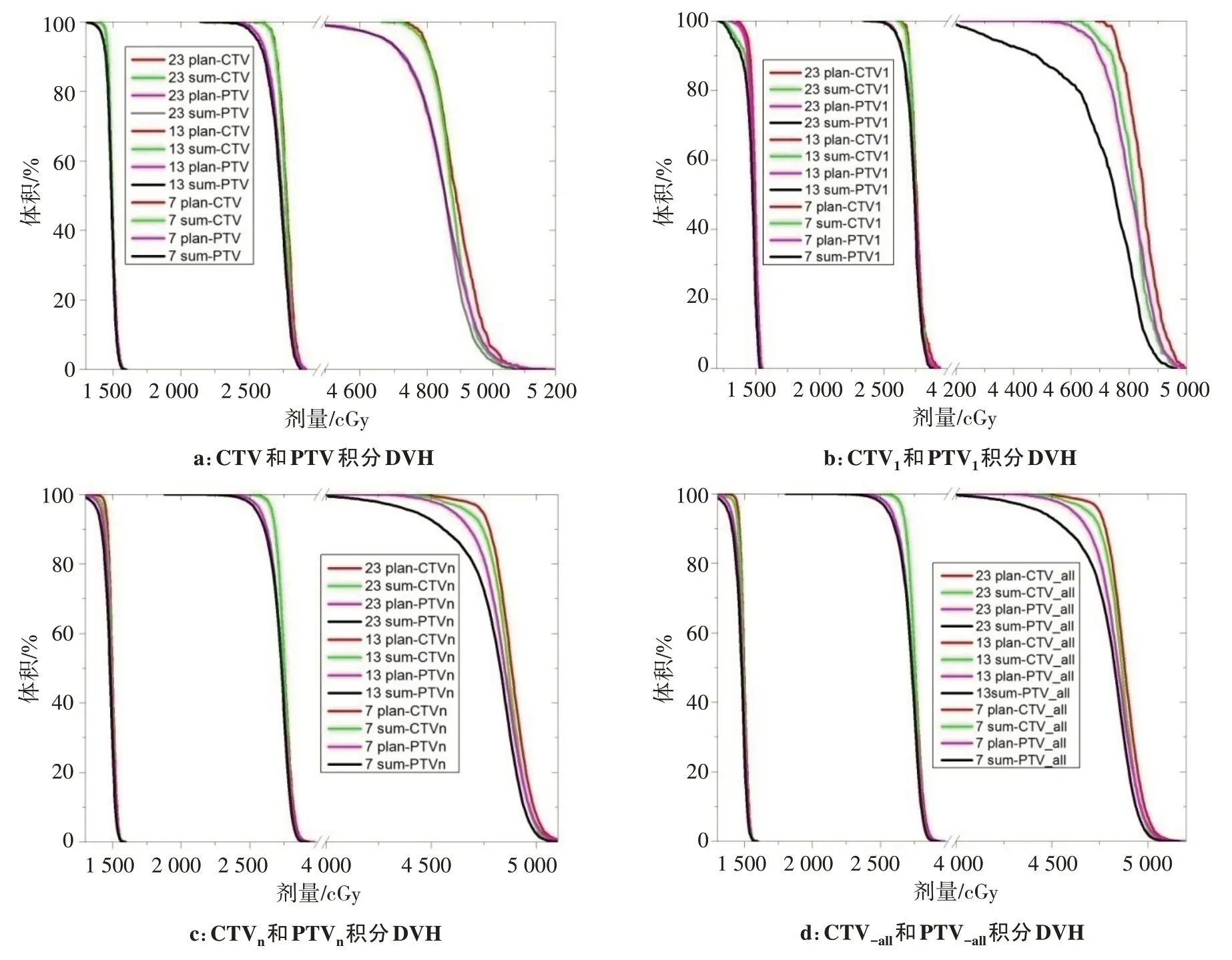
图4 3例患者分别为7、13和23次CBCT累积摆位误差剂量与标准计划剂量偏移DVH示例Fig.4 Examples of dose-volume histogram of cumulative setup error dose and standard planned dose for the 7th,13th and 23th CBCT scans of 3 patients
采用多叶光栅适形放疗的患者,其偏移等中心移位误差应严格控制在0.3 cm 以内[17];欧阳水根等[16]对251 例患者总共行3 128 次CBCT 扫描,x、y、z轴的误差值均小于0.3 cm,占31.36%;等中心偏差距离小于0.3 cm 占13.27%。由表1和图2可知,等中心偏移距离0.55(0.38,0.78)cm,摆位误差对受照射临床靶区和计划靶区的累积剂量存在统计差异性。因此,宫颈癌术后IMRT 每次治疗前需进行CBCT 位置校准以保证靶区各结构剂量准确性。宫颈癌术后肿瘤放疗过程中,由于宫颈癌术后肿瘤放疗的靶区较大,摆位误差较大,涉及靶区数多,与各靶区所处的受照射区域位置有关。
由表2可知,每次摆位误差和分次剂量值应用到计划系统中进行叠加,摆位误差对靶区累积剂量均呈现下降。以D95作靶区剂量参考,治疗靶区累积剂量下降最大为3%左右。Ahmad 等[18]报道前列腺癌调强治疗研究中,将头脚方向误差极值0.5 cm的数值应用到计划系统中,重新计算剂量;观察靶区和周围危及器官的剂量变化,结论是靶区的平均剂量变大,危及器官受照剂量增加,而本研究靶区平均剂量下降。李明等[19]对前列腺癌患者调强放疗中行治疗机下的CBCT 扫描,其图像与计划CT 图像融合配准获得x、y、z 轴方向平移摆位误差,将误差引入计划系统中重新计算,结论是平移误差导致PTV D95下降但可接受。叠加计划是模拟等中心偏移距离进行平移的所有分次间误差,等中心近端靶区偏移时,该靶区剂量增加,而远端靶区剂量减小。由于分次间随机次数的增加,靶区累积剂量并未发生较大变化,只是靶区剂量均匀性变化较大。靶区分次间剂量高低由分次间间隔周期照射弥补,分次间间隔周期长短是影响单次剂量高低的因素之一。因此,分次间间隔周期因素和分次间剂量高低对肿瘤细胞的生物学效应和肿瘤细胞的复发有待进一步探讨。
有些参数有统计学差异提示在这些方向上误差需要尽量减少,有些参数没有差异,说明调强治疗过程中并不是摆位误差导致严重的剂量偏差,而是某些靶区所处的整个照射区域内的中心位置。因此,宫颈癌术后IMRT是可以信赖的治疗手段。
Boer 等[20]在头颈部肿瘤的放射治疗中,运用EPID 进行靶区的离线修正,使得系统误差和随机误差减少的幅度很显著。本研究运用CBCT 验证系统获得图像,宫颈癌术后的调强治疗,靶区位于直肠和膀胱之间,周围有骨盆和股骨头等危及器官。体位的精确性是疗效的保障,使用机载CBCT 验证系统,进一步提高摆位的精度,保证靶区得到高剂量而周围关键器官受到保护[21]。
4 结论
在宫颈癌术后调强放射治疗中,摆位误差对临床靶区累积剂量影响存在统计差异性,累积剂量下降幅度仍在可接受的范围。只是靶区剂量均匀性变化较大,可能造成靶区分次间的间隔周期和分次剂量增高或降低,对肿瘤细胞的生物效应和肿瘤的复发有待进一步探讨。为进一步提高宫颈癌术后调强治疗靶区精度,避免靶区分次间的间隔周期和分次剂量高低,除了严格做好一系列的QA和QC工作外,应当增加CBCT扫描次数或每次治疗前进行CBCT扫描校正。但实际放疗会增加病人的额外剂量,可在放射治计划设计时考虑增加CBCT次数带来额外剂量的因素。
