冠脉搭桥后心脏结构与功能CT影像学评价和临床相关影响因素分析
2021-04-07靳春荣
牛 艳, 靳春荣
山西医科大学, 山西 太原 030001
冠状动脉搭桥术(coronary artery bypass grafting,CABG)是目前治疗冠脉病变经典术式,术后心功能改善受诸多因素影响,借助影像学技术评估其术后心结构和心功能变化,分析导致这些变化的因素,对后期治疗和预后改善具有重要意义[1,2]。心脏磁共振成像在不合作患者和急性期,很难获得高质量图像,且禁忌症较多,如无法在金属植入患者中使用,幽闭恐惧症依从性较差等[3,4]。双源CT(dual-source CT,DSCT)是使用较广的无创成像技术,目前,双源CT下计算机断层血管造影(computed tomography angiography,CTA)已经成为冠脉搭桥手术前后常用的影像学检查方法[5,6]。故本研究以冠脉搭桥术后CTA下心功能参数改善情况分组,对比改善组与未改善组一般资料和临床资料,分析冠状动脉搭桥术后心脏结构与功能的影响因素。
1 资料与方法
1.1 一般资料
选取2016年1月~2019年6月我院46名行冠状动脉搭桥术患者进行本研究。纳入标准:①患者签署知情同意书;②符合世界卫生组织关于冠心病的诊断标准;③具有冠脉搭桥术指征;④≥18岁且≤79岁;⑤临床治疗完善。排除标准:合并肿瘤;精神疾病史;神志不清;合并其他严重躯体疾病。46例患者中,男性28例、女性18例;年龄(45~75)岁,平均(55.10±5.98)岁;高血压26例,糖尿病17例;吸烟17例;总胆固醇(TC)≥5.2共16例;甘油三酯(TG)≥2.2共13例;高密度脂蛋白胆固醇(HDL-C)≤1.04共29例;冠脉狭窄>30%共17例。EDV、ESV、SV、EF均按改善率<0%为未改善组,以>0%为改善组。
1.2 方法
1.2.1CTA扫描
使用西门子DSCT扫描:指导患者仰卧,先获取从胸廓入口到心脏膈面定位像;给予患者心脏扫描,范围:气管隆突下10~15 mm处至心隔面。扫描参数:管电流为100 mA,管电压为120 kV,扫描7~12 s。增强扫描时,从左主干开口上方10 mm扫描到心膈面,电压为120 kV,调节管电流,准直器宽度80 mm×0.5 mm,管球转速调至0.35 s/rot,自动匹配螺距与心率(0.2~0.43),屏气扫描5~11 s。重建间隔0.5 mm,重建厚度0.75 mm。对比剂示踪扫描,主动脉根层面选择感兴趣区,测CT值,触发阈值一般为100 HU。用双管高压注射器注射30~60 mL碘海醇(350 mgI/mL),50 mL生理盐水,注射速度为4.5~5.0 mL/s。
1.2.2后期处理
使用R-R间期全时相重建冠脉CTA原始数据,重建时间间隔为10% R-R间期,获取心动周期图,重建间隔0.7 mm,层厚1.5 mm,覆盖整个左心室,完成重建并传输至MMUP工作站,Criculation心功能分析软件分析。取左心室长轴、短轴位和四腔心位,左心室容积最小和最大值的心脏时相设置为收缩末期(LVES)、舒张末期(LVED),软件勾画左心室收缩与舒张期左心室肌外膜边缘,心室乳头肌包括在左心室容积中,计算4项心功能参数:舒张末期容积(end-diastolic volume,EDV)、收缩末期容积(end-systolic volume,ESV)、每搏量(stroke volume,SV)、射血分数(ejection fraction,EF)。
1.2.3冠状动脉狭窄和病变节段收缩期室壁增厚率计算
冠状动脉狭窄程度=(狭窄血管近心端正常血管直径-狭窄处直径)/狭窄近心端血管直径×100%[7]。病变节段收缩期室壁增厚率=(收缩末期室壁厚度-舒张末期室壁厚度)/舒张末期室壁厚度×100%[8]。
1.3 观察指标
对比4项指标下的改善组与未改善组在性别、平均年龄、高血压、糖尿病、吸烟、TC≥5.2%、TG≥2.2%、HDL-C≤1.04%、冠脉狭窄>30%占比的差异,分析上述指标与对应心功能指标改善的关系。对比术前术后病变节段收缩期室壁增厚率,以及EF改善与未改善组病变节段收缩期室壁增厚率。
1.4 统计学分析
2 结果
2.1 EF、SV、ESV、EDV改善情况
EF改善率为41.30%(19/46),SV改善率为30.43%(14/46),ESV改善率为28.26%(13/46),EDV改善率为26.09%(12/46)。
2.2 EF一般资料和心功能指标
未改善组糖尿病占比、冠脉狭窄占比均较改善组高,P<0.05;两组其余指标比较,P>0.05。见表1。
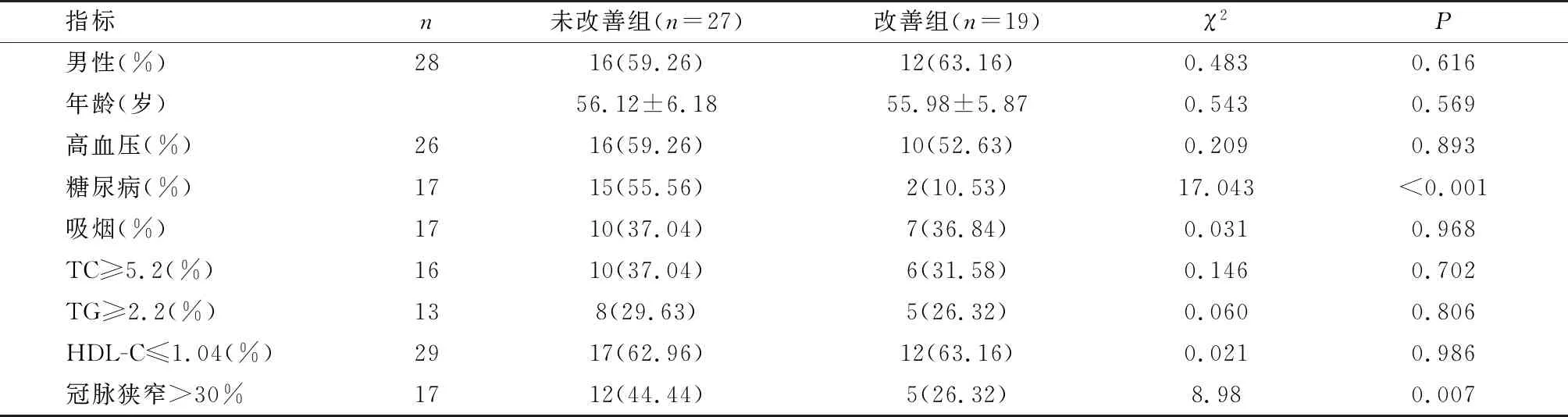
表1 EF未改善组与改善组一般资料和心功能指标对比
2.3 ESV一般资料和心功能指标
ESV未改善组TC≥5.2、TG≥2.2高于改善组,P<0.05;两组其余指标比较,P>0.05。见表2。
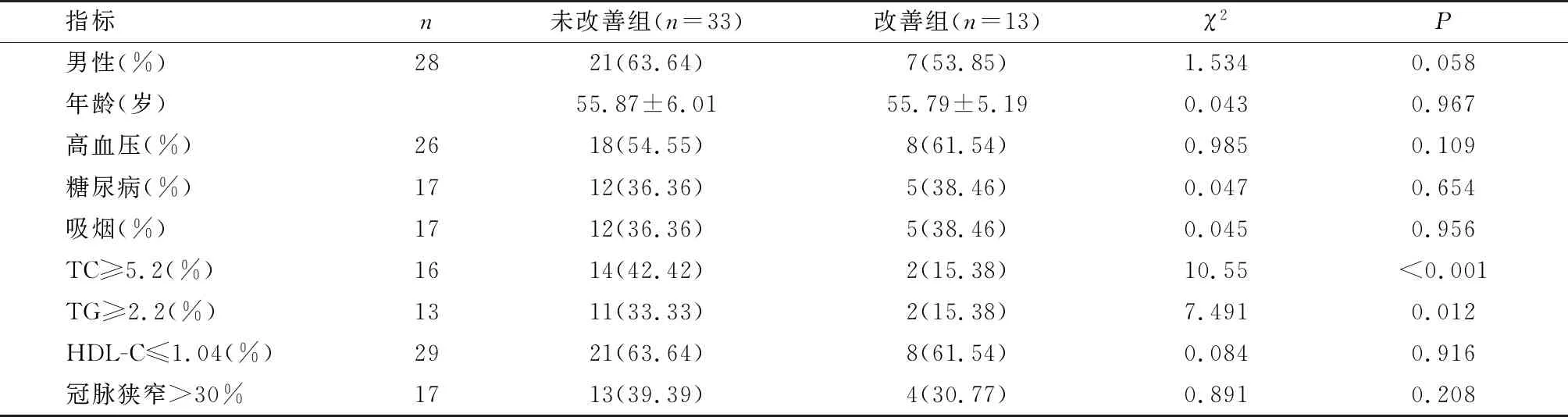
表2 ESV未改善组与改善组一般资料和心功能指标对比
2.4 SV一般资料和心功能指标
SV未改善组与改善组性别、年龄、高血压、糖尿病、吸烟、TC≥5.2、TG≥2.2等指标比较,P>0.05,说明SV改善与性别、年龄、高血压、糖尿病、吸烟等指标无关。见表3。
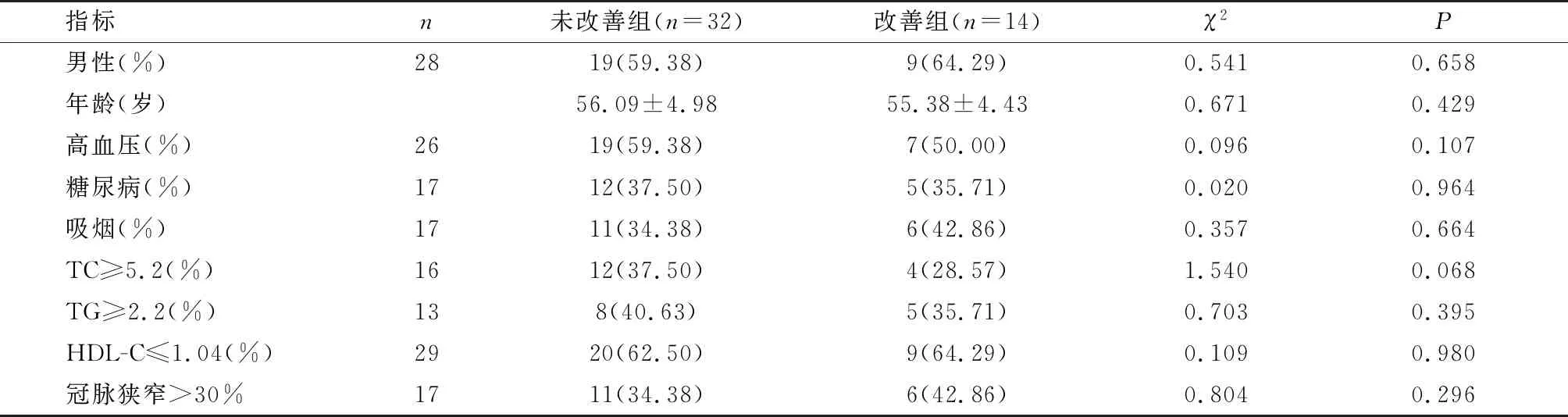
表3 SV未改善组与改善组一般资料和心功能指标对比
2.5 EDV一般资料和心功能指标
EDV未改善组与改善组一般资料及TC≥5.2、TG≥2.2等资料比较,无明显差异(P>0.05),说明EDV改善与性别、年龄、高血压、糖尿病、吸烟等指标无关。见表4。
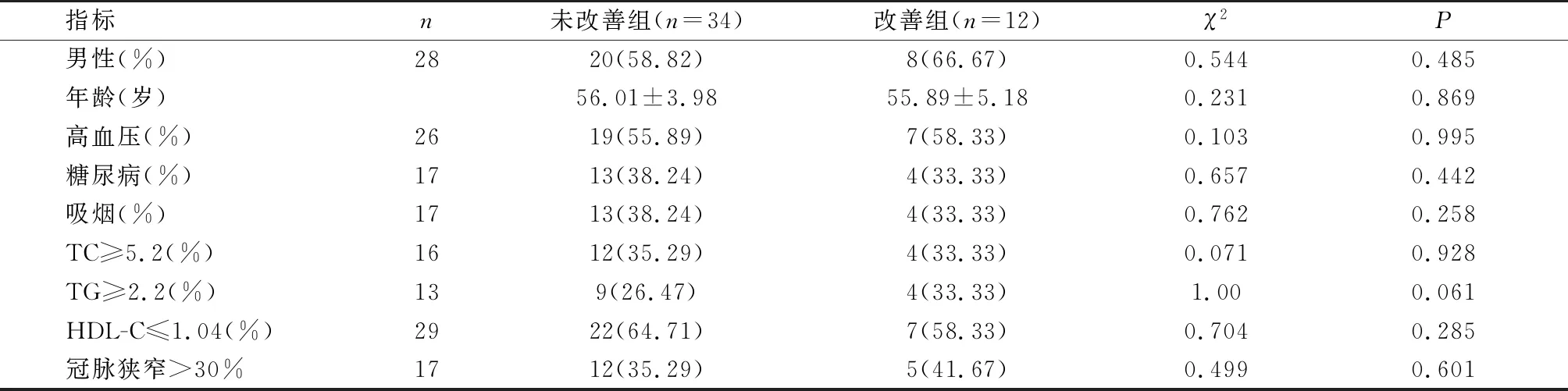
表4 EDV未改善组与改善组一般资料和心功能指标对比
2.6 术前与术后,以及EF改善与未改善组病变节段收缩期室壁增厚率对比
结果显示,术前病变节段收缩期室壁增厚率明显低于术后(P<0.001);EF未改善组与EF改善组比较,病变节段收缩期室壁增厚率明显低于EF改善组(P<0.001)。见表5。

表5 术前术后及EF改善与未改善组病变节段收缩期室壁增厚率
2.7 相关性分析
EF改善与糖尿病、冠脉狭窄呈负相关(r=-0.506、-0.743,P<0.05)关系,与病变节段收缩期室壁增厚率为正相关(r=0.804,P<0.05)关系,ESV改善与TC、TG呈负相关(r=-0.509、-0.518,P<0.05)。
3 讨论
3.1 影响术后EF改善的因素
EF是目前世界公认能有效评估心肌梗死后心功能衰竭的最强指标。本文认为其相关影响因素有:(1)病变节段收缩期室壁增厚率。有研究指出,心肌缺血早期出现的节段性室壁运动异常是重要的特异性表现,这种表现甚至较心电图异常更早出现[9,10],寻找一种无创伤、可准确评估患者左心整体功能及室壁运动情况的影像学手段,对冠心病诊断、治疗及预后评估具有重要意义[11]。本研究将病变节段收缩期室壁增厚率作为节段室壁运动参数,对比术前术后,发现术后较术前收缩期室壁增厚率显著提高,且EF未改善组较EF改善组病变节段收缩期室壁增厚率低。术前该指标低于正常阈值,考虑是因为发病后,收缩期缺血心肌功能损伤,故室壁增厚率处于低水平[12,13],冠脉搭桥术使缺血心肌重获血流灌注,改善室壁运动,提高室壁增厚率[14]。同样有研究证实,冠脉搭桥术后EF未改善组病变节段收缩期室壁增厚率较改善组低[15,16]。提示冠脉搭桥术后心射血功能改善与室壁增厚率相关。(2)冠脉狭窄程度。冠脉狭窄程度是评估冠状动脉病变常用指标,狭窄程度越大则病情越重。冠状动脉狭窄导致心肌节段缺氧缺血,故心肌收缩力下降[17]。本研究中EF未改善组冠状动脉狭窄>30%的患者占44.44%,较改善组(26.32%)高。提示术后心收缩功能改善与冠状动脉狭窄相关。(3)糖尿病。糖尿病是我国乃至世界范围内高发疾病,长期高血糖可导致心脏结构及功能改变,甚至导致心力衰竭、死亡[18,19]。本研究中,EF未改善组糖尿病患者占55.56%,明显较改善组(10.53%)高,考虑是因为长期高血糖环境导致心肌僵硬,降低心室顺应性,大量坏死心肌细胞丧失收缩成分,故心室收缩功能下降,射血能力较差。
3.2 影响术后ESV改善的因素
ESV反应左室收缩功能。本研究中ESV未改善组TC≥5.2、TG≥2.2占比分别为42.42%、33.33%,较改善组(15.38%、15.38%)高,这与罗春材等[20]研究结果一致,提示术后左室收缩功能改善与TC、TG水平有关。考虑是因血脂异常促使纤溶和凝血系统改变,增加了动脉血栓风险,不利于术后心功能改善,结合本研究结果,提示术前术后加强TC、TG控制有利于术后心功能改善。
综上,冠脉搭桥术后患者心脏结构和功能有所改善,本研究显示,糖尿病、冠脉狭窄程度、TC、TG、病变节段收缩期室壁增厚率均与心脏收缩功能有关。
