肠内营养耐受性定时干预联合溯源心理疏导在急性胰腺炎中应用
2021-04-02邹姣薛丹丹
邹姣 薛丹丹
无锡市第二人民医院消化内科 214000
急性胰腺炎为临床常见的急危重症,具有较高的发病率。随着生活条件的提高,人们不良饮食习惯和生活习惯,增加疾病的发病率。疾病的发生原因较多,常与胰管堵塞、创伤手术、感染、胆石症及胆道疾病等密切相关,临床主要表现为上腹或左上腹疼痛,并呈现刀割痛,并伴有腹肌紧张和反跳痛等[1]。轻症急性胰腺炎主要采用药物进行治疗,虽然取得一定治疗效果,但若患者机体营养供应不足,也会影响疾病康复。加上患者对疾病缺乏意识,想象疾病很凶险,极易出现负性心理,导致相关并发症的发生。因此,在急性胰腺炎患者中采70例取相应的营养供应和心理疏导对疾病的康复至关重要。本次研究选取70例急性胰腺炎患者作为研究对象,分析应用基于肠内营养耐受性定时评估的营养支持联合溯源性心理疏导取得干预效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年8 月至2020 年8 月本院消化内科收治的70 例急性胰腺炎患者作为研究对象,以患者入院时间先后将患者分为两组,各35 例。对照组男21例,女14例;年龄范围为22~45岁,年龄(32.15±3.15)岁;文化程度:初中以下2 例、高中16 例、大专及以上17 例。观察组男19 例,女 16 例;年龄范围为 25~47 岁,年龄(34.28±4.35)岁;文化程度:初中以下 3 例、高中 17 例、大专及以上15 例。(1)纳入标准:经临床医师诊断和各项实验室检查患者符合《急性胰腺炎的诊治指南》;健康状况Ⅱ(APACHEⅡ)评分在8分以上;发病<72 h入院;患者和家属对本次研究均知情同意,并签订知情同意书;本研究经医院伦理委员会批准。(2)排除标准:出现意识障碍,无法配合沟通;合并机体较重的免疫系统障碍;无法进行肠内营养;合并机体较严重的心、肝、肾等器官、组织功能障碍;在内镜逆行性胰胆管造影导致胰腺炎患者。两组患者性别、年龄及文化背景等一般资料比较,差异均无统计学意义(均P>0.05),具有可比性。
1.2 方法 对照组入院后遵医嘱对患者进行镇静、补液、抗菌及止痛等治疗,密切观察病情变化,避免肺水肿、感染性休克及急性呼吸窘迫症的发生,在其入院48 h 内进行相应的肠内营养支持。部分患者若出现腹胀、呕吐及腹泻等不良反应,应立即停止,报告医生给予相应的处置,如患者症状缓解,则继续进行肠内营养,保持输入速度在25 ml/h。了解患者心理状态,对其负性情绪进行及时疏导,并给予鼓励和支持,为其讲解疾病相关知识,缓解其对疾病治疗的恐惧、焦虑及抑郁情绪[2]。观察组实施基于肠内营养耐受性定时评估的营养支持联合溯源性心理疏导。(1)选择肠内营养制剂。主要包括谷氨酰胺,主要作用为修复受损的肠道黏膜,促进黏膜的快速生长;膳食纤维,主要作用为使肠道蠕动功能恢复,提高消化功能。(2)各时间段营养液的选择。入院24 h内:选择500 ml两种营养制剂混合输入;入院24~48 h:选取500 ml的蛋白质制剂和混合营养液制剂;入院48 h以上:选择1 000 ml 的蛋白质制剂、混合营养液、氮源制剂同时输注;在上述时间过后若患者无异常情况则每日摄入的营养制剂量增加500 ml,输注的速度为25 ml/L,直至达到患者的肠内喂养总量[3]。(3)不耐受性定时评估,调整肠内营养方案。①呕吐:应每隔12 h 对患者评估1 次,若出现呕吐症状应将营养液的输注速度降低50.0%。②腹胀:评估患者腹内压力,根据腹内压的改变调整输注速度,并进行相应治疗和干预;轻度腹胀:腹内压在12~15 mmHg(1 mmHg=0.133 kPa),可仍按照原有输注速度输入,在输液后6 h 对腹内压再次评估;中度腹胀:腹内压在16~25 mmHg,输注速度降至50.0%,并遵医嘱给予药物缓解腹胀,6 h后再次评估;重度腹胀:腹内压>25 mmHg,应立即输注肠内营养制剂,并进行相应的检查,明确是否存在肠梗阻[4]。③腹泻:评估腹泻轻重程度,其中轻度腹泻:12 h内出现1~2次,增加营养制剂的输注速度;中度腹泻:12 h内出现3~4次,可仍保持原有输注速度,并在6 h 复查腹泻情况;重度腹泻:12 h>4 次,应降低输注速度50.0%,并采集患者粪便标本培养,明确是否合并细菌感染。④胃潴留:评估患者胃潴留的状况,当12 h胃潴留在1 000 ml 以上,应行腹部X 线检查,明确具体的肠内喂养部位,排除幽门后喂养患者可继续进行原有的肠内营养输注;若发现患者为幽门后喂养,应遵医嘱给予患者胃动力药物口服[5]。(4)溯源性心理疏导。①认知负性情绪疏导:责任护士应客观为患者讲解疾病治疗方法、护理方法及注意事项等,为其说明疾病种类与治疗方案的相关性及适用性,举例康复较好的其他患者,使患者能够在护理人员帮助下建立对疾病的正确认知,并建立属于自身的期待体系[5]。②环境负性情绪疏导:患者因自身病情原因,加上入院后对环境的陌生产生恐惧。护理人员在患者入院后为其介绍病区环境、责任医师和责任护士,为其安排病室,配备相应的生活用品,满足患者基本需要,与其沟通建立信任关系,使其感到舒适和满足[6]。③治疗负性情绪疏导:为患者详细讲解导管留置目的、意义及相关知识,缓解其排斥心理,并学会基础的自我护理方法,护理人员应强化对各管路的护理,并执行无菌、规范及无痛操作,避免护理操作的失误,减少对机体产生的疼痛,从而降低患者的应激心理情绪;讲解卧床对疾病康复的意义,使患者提高对长期卧床的应对能力,并为其进行相应的体位护理,促进卧床舒适的同时,减少卧床产生的并发症[7]。④疼痛负性情绪疏导:可指导患者非药物镇痛的方法,如音乐疗法、家属陪伴支持、病友间互动交流等,在疼痛时分散注意力,从而缓解负性情绪。
1.3 观察指标 观察两组各项营养指标、免疫指标、临床症状改善及焦虑、抑郁负性情绪评分。
1.4 评价指标 (1)采用焦虑自评量表(SAS)评估患者焦虑情绪,采用抑郁自评量表(SDS)评估患者抑郁情绪,量表均在1971年由W.K.Zung编制,为一种自评量表。量表总分为20~80分,量表均有20个条目,采用4级评分法,随着分数的增加,患者焦虑、抑郁情绪程度越重[8]。(2)各项指标的正常水平:其中总蛋白:60.0~85.0 g/L,白蛋白:40.0~55.0 g/L,前白蛋白:280~360 mg/L,转铁蛋白:2.2~4.0 g/L,降钙素原:<0.15 ng/ml。
1.5 数据研究 应用软件SPSS 24.0 对研究数据进行处理和分析,其中计量资料采用(±s)表示,组间检验采用t表示;计数资料采用n(%)表示,应用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者各项营养指标和免疫指标水平改善情况比较 观察组总蛋白、白蛋白、前白蛋白、转铁蛋白均高于对照组,降钙素原低于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者各项营养指标和免疫指标水平改善情况比较(±s)
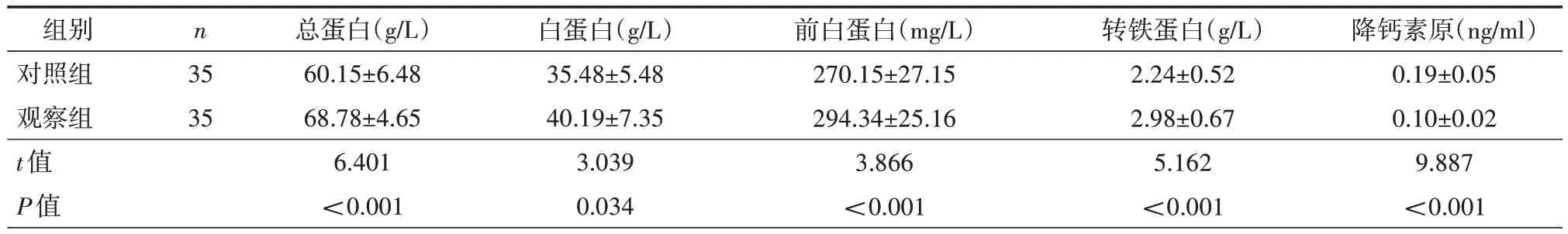
表1 两组患者各项营养指标和免疫指标水平改善情况比较(±s)
组别对照组观察组t值P值n 35 35总蛋白(g/L)60.15±6.48 68.78±4.65 6.401<0.001白蛋白(g/L)35.48±5.48 40.19±7.35 3.039 0.034前白蛋白(mg/L)270.15±27.15 294.34±25.16 3.866<0.001转铁蛋白(g/L)2.24±0.52 2.98±0.67 5.162<0.001降钙素原(ng/ml)0.19±0.05 0.10±0.02 9.887<0.001
2.2 两组患者临床各项不良症状恢复时间比较 观察组腹痛消失、腹胀消失、肠鸣音恢复、体温恢复、排便时间均低于对照组,差异均有统计学意义(均P<0.05),见表2。
2.3 两组患者干预前后SAS、SDS 评分比较 干预前,两组患者SAS、SDS 评分比较,差异均无统计学意义(均P>0.05);干预后,观察组SAS、SDS 评分均低于对照组,差异均有统计学意义(均P<0.05);见表3。

表2 两组患者临床各项不良症状恢复时间比较(-x±s,min)
表3 两组患者干预前后SAS、SDS评分比较(±s,分)

表3 两组患者干预前后SAS、SDS评分比较(±s,分)
组别对照组观察组t值P值n 35 35 SAS评分干预前64.15±8.78 64.25±7.97 0.050 0.960干预后56.47±3.15 51.09±1.37 9.266<0.001 SDS评分干预前66.78±6.78 65.49±7.16 0.774 0.442干预后59.48±3.18 54.67±2.19 7.370<0.001
3 讨 论
急性胰腺炎在胰腺炎中发病率占10.0%~20.0%,大部分患者发病初期症状并不显著,疾病进展较快,会导致胰腺功能障碍,随着病情发展,腹膜炎、肠胃炎随之发生,若不进行及时的治疗,极易威胁患者生命安全[9-10]。急性胰腺炎为高代谢疾病一种,疾病在发生后常会使机体表现出糖异生、脂肪及蛋白质等高代谢状态,这不仅增加机体能量的消耗,且会降低免疫功能和营养水平,影响疾病治疗,降低预后康复效果[11]。且患者在治疗中会因多种因素出现负性心理情绪,降低患者对治疗的信心,降低其对治疗的依从性。所以,将基于肠内营养耐受性定时评估的营养支持联合溯源性心理疏导应用在急性胰腺炎患者中[12]。
以往传统的肠内营养支持应用在急性胰腺炎患者中出现不耐受后,就立即停止营养制剂的摄入,但肠道功能仍处于高强度的消耗和饱和状态,降低患者消化功能,影响营养物质的吸收,所以常规肠内营养支持取得效果并不显著[13]。而基于肠内营养耐受性定时评估的营养支持选择谷氨酰胺、膳食纤维、氮源及蛋白质等营养制剂,这些营养物质易吸收,且作用肠道后可有效修复肠黏膜,恢复消化功能。同时在患者不同阶段配合相应的营养制剂显著改善患者营养不良状态,促进机体免疫功能恢复,维持肠道微生态平衡,促进机体各项指标的快速恢复[14]。此外,在肠内营养耐受的定时评估分级中,根据患者症状采取相应的干预措施,如控制营养制剂的输注速度,遵医嘱应用胃动力药物,增加评估次数等,有效减少不良症状发生。而溯源性心理疏导重视对患者负性情绪的溯源分析,在经过分析后根据患者负性情绪出现的源头进行相应的心理疏导,可有效阻止不良心理应激源的产生,从而使负性情绪得到有效的缓解[15]。本次研究结果表明,观察组总蛋白、白蛋白、前白蛋白、转铁蛋白均高于对照组,降钙素原低于对照组,差异均有统计学意义(均P<0.05);观察组患者体温恢复时间、腹痛消失时间、腹胀消失时间、肠鸣音恢复时间及排便时间显著短于对照组,差异均有统计学意义(均P<0.05);观察组患者焦虑评分、抑郁评分显著低于对照组,差异均有统计学意义(均P<0.05)。可见在进行胰腺炎患者中应用基于肠内营养耐受性定时评估的营养支持联合溯源性心理疏导的重要意义。
综上所述,在进行胰腺炎患者中应用基于肠内营养耐受性定时评估的营养支持联合溯源性心理疏导取得显著干预效果,促进机体对营养物质的吸收,促进免疫功能及消化功能的恢复,缓解负性情绪,增强对疾病信心,促进疾病的快速康复。
