超声引导下髂筋膜间隙阻滞麻醉结合喉罩下全麻对老年髋关节置换患者镇痛药物使用量及认知功能的影响
2021-04-02孙鹏马杨于金花
孙鹏 马杨 于金花
烟台市莱阳中心医院麻醉科 265200
随着我国老龄人口的增多,老年髋部骨折患者随之增多,髋关节置换术是目前治疗髋部疾病最为有效的手段之一[1]。但老年通常伴有各种慢性基础疾病,其心血管调节功能欠佳,患者髋关节置换术后疼痛较为严重,尤其以术后24 h 内疼痛剧烈[2]。术后认知功能障碍也是手术麻醉后常见的并发症之一,患者具有精神错乱、焦虑不安以及记忆受损等表现,一般发生于术后数天至数周内[3]。研究表明,超声引导下髂筋膜间隙阻滞(fascia iliaca compartment block,FICB)能够有效增强髋关节置换术后镇痛效果[4-5],但单纯进行FICB麻醉可能存在镇痛不完全的情况[6]。喉罩下全麻对患者刺激较小,其对麻醉诱导期间以及恢复期间患者血流动力学影响较小,还可有效减少局麻药物使用量,可用于弥补FICB 缺陷[7]。本研究旨在探讨超声引导下FICB 麻醉结合喉罩下全麻对老年髋关节置换患者镇痛药物使用量及认知功能的影响,报道如下。
1 资料与方法
1.1 一般资料 本次研究通过医院医学伦理委员会批准,患者与其家属知情。选择2018 年10 月至2019 年10 月期间于医院进行髋关节置换术的老年患者76 例,按抽签法随机将患者分为对照组(n=38)和联合组(n=38),两组患者性别、年龄、美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级以及疾病类型等一般资料(见表1)比较,差异均无统计学意义(均P<0.05),具有可比性。纳入标准:接受单侧髋关节置换术;年龄≥65 岁;ASA 分级Ⅱ~Ⅲ级;联合组配合接受FICB。排除标准:合并既往髋部手术史者;排除严重心、肝、肾障碍者;阻滞部位皮肤感染者;局麻药过敏史或者依赖史者;酗酒或吸毒成瘾者;老年痴呆患者。
1.2 方法 入室后常规开放静脉通道,对两组患者心电图、血氧饱和度以及有创动脉血压进行连续监测。对照组患者给予喉罩下通气全麻,静脉注射咪达唑仑(0.02 mg/kg)+依托咪酯(0.20 mg/kg)+顺式阿曲库铵(0.15 mg/kg)+舒芬太尼(0.3 μg/kg)进行麻醉诱导,完成之后置入合适的喉罩,给予机械通气,术中调整呼气末二氧化碳分压为35~45 mmHg(1 mmHg=0.133 kPa),进行手术。联合组喉罩下通气全麻后进行超声引导下FICB,由同一位经过培训的麻醉医师完成,将超声探头沿腹股沟皱褶处垂直放置,辨别清楚阔筋膜以及髂筋膜结构,穿刺进针点为腹股沟韧带中外1/3交点位置再向下大约10 cm,采用平面内技术以45°在超声引导下进针,回抽无血,确认穿刺针正确穿刺于髂筋膜与髂腰肌中间,继续注入0.3%罗哌卡因30 ml(广东华润顺峰药业有限公司,国药准字H20050325),若定位不正确则在超声下重新调整进针位置,局麻药注入后监测患者生命体征,随后开始手术。两组患者术中麻醉维持根据患者麻醉需求情况,采用静脉持续静脉泵注丙泊酚(2.50 mg/kg)、舒芬太尼(5.0 μg/kg),并间断性予以静脉滴注顺式阿曲库铵(0.03 mg/kg)松弛肌肉,术中需维持患者心率和平均动脉压波动不超过基础值20%,脑电双频指数值在40~60 之间,按需补液以及输血,必要时给予口服降压药物尼卡低平。术毕送两组患者进入麻醉后恢复室进行监护,拔除喉罩,观察两组患者直至完全苏醒,拔除气管导管。

表1 两组患者一般资料比较
1.3 观察指标 (1)镇痛药物使用量:记录术中丙泊酚、舒芬太尼使用量以及术后自控泵镇痛药物用量;(2)术后情况:记录两组患者人工气道拔除时间、第一次补救镇痛时间,统计补救镇痛使用次数以及血管活性药物使用次数;(3)术后疼痛评分:术后 2 h(T1)、6 h(T2)、12 h(T3)、24 h(T4)、48 h(T5)采用视觉模拟量表(Visual Analogue Scale,VAS)[8]评分对两组患者静息和运动状态疼痛情况进行评估;(4)认知功能:术后1 d、3 d、5 d、7 d 时,采用简易智力状态量表(Mini-Mental Sate Examination,MMSE)[9]评分对两组患者认知功能进行评估,内容涵盖时间和地点定向力(10 分)、语言和即刻回忆能力(11 分)、注意力和计算能力(5分)、短期间回顾和复制图形能力(4分),总得分30分,分数≤24分时判断为认知功能障碍;(5)不良反应:记录不良反应情况如呼吸抑制、恶心呕吐、咽喉痛等。
1.4 统计学分析 采用SPSS19.0 软件分析数据,计数资料以(%)描述,行卡方检验;计量资料均符合正态分布,以(±s)描述,行独立t检验,P<0.05 表示差异有统计学意义。
2 结 果
2.1 两组镇痛药物使用量比较 联合组术中丙泊酚、舒芬太尼使用量以及术后自控泵镇痛药物用量均明显少于对照组(均P<0.05),见表2。
2.2 两组术后情况比较 联合组人工气道拔除时间明显短于对照组,第一次补救镇痛时间明显长于对照组,补救镇痛使用次数以及血管活性药物使用次数明显少于对照组(均P<0.05),见表3。
2.3 两组术后不同时间点VAS 评分比较 联合组患者术后T1~T4时静息VAS 评分明显低于对照组(均P<0.05),术后T1~T5时运动VAS 评分明显低于对照组(均P<0.05),见表4。
2.4 两组术前及术后不同时间点认知功能比较 联合组患者术后不同时间点MMSE评分明显高于对照组(均P<0.05),见表5。
2.5 两组不良反应比较 两组患者呼吸抑制、恶心呕吐、咽喉痛等不良反应发生率比较,差异无统计学意义(P>0.05),见表6。
表2 两组镇痛药物使用量比较(±s)
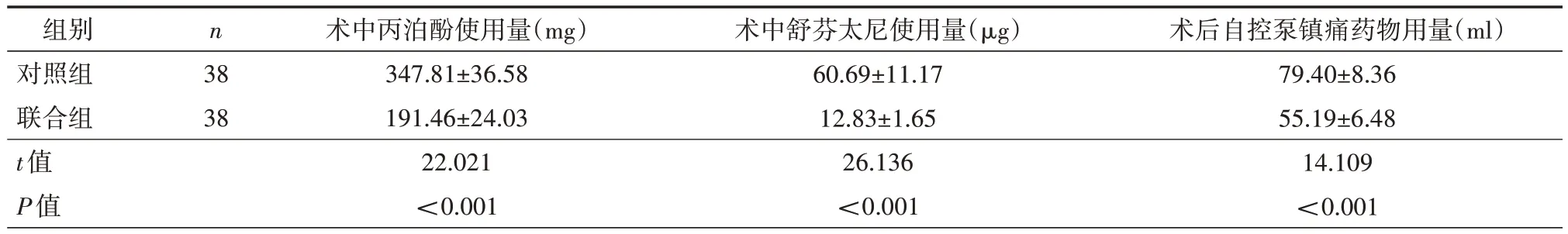
表2 两组镇痛药物使用量比较(±s)
组别对照组联合组t值P值n 38 38术中丙泊酚使用量(mg)347.81±36.58 191.46±24.03 22.021<0.001术中舒芬太尼使用量(μg)60.69±11.17 12.83±1.65 26.136<0.001术后自控泵镇痛药物用量(ml)79.40±8.36 55.19±6.48 14.109<0.001
表3 两组术后情况比较(±s)

表3 两组术后情况比较(±s)
组别对照组联合组t值P值n 38 38人工气道拔除时间(min)35.49±7.01 21.98±3.86 10.407<0.001第一次补救镇痛时间(min)480.95±78.79 668.31±85.43 9.938<0.001补救镇痛使用次数(次)1.34±0.25 0.69±0.11 14.670<0.001血管活性药物使用次数(次)2.72±0.50 1.26±0.24 16.227<0.001
表4 两组术前及术后不同时间点VAS评分比较(±s,分)
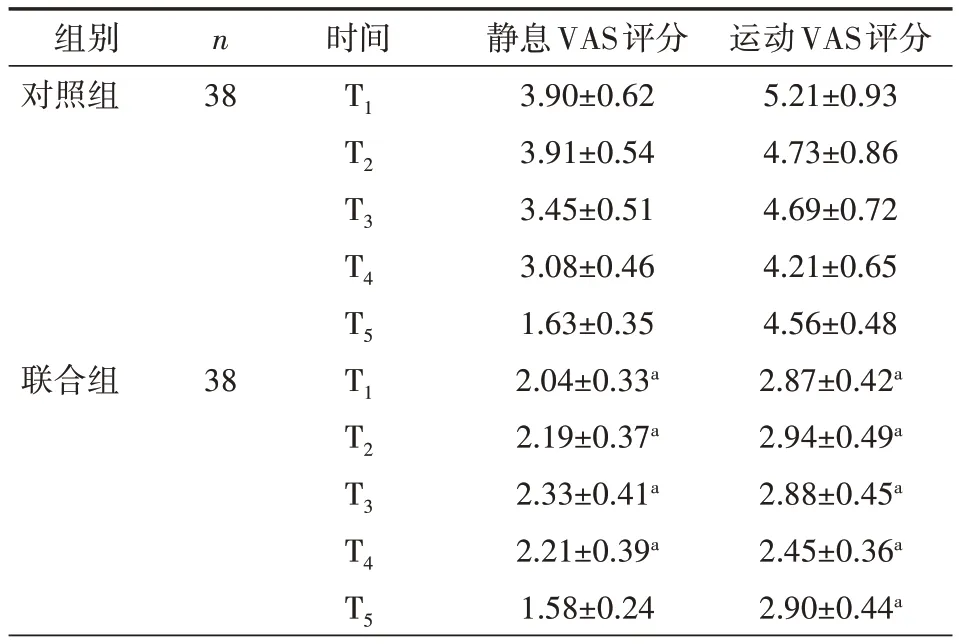
表4 两组术前及术后不同时间点VAS评分比较(±s,分)
注:与对照组比较,aP<0.05;VAS表示视觉模拟量表
组别 n对照组 38联合组 38时间T1 T2 T3 T4 T5 T1 T2 T3 T4 T5静息VAS评分3.90±0.62 3.91±0.54 3.45±0.51 3.08±0.46 1.63±0.35 2.04±0.33a 2.19±0.37a 2.33±0.41a 2.21±0.39a 1.58±0.24运动VAS评分5.21±0.93 4.73±0.86 4.69±0.72 4.21±0.65 4.56±0.48 2.87±0.42a 2.94±0.49a 2.88±0.45a 2.45±0.36a 2.90±0.44a
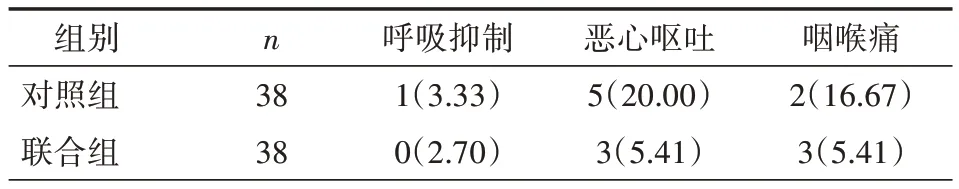
表6 两组不良反应比较[n(%)]
表5 两组术前及术后不同时间点MMSE评分比较(±s,分)

表5 两组术前及术后不同时间点MMSE评分比较(±s,分)
组别对照组联合组t值P值n 38 38 MMSE评分术前27.36±2.48 27.49±2.45 0.230 0.819术后1 d 25.17±1.81 26.03±1.67 2.153 0.035术后3 d 24.04±1.29 25.61±1.33 5.223<0.001术后5 d 24.48±1.07 26.05±1.01 6.578<0.001术后7 d 25.29±1.53 26.92±1.18 5.200<0.001
3 讨 论
髋关节手术尤其以老年患者最为多见,此类患者因伴有冠心病、高血压、慢性阻塞性肺疾病以及肾功能不全等多种全身性慢性疾病而具有较差的生理功能,使得其手术以及麻醉风险升高[10]。有研究表明,麻醉方式是影响老年骨科患者死亡的独立因素,周围神经阻滞技术可有效降低围手术期并发症发生率和病死率[11-12]。FICB可通过阻断股外侧皮神经股神经以及闭孔神经,改善手术区域血流动力学,提高组织供氧量,减轻炎性应激,在髋部以及股骨手术围手术期发挥麻醉、镇痛作用,是髋关节置换术最常用的麻醉和镇痛方法之一[13]。Yu B 等[14]研究指出,超声引导下进行FICB 在人工髋关节置换术中操作方便,具有较好的麻醉、镇痛作用,并发症发生较少,是一种有效、方便、安全的神经阻滞方法。但临床研究发现,FICB 优势在于可明显缓解髋部皮肤切口疼痛,而在改善髋关节深部疼痛以及术后髋关节活动疼痛方面效果欠理想[15]。有报道发现,喉罩作为一种新型通气工具在全身麻醉手术中具有其独特优点,其置入和拔出时对声门刺激较小,术后并发症较少,患者耐受性好[16]。倪丽亚等[17]文献研究表明,处理高龄髋关节置换术时,FICB 复合喉罩全麻可明显延长术后镇痛时间,减少术后镇痛药物使用,尤其适用于凝血功能障碍以及使用抗凝药物者,可成为麻醉备选方案。
本研究结果显示,联合组镇痛药物使用量更少,术后情况更佳,且术后T1~T4时静息VAS 评分以及T1~T5时运动VAS 评分明显低于对照组,表明超声引导下FICB 麻醉结合喉罩下全麻可有效减少镇痛药物使用量,对老年髋关节置换术患者镇痛时间更长,与任普圣等[18]研究结果一致。分析原因,充分的疼痛控制是提高患者术后期间舒适度和满意度的关键[19],超声引导下行FICB 麻醉能够更加清楚地辨认神经走行以及周围组织,有利于观察穿刺针进针过程,使得药物均匀分布于髂筋膜间隙,从而提高局部神经阻滞效果,起到良好镇痛效果,还可避免盲目穿刺,减少对周围神经损伤[20]。喉罩因对气管刺激小,降低了对患者呼吸生理的干扰风险,更加适用于老年患者[21]。宗娜和史学兵[22]研究也表明,超声下神经阻滞复合喉罩全麻可明显减少老年髋关节置换术患者镇痛药物使用量,具有良好的术后镇痛效果,适宜用于老年肢体麻醉。
麻醉后认知功能障碍是髋关节置换术后精神障碍的一种常见临床表现,患者主要表现为记忆障碍、抽象思维障碍和定向障碍,同时伴随着社会活动的减少,严重时可发展为痴呆[23]。本研究结果显示,联合组患者术后不同时间点MMSE 评分明显高于对照组,表明超声引导下FICB 麻醉结合喉罩下全麻可减轻手术对老年髋关节置换患者的刺激,从而降低对患者术后认知功能的影响。原因可能为,超声引导下FICB 麻醉对患者全身影响较小,血流动力学较为稳定,还能够减少麻醉药物用量,从而减轻对患者精神损伤;喉罩下全麻不仅可以弥补FICB 阻滞不全的缺陷,且几乎不会对血流动力学造成影响,两者结合发挥保护认知功能的作用。此外,两组不良反应发生差异无统计学意义,表明超声引导下FICB 麻醉结合喉罩下全麻安全性良好。但本研究缺乏对超声引导下FICB 麻醉结合喉罩下全麻远期效果的进一步研究,且本研究对象为老年患者,所得结论尚且需要进一步验证。
综上所述,超声引导下FICB 麻醉结合喉罩下全麻应用于老年髋关节置换患者,可有效减少镇痛药物使用量,改善患者术后情况,镇痛效果更佳,还能够降低患者发生认知功能障碍风险,值得借鉴。
利益冲突:作者已申明文章无相关利益冲突。
