3.0T MR动脉自旋标记对腮腺肿瘤的鉴别诊断价值
2021-03-26吕虹裕罗宁斌赖少侣李伟陆一昕翟金娜鲍若楠
吕虹裕,罗宁斌,赖少侣,李伟,陆一昕,翟金娜,鲍若楠
涎腺肿瘤在所有的头颈部肿瘤中所占比例为2%~6%,其中约有80%的肿瘤为腮腺肿瘤。腮腺良、恶性肿瘤总体比例约为2.92:1[1]。尽管多数腮腺肿瘤是良性的,但是缺乏早期诊断和治疗可能导致肿瘤进展。研究表明,在未经治疗的多形性腺瘤中,约20%可发生恶变[2]。不同病理类型腮腺肿瘤的治疗方法及手术方式各不相同[3],术前通过有效诊断方法对腮腺肿瘤进行鉴别,对于患者病情的判断、治疗方式选择以及预后的评估有重要的意义。
临床上将细针抽吸细胞学(fine needle aspiration cytology,FNAC)作为术前确诊的金标准。然而有时由于标本量不足,FNAC并不能得出准确的结论性诊断,研究显示FNAC仅能发现72%~84%的恶性肿瘤[4-5]。此外,FNAC可能引起肿瘤细胞的播散,提高转移和复发的几率,这种情况尤其在多形性腺瘤和恶性腮腺肿瘤中容易发生[6]。
MRI的软组织分辨力高,如今已经成为术前诊断腮腺肿瘤的主要检查方法。动态增强磁共振成像(dynamic contrast enhancement MRI,DCE-MRI)可反映组织的血流灌注、微血管分布以及血管通透性改变等属性,对鉴别良恶性腮腺肿瘤有一定的实用性价值[7],但目前DCE-MRI无法定量分析肿瘤组织的血流灌注,且使用对比剂有过敏反应、肾功能损害的风险。此外,由磁共振扩散加权成像(diffusion weighted imaging,DWI)、磁敏感加权成像(susceptibility weighted imaging,SWI)以及体素内不相干运动(intravoxel incoherent motion,IVIM)扩散加权成像等功能磁共振成像技术,都对腮腺肿瘤的鉴别诊断具有一定的价值[8-10]。但采用磁共振动脉自旋标记(arterial spin labeling,ASL)技术对腮腺肿瘤进行分析的研究较少。ASL技术是一种安全、无创、可重复性高的新技术,该技术的显著特点是不需要注射外源性对比剂(如钆螯合物等),而是利用电磁标记动脉血中的水分子作为内源性示踪剂,产生灌注影像,并通过测量病变部位的血流量(blood flow,BF)来定量分析病灶的血流灌注。ASL技术目前多应用于中枢神经系统病变如脑血管病、脑肿瘤等研究[11-12]。近年来,ASL技术在头颈部肿瘤等方面也有部分的应用研究[13-15],但在腮腺中的研究与应用尚处于初步阶段[3,16]。本研究拟采用ASL技术对不同类型的腮腺肿瘤进行对比研究,旨在初步讨论ASL技术对腮腺肿瘤的鉴别诊断价值。
材料与方法
1.研究对象
前瞻性搜集2017年3月-2020年1月因腮腺肿物于本院就诊及治疗的患者作为研究对象,所有患者均行常规MR平扫及ASL扫描。纳入标准:①经临床或其他影像学检查发现为腮腺病变者;②检查前未针对腮腺病变进行任何处理或治疗;③MRI 检查后2周内手术并获得病理结果,病理提示为腮腺肿瘤者;④单侧腮腺病变者。排除标准:①有MRI检查禁忌症;②MRI图像信息不完整、图像不清晰、存在伪影等;③病灶直径≤1 cm;④MRI检查后2周内未能进行手术或无病理结果;⑤既往存在血管病变,如在头颈部血管狭窄等。本研究经本院伦理委员会、审查委员会批准,所有患者在行MR检查前均签署知情同意书。
2.MRI扫描参数
所有受试者均进行头颈部常规MR扫描、三维伪连续动脉自旋标记(three-dimensional pseudo continuous arterial spin labeling,3D pCASL)扫描。MR扫描采用GE Discovery MR750 3.0T MR扫描仪,配备8通道相控阵列头颈联合线圈。常规MR扫描序列包括T1WI(TR 778 ms,TE 15 ms,FOV 20 mm×20 mm,扫描矩阵224×288,层厚4 mm),T2WI(TR 3403 ms,TE 81.28 ms,FOV 20 mm×20 mm,扫描矩阵224×288,层厚4 mm);常规MR扫描结束后进行3D pCASL扫描(TR 4512 ms,TE 10.72 ms,TI 1525 ms,FOV 24 mm×24 mm,扫描矩阵8×512,层厚5 mm,激励次数3,标记带放置在最低成像平面下方2 cm处)扫描。
3.图像与数据后处理
将采集到的ASL原始图像传输至AW4.6后处理工作站,采用Functool软件进行图像后处理。首先将ASL图像进行校正及预处理,生成血流伪彩图,并与横轴面T2WI脂肪抑制序列图像匹配融合;然后选取肿瘤组织较大层面进行兴趣区(region of interest,ROI)勾画,ROI面积≥30 mm2,注意选择肿瘤实性部分,避开肿瘤边缘、坏死区域、囊变区域、血管等部分;每个患者对侧正常的腮腺组织,采用复制ROI的方法进行勾画。软件自动计算出ROI内血流量数值,每个测量目标各选用3个ROI进行重复测量,取平均值。肿瘤侧血流量记录为肿瘤血流量(tumor blood flow,TBF),对侧正常腮腺组织血流量记录为正常组织血流量(blood flow,BF),最后计算两者的比值,得出标准化肿瘤血流量值(normalizing tumor blood flow,nTBF)。
4.统计学方法
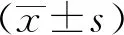
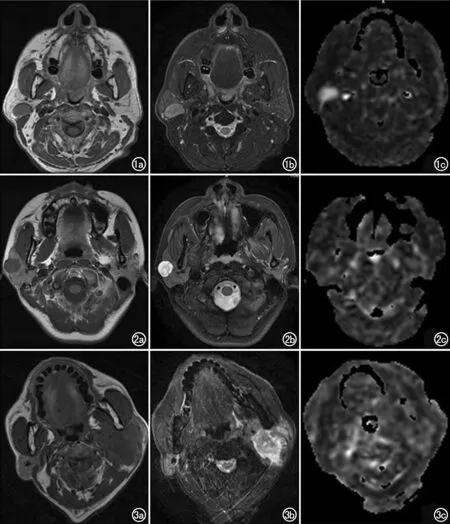
图1 男,58岁,腺淋巴瘤。a)T1WI示右侧腮腺肿物呈低信号;b)T2WI示右侧腮腺肿物呈稍高信号;c)ASL图像示右侧腮腺肿物呈明显高信号,血流灌注丰富,显著高于正常腮腺组织,nTBF为4.81。 图2 女,23岁,多形性腺瘤。a)T1WI示右侧腮腺肿物呈低信号;b)T2WI示右侧腮腺肿物呈高信号;c)ASL图像示右侧腮腺肿物呈低信号,血流灌注不丰富,低于周围正常腮腺组织,nTBF为0.83。 图3 男,59岁,鳞状细胞癌。a)T1WI示左颈部肿物呈等低信号;b)T2WI示左颈部肿物呈高信号;c)ASL图像示左颈部肿物呈稍高信号,血流灌注较丰富,nTBF为1.46。
结 果
1.一般情况及病理结果
本研究共对70例患者进行了pCASL扫描,根据本研究纳入标准及排除标准(除外6例未在我院进行手术或活检,以及无法追踪病理结果;另有5例为淋巴结反应性增生,4例为慢性腮腺炎,1例为结核病,1例为木村病,1例为淋巴上皮囊肿,1例为腮裂囊肿,4例图像信息不完整及存在伪影影响观察,1例因病灶直径小于1 cm难以勾画ROI,1例为双侧腮腺病变),最终纳入符合本研究要求的患者共45例,年龄13~78岁,平均51岁;男31例,女14例。其中良性肿瘤共28例,包括腺淋巴瘤14例、多形性腺瘤14例;恶性肿瘤共17例,包括鳞状细胞癌3例、基底细胞癌3例、黏液性表皮样癌3例、腺样囊性癌2例、淋巴瘤2例、恶性黑色素瘤1例、组织细胞肉瘤1例、恶性多形性腺瘤1例、腺泡细胞癌1例。将所有病例按照病理类型分为三组:腺淋巴瘤组、多形性腺瘤组、恶性肿瘤组(表1)。
2.ASL成像结果及对比分析
从ASL技术扫描获取的血流灰阶图可看出,明亮度越高的区域相应的BF越大,代表血流灌注越丰富(图1~3)。45例腮腺肿瘤在TBF灰阶图上均表现为稍高或高信号,高于邻近软组织。三组病例中,腺淋巴瘤呈现明显的高nTBF,为3.71±1.65;多形性腺瘤和恶性腮腺肿瘤的nTBF相对较低,分别为0.89±0.25、1.55±0.60。腺淋巴瘤组的nTBF分别高于多形性腺瘤(F=42.026,P<0.01)和恶性肿瘤(F=25.473,P<0.01),但多形性腺瘤和恶性肿瘤nTBF差异无统计学意义(P=0.073,图4)。

表1 各组腮腺肿瘤病例的统计情况
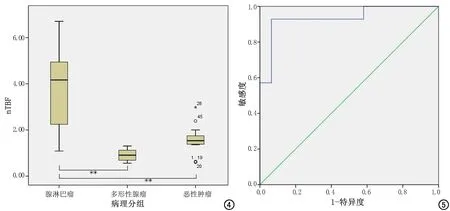
图4 各组腮腺肿瘤nTBF的箱式图。 图5 ASL诊断腺淋巴瘤的ROC曲线。
采用ROC曲线分析,nTBF鉴别腺淋巴瘤多形性腺瘤和恶性腮腺肿瘤的曲线下面积为0.935(图5),诊断阈值为2.03,诊断腺淋巴瘤的敏感度为92.9%,特异度为93.5%。
讨 论
本研究探讨了ASL-MR成像技术对于鉴别诊断腮腺腺淋巴瘤、多形性腺瘤和恶性肿瘤的能力,结果显示ASL可以将腺淋巴瘤与多形性腺瘤和恶性肿瘤鉴别,但无法鉴别多形性腺瘤与恶性肿瘤。
在腮腺腺淋巴瘤中,肿瘤发生恶变极为罕见,约为0.3%,肿物切除即腮腺部分切除术是腺淋巴瘤的推荐治疗方法。若腺淋巴瘤的术前诊断可靠,保守观察也是合理的治疗选择。相比之下,多形性腺瘤的恶变并不罕见,且多形性腺瘤形态表现为圆形或类圆形肿块,可向周围组织突出,若仅通过去核手术治疗,肿物突出物可能残留,增加了复发和转移的风险。因此,多形性腺瘤和恶性腮腺肿瘤一样需要进行根治性的手术切除。总的来说,在确定腮腺肿瘤适当的治疗策略时,鉴别腺淋巴瘤与其他两类病变也是非常重要的[15]。
使用TIC评估动态增强MR成像有助于鉴别腮腺肿瘤[2,7]。在大多数多形性腺瘤中,TIC呈持续性或渐进性强化,并且增强峰值常大于120 s。在组织病理学中,多形性腺瘤由黏液样、软骨样或透明间质样的成分组成,是肌上皮细胞的产物。含有黏液样或纤维结缔组织的肿瘤区域往往随着强化时间的延长而逐渐强化。由于多形性腺瘤是低血管性的肿瘤,因此在ASL图像中的灌注信号强度也是最低的。在腺淋巴瘤中,TIC通常表现为快速增强和高冲洗度,增强的峰值之间明显短于120 s,通常短于60 s。组织病理学上,腺淋巴瘤是由不同比例的嗜酸性细胞上皮和淋巴间质组成,致密的淋巴间质常与正常的淋巴结结构相似,有淋巴滤泡和生发中心。高细胞性的肿瘤区域表现为快速增强和高冲洗率,与之相仿的是,本研究中高血管性的腺淋巴瘤在ASL图像中的灌注信号强度也是最强的。恶性腮腺肿瘤的病理类型多种多样,影像学表现也并不一致,比如:腺样囊性癌的强化方式与多形性腺瘤相似,是由于腺样囊性癌的间质中含有细胞外黏蛋白;而腺泡细胞癌的TIC表现类似于腺淋巴瘤的快速强化和高度冲洗,这是因为腺泡细胞癌的细胞密度高、血管丰富。在本研究的ASL序列中,恶性腮腺肿瘤的TBF各不相同,甚至相差甚远,一些恶性肿瘤的nTBF与腺淋巴瘤和多形性腺瘤发生重叠,但恶性肿瘤的nTBF平均值明显低于腺淋巴瘤。
肿瘤的灌注量与微血管密度(microvessel density,MVD)相关,MVD越高,灌注值越高。而一般肿瘤的恶性程度与肿瘤内血管生成程度密切相关,肿瘤的恶性程度越高,生长速度快,对血管生成的需求高,因此血管生成越明显,血管丰富;肿瘤恶性程度越高,侵袭性越强,侵犯周围组织以及向周围淋巴结和远处组织转移的能力也就越强,因此也需要更丰富的血供,进而在灌注影像上表现为灌注增强。张朝晖等[17]通过对兔软组织VX2肿瘤模型进行研究,结果显示其肿瘤BF与肿瘤的MVD呈显著正相关性,表明BF可以反映肿瘤的MVD,可用于评价肿瘤的血管生成情况。腮腺肿瘤的TBF与肿瘤分化的病理程度、肿瘤的临床分期密切相关[18],多形性腺瘤与正常涎腺组织的MVD无明显差异,但腮腺腺淋巴瘤、恶性肿瘤的MVD较正常腮腺组织增高[19],且腺淋巴瘤的MVD明显高于多形性腺瘤[3]。本研究中腺淋巴瘤nTBF最高,反映出其肿瘤灌注量最高,明显高于多形性腺瘤和恶性肿瘤,差异具有统计学意义;而多形性腺瘤与恶性肿瘤的nTBF相对较低,且这两者间没有明显的差异,考虑部分腮腺恶性肿瘤的灌注增量可能与多形性腺瘤相似。因此,使用ASL可以将腮腺腺淋巴瘤从多形性腺瘤与恶性肿瘤中鉴别,但将恶性肿瘤与多形性腺瘤进行鉴别是困难的,可以考虑加用其他影像学技术进行鉴别。
本研究尚处于初步阶段,存在着一定的局限性:①目前ASL技术主要应用于中枢神经系统,本研究中TBF的计算由后处理工作站自动生成,而工作站中TBF计算公式是按照脑部参数进行设置,其能否应用于腮腺灌注情况还需要进一步研究;②本研究中ASL空间分辨率有限,ASL图上并不能很好地显示体积较小的病灶;③PCASL的灌注结果容易受到标记延迟时间以及体位影响,本研究中仅设定了一个PLD(1525 ms),该PLD是否为最佳的标记延迟时间,还需要进一步研究;④本研究未与MR增强灌注成像或其他灌注成像结果进行对比及相关性分析,需要进行进一步的论证;⑤本研究中样本量偏小,可能会对结果造成一定的影响,后续研究需要扩大样本量进行进一步研究,提高结果的可信度与准确性。
综上所述,ASL作为一种安全无创、检查程序简单的磁共振灌注成像新技术,可用于定量评估腮腺肿瘤的血流灌注情况,帮助鉴别诊断腮腺肿瘤。