两种手术方式治疗膝下动脉闭塞性病变的临床疗效对比
2021-03-22张红松胡延伟贺新奇彭军路何兆鹏郑丽华杨立新
张红松,胡延伟,张 磊,张 峰,贺新奇,彭军路,何兆鹏,郑丽华,杨立新,杨 艳
(1.河北医科大学第一医院普外科,河北 石家庄 050011;2.邢台市第三医院普外科,河北 邢台 054000;3.首都医科大学宣武医院普外科,北京100053)
膝下动脉闭塞性病变是一种血管病变,常见于糖尿病、下肢动脉粥样硬化、血栓闭塞性脉管炎患者,大多呈多节段、多支、弥漫性病变,原因多为血管壁上脂质斑块发生堆积沉淀,导致肢体血管僵硬、闭塞,患者临床表现大多为正常行走困难、下肢疼痛,具有病情进展快、截肢率高、预后差等特点[1-2]。目前临床对膝下动脉闭塞性病变患者大多通过外科手术提高血管通畅率以挽救肢体功能,但膝下动脉是流出道血管,其管腔直径较细,动脉压力偏低,加之病变分布较为弥漫,因此手术处理难度大。针对膝下动脉闭塞性病变的治疗,既往主要采用下肢动脉旁路移植术,但下肢动脉旁路移植术操作复杂,创伤大,患者恢复相对较慢,实际临床术后效果并不是很好。随着外周血管介入技术的发展,腔内血管成形术成为了治疗膝下动脉闭塞性病变的主流手术方案,广泛应用于严重肢体缺血、间歇性跛行的治疗,且已有研究证实其具有安全、有效的特点[3-4]。但对于腔内血管成形术治疗膝下动脉闭塞性病变的疗效目前仍然缺少进一步佐证,因此,本研究针对腔内血管成形术与下肢动脉旁路移植术治疗膝下动脉闭塞性病变的效果及安全性进行比较,现报告如下。
1 资料与方法
1.1 临床资料
纳入2016年6月至2019年8月在河北医科大学第一医院诊断为膝下动脉闭塞性病变的343例患者作为研究对象,其中142例行下肢动脉旁路移植术(旁路移植组),201例行腔内血管成形术(血管成形组),对其临床资料进行回顾性分析。在收集的11个变量中,年龄、高血压史、冠心病史、慢性肾功能不全分布不均匀(P<0.05),采用SPSS行1∶1最近邻居匹配法,卡钳值取0.02,以血管成形组为基准组进行匹配,共67例匹配成功,且11个变量均达到平衡(P>0.05),具有可比性,见表1。
纳入标准:①经下肢数字减影血管造影(digital subtraction angioplas,DSA)或者CT血管重建(computed tomographic arteriography,CTA)等影像学检查确诊为膝下动脉闭塞性病变;②接受膝下动脉血管重建手术治疗;③年龄40~70岁;④临床资料及随访资料完整;⑤既往无下肢手术史。排除标准:①肝肾功能严重障碍;②患有严重免疫性疾病;③有手术禁忌证;④合并其他下肢畸形、感染、静脉曲张等疾病。
1.2 治疗方法
所有患者均进行局部麻醉,对股动脉进行顺行穿刺及DSA造影,并由2名放射介入科医生分析膝和踝以下血管病变图像。
血管成形组:若膝关节以下闭塞性血管的长度小于3 cm,行下肢经皮腔内血管成形术(percutaneous transluminal angioplasty,PTA)时可采用PT2超滑导丝或者Terumo超滑导丝(0.035英寸)通过闭塞血管,然后再导入4F导管;若膝关节以下闭塞性血管的长度大于等于3 cm,行PTA时可将导丝头端塑形成U形襻,然后缓慢通过闭塞部位。若导丝无法通过病变血管段到达真腔,则可采用支撑导管CXI配合V18导丝,尝试内膜下开通闭塞段动脉,然后达到真腔。DSA造影证实为真腔后,将长度为300 cm的超滑导丝(0.014英寸)与双腔球囊导管进行交换,在球囊到达闭塞性血管时将其扩张(扩张持续时间为1~3 min,压力为4~10个大气压)成形,开通闭塞性血管。
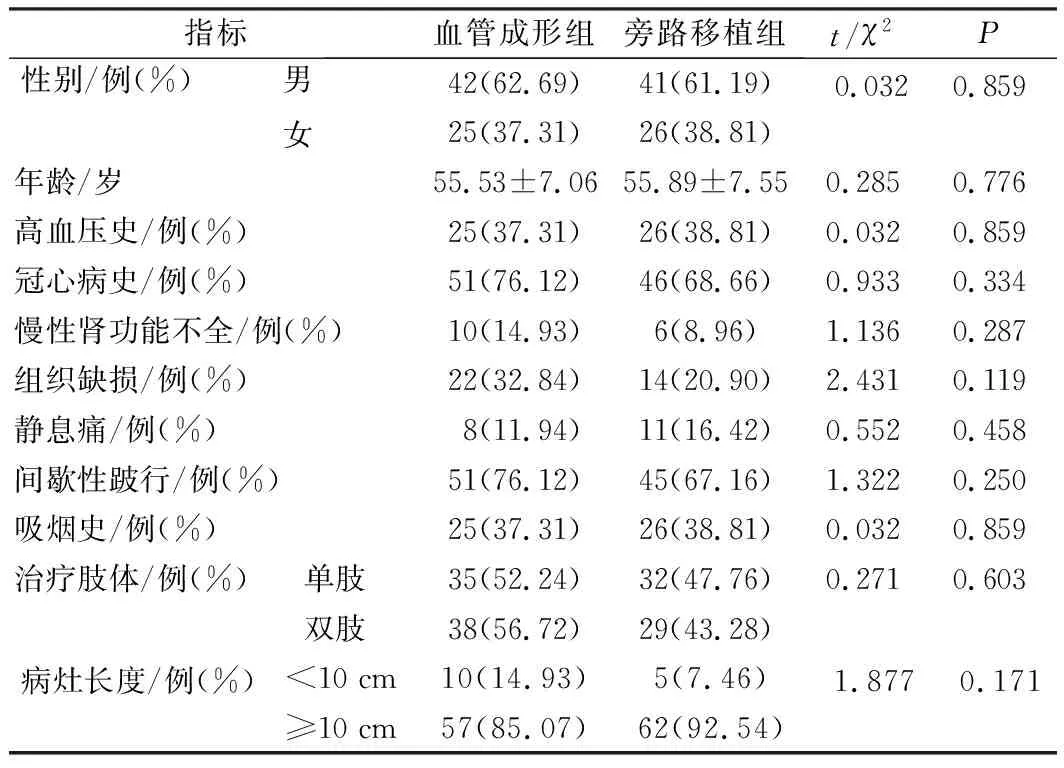
表1 患者基线资料比较(n=67)
旁路移植组:术前采用CTA及彩超评价近端、远端吻合口部位,结合术中探查结果进一步确定远端吻合口部位。当动脉直径为2 mm以上,或者造影剂、肝素生理盐水能顺利注入时,则提示可作为远端流出道。显露远端动脉时,不需要完全游离,只需要显露预定吻合部位的动脉。采用倒置的大隐静脉和远端动脉,以7-0 Prolene线进行端侧吻合,其中胫前动脉40例、胫后动脉23例、足背动脉4例。31例近端流入血管为股动脉,8例为腘动脉,另外28例为股腘动脉人工血管旁路的远侧端。术中均进行常规全身肝素化,吻合完成后采用术中造影探查吻合口通畅情况。
所有患者在术后均皮下注射低分子肝素钠,每12 h 注射1次,并口服西洛他唑片(规格:50 mg×12片,国药准字:H20056723,1次2片,1日2次)、阿司匹林片(规格:100 mg×30片,国药准字:H36020722,1次1片,1日2次)6个月。
1.3 观察指标
收集2组术后6个月内肢体挽救率、靶血管一期通畅率、并发症发生情况,评估2组术前及术后7 d、6个月踝肱指数(ankle-brachial index,ABI)、Rutherford分级评分。当ABI为0.91~1.30时,提示下肢动脉正常;当ABI为0.71~0.90时,提示存在轻度硬化闭塞症(arteriosclerosis obliterans,ASO);当ABI为0.40~0.70时,提示存在中度ASO;当ABI小于0.40时,提示存在重度ASO[5]。Rutherford分级标准[6]:无症状为0级(记0分),轻度间歇性跛行为1级(记1分),中度间歇性跛行为2级(记2分),重度间歇性跛行为3级(记3分),静息痛为4级(记4分),轻微组织缺损为5级(记5分),组织坏疽、溃疡为6级(记6分),分级越高,则患者缺血越严重,症状越严重[7]。
1.4 统计学方法
2 结果
2.1 肢体挽救率、靶血管一期通畅率比较
血管成形组术后6个月内发生踝以上截肢1例,足趾截肢2例,肢体挽救率为95.52%(64/67);旁路移植组发生踝以上截肢4例,足趾截肢3例,肢体挽救率为89.55%(60/67),2组比较差异无统计学意义(χ2=1.729,P=0.189)。血管成形组靶血管一期通畅率为76.12%(51/67),旁路移植组靶血管一期通畅率为71.64%(48/67),2组比较差异无统计学意义(χ2=0.348,P=0.555)。
2.2 ABI、Rutherford分级评分比较
2组ABI、Rutherford分级评分球形检验(Mauchly’s Test of Sphericity)结果显示P<0.05,不符合Huynh-Feldt条件。经进一步重复测量数据方差分析结果显示,以时间因素为作用主效应差异有统计学意义(P<0.05),见表2。由此可见,2组ABI、Rutherford分级评分有随时间变化而改变的趋势。重复测量数据方差分析后多重比较结果显示,术前2组ABI、Rutherford分级评分比较差异无统计学意义(P>0.05);术后7 d、6个月2组ABI均较术前明显升高(P<0.05),但组间比较差异无统计学意义(P>0.05);术后7 d、6个月2组Rutherford分级评分均较术前明显降低(P<0.05),但组间比较差异无统计学意义(P>0.05),见表3、4。
2.3 并发症比较
2组均未出现死亡病例。血管成形组1例发生扩张部位夹层,2例出现穿刺部位血肿,并发症发生率为4.48%(3/67);旁路移植组3例出现急性冠脉综合征,2例出现伤口愈合不良,6例出现桥血管急性血栓,并发症发生率为16.42%(11/67),血管成形组并发症发生率明显低于旁路移植组(χ2=5.105,P=0.024)。
表2 不同时间点ABI、Rutherford分级评分比较
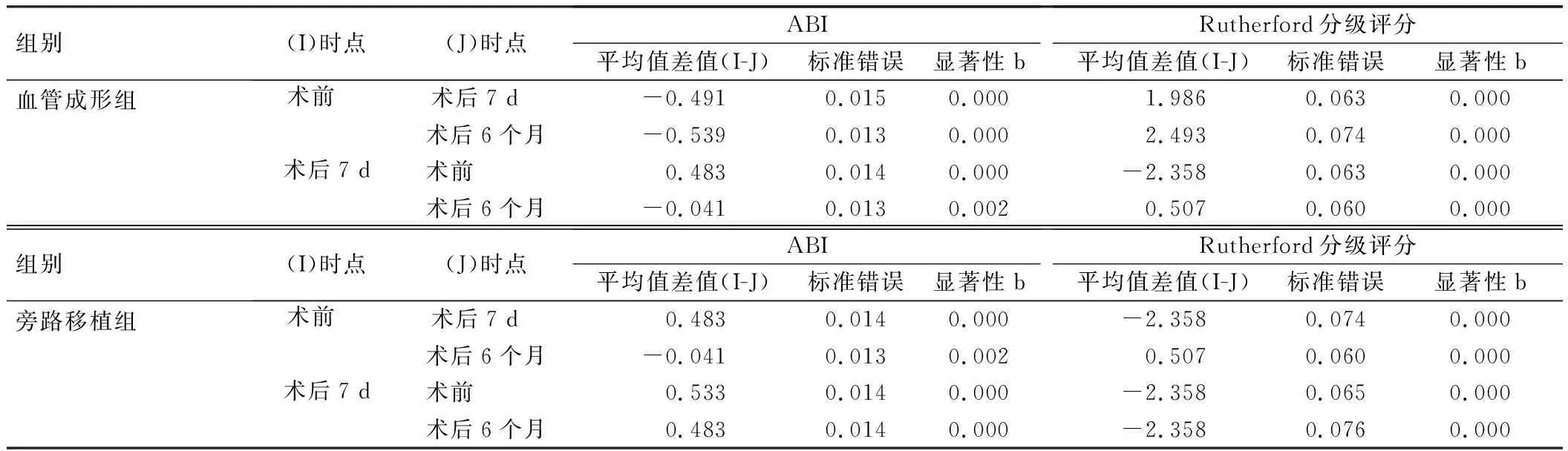
表3 不同时间点ABI、Rutherford分级评分成对比较结果
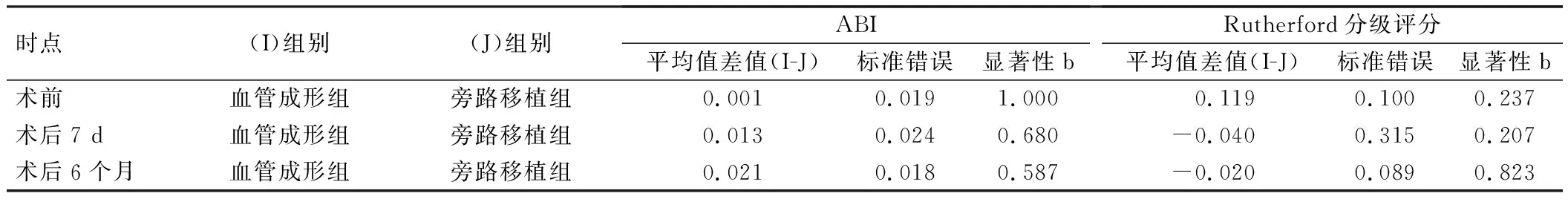
表4 组间ABI成对比较结果
3 讨论
膝下动脉闭塞性病变常见于ASO、血栓闭塞性脉管炎患者,患者多数缺乏远端流出道[8-9]。由于膝下动脉血管管径较细,动脉压较低,手术过程中处理更为困难,其治疗效果较差[10-11]。近年来,腔内治疗成为挽救膝下动脉闭塞性病变患者(尤其重症肢体缺血患者)肢体功能的重要方法。膝下动脉病变患者多数膝上动脉也发生病变,因而也缺乏近端流入道,因此需要同时对流入道的闭塞或狭窄问题进行处理,才能保障远端灌注,改善侧支循环效果,延缓再度闭塞的时间,从而提高肢体挽救率[12-13]。下肢静脉旁路移植术是解除膝下动脉闭塞性病变的传统经典外科手术,可有效改善患者血运功能,其通过一侧的髂动脉系统可保证患者双侧下肢有足够的血流供应,最终达到促进血运重建的目的。对于有较好静脉条件且股腘动脉发生长段闭塞的患者,可采用倒置大隐静脉旁路移植手术,但对于肢体静脉口径及长度不合适的患者,一般采用直径6 mm的人工血管,在远端吻合口的位置进行静脉袖状成形,使之与膝下动脉的口径相匹配,从而避免因口径不一致而导致的顺应性和涡流降低[14-15]。对于腘动脉段有“孤岛”,或者下肢动脉发生长段闭塞的患者,需要进行动脉序贯搭桥,以解决大隐静脉长度有限的问题,同时腘动脉吻合口还可以增加桥血管的通畅度以及局部侧支循环的灌注压力[16]。然而,旁路移植术吻合技术缺陷、流出道选择不当以及患者基础病变较多等因素会导致血管再狭窄、远端吻合口受累等发生率明显升高,术后患者恢复较慢,其临床效果有限。
随着外科医疗技术不断发展,多数患者改行血管成形术治疗膝下动脉闭塞性病变,但针对腔内血管成形术与下肢动脉旁路移植术疗效的相关论证研究相对较少,尤其缺乏术后并发症的进一步佐证。本研究中,腔内血管成形术采用0.035英寸超滑导丝以及4F椎动脉导管,通过路径图的引导,利用导丝成袢技术缓慢通过病变段,从而对闭塞血管进行扩张,相对于旁路移植术创伤更小,而通过药物球囊对患肢动脉进行扩张,既可以重建下肢远端组织血供,又可以减轻疼痛,并减少并发症发生[17-18];同时,腔内血管成形术能够给予患肢更多时间重建侧支循环,并且还能缓解静息痛,促进溃疡愈合。因此,与旁路移植术相比,腔内血管成形术能进一步提高血管通畅率及肢体挽救率。本研究中2组肢体挽救率和靶血管一期通畅率均无统计学差异,该结果也进一步说明腔内血管成形术和下肢动脉旁路移植术均可有效挽救肢体功能,提高靶血管一期通畅率,2种术式效果相当,这与杨心蕊等[19]的研究结果相似。
ABI检测具有无创、易操作、及时性和准确性高等特点,因此可作为评估ASO病情严重程度及预后的重要指标,Rutherford分级则是根据患者临床症状进行评估[20-21]。本研究结果显示,术后7 d、6个月2组ABI、Rutherford分级评分与术前比较均有统计学差异,但同一时间点2组间比较差异无统计学意义,与王炜等[22]的研究结果相似。另外本研究结果还显示,血管成形组并发症发生率明显低于旁路移植组,这可能是因为旁路移植术创面较大,再加上重建血运会直接影响缺血性溃疡愈合,故下肢动脉旁路移植术并发症较多。但腔内血管成形术也存在入路部位血肿、扩张部位夹层等并发症。为减少腔内血管成形术入路部位血肿、扩张部位夹层的发生,本研究建议:手术前应充分进行影像学评估,并采用同侧顺行穿刺;同时,选择的球囊直径不能超过自身血管直径,并且由远到近,以帮助球囊顺利通过;球囊扩张的时间可适当延长120~180 s,以降低血管壁回缩或者夹层的发生率。
尽管腔内血管成形术的疗效与下肢动脉旁路移植术在短期内相当,且具有更低的并发症发生率,但在临床实际应用中,腔内血管成形术仍需注意以下几点:①受膝下动脉管径较小影响,在导管通过病变部位时要尤其注意操作技巧,仔细谨慎地逐步前行,切忌力度过大;②术前应充分了解患者病变部位、病变程度,并选择合适的导管、导丝、球囊,球囊置入后应一次成形,避免分段扩张。
综上所述,腔内血管成形术治疗膝下动脉闭塞性病变,其肢体挽救率、靶血管一期通畅率与下肢动脉旁路移植术相当,均可改善患者的ABI、Rutherford分级,但腔内血管成形术并发症相对较少。本研究存在以下不足之处:①因本研究分组采用倾向评分匹配处理样本,虽能一定程度上减少临床混杂因素及选择性偏倚,但在临床实际中影响因素众多,且本研究仅纳入11项变量,仍可能无法完全排除其他混杂因素的影响。②本研究未收集到患者应用不同术式的远期随访资料,且未就不同病变程度或伴钙化斑块的患者做分层研究,这些都需要后续进行严谨的大样本、多中心研究。③本研究是回顾性分析,虽然2组的纳入标准保持同质性,但仍存在信息偏倚和选择偏倚,不及前瞻性研究更有说服力,仍需进行多中心的前瞻性大样本研究进一步验证。