恶性胰腺导管内乳头状粘液性肿瘤临床及影像学特征分析
2021-03-19丁聪王霞张筱凤
丁聪 王霞 张筱凤 *
胰腺导管内乳头状粘液性肿瘤(IPMN)是由胰腺导管内产黏蛋白的上皮细胞呈乳头状增生形成的肿瘤,由于产生粘液,受累胰管梗阻,呈囊状扩张,可并发急慢性胰腺炎。IPMN 具有经典的腺瘤-腺癌逐级发展过程(低度异性增生-中度异型增生-重度异型增生-浸润性癌),根据病变发生部位可分为主胰管型、分支胰管型和混合型。本研究回顾性分析2015 年1 月至2019年12 月本院收治的7 例恶性IPMN 患者临床及影像学特征,以期提高对该疾病的认识,准确诊断IPMN 良恶性,更好的为临床提供最佳治疗方案。
1 资料与方法
1.1 一般资料 收集7 例IPMN 患者的临床资料,男5例,女2 例;年龄58~82 岁,平均73 岁。
1.2 观察指标 (1)临床特征:性别、年龄、血清CA199 水平、血清CEA 水平、临床表现、合并急慢性胰腺炎、合并糖尿病。(2)影像学特征:病灶部位、囊内壁结节、CT 表现强化成分、病灶大小、主胰管直径、主胰管直径突然改变伴远端胰腺萎缩、胰周淋巴结肿大。主胰管直径取最大径,肿瘤大小取肿瘤长短径平均值。2012 年福冈指南[1]提出IPMN 恶变的“高风险特征”(强化的实性囊内壁结节、主胰管直径≥10 mm)及“令人担忧特征”(病灶≥30 mm,增厚强化的囊壁,非强化的壁结节,主胰管直径5~9 mm,主胰管直径突然改变伴远端胰腺萎缩、胰周淋巴结肿大)。
2 结果
最常见症状为腹痛4 例。1 例伴胆总管结石出现黄疸,1 例因囊肿压迫胆总管出现黄疸伴发热。7 例患者入院均无急性胰腺炎,1 例伴慢性胰腺炎(CT 见胰腺萎缩钙化伴胰管结石形成),CA199>37 U/ml 3 例(42.9%),CEA>5 ng/ml 3 例(42.9%);其中4 例外科手术切除患者,术后CA199、CEA 均下降,CEA 降至正常范围。恶性IPMN 临床特征见表1。
患者行腹部增强CT 及超声内镜检查,均位于胰腺头部,均未见肿大淋巴结节,2 例超声内镜见胶冻样粘液自膨大十二指肠乳头流出。主胰管型4 例,混合型2 例,分支胰管型1 例;发现强化实性囊内壁结节2例(28.6%),主胰管直径>10 mm 4 例(57.1%),病灶≥30 mm 4 例(57.1%),增厚强化囊壁3 例(42.9%),非强化的壁结节3 例(42.9%),主胰管直径5~9 mm 2例(28.6%),主胰管直径突然改变伴远端胰腺萎缩2 例(28.6%),无胰周淋巴结肿大;恶性IPMN 满足:“高风险特征”≥1 项或“令人担忧特征”≥2 项。恶性IPMN 影像学特征见表2。随访1~55 个月,死亡2 例,存活5 例。外科手术4 例患者,1 例因术后出现腹腔感染死亡,余3 例随访至今无肿瘤复发。
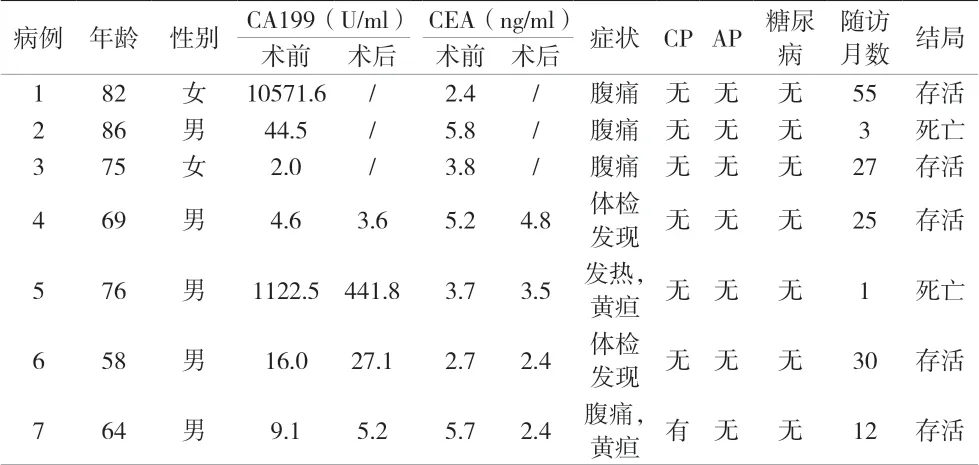
表1 恶性IPMN临床特征
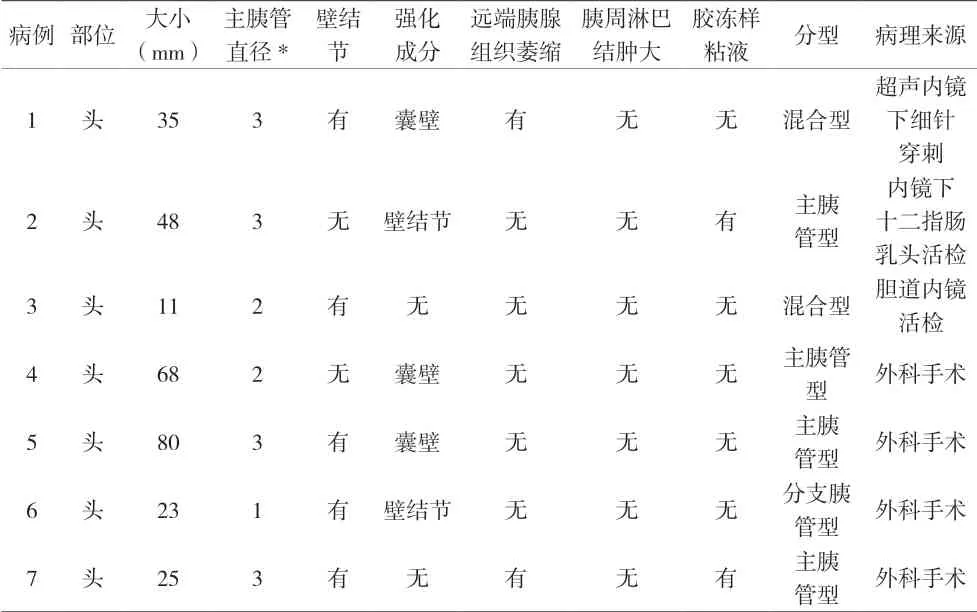
表2 恶性IPMN影像学特征
3 讨论
血清中CEA、CA19-9 与消化系统肿瘤密切相关,CA19-9 为胰腺癌中使用最广泛的“标准”血清肿 瘤 标 记物[2]。CIPRANI 等[3]分 析594 例IPMN 指出72%恶性IPMN 中CA19-9 升高,C19-9 升高不仅提示恶性可能,而且患者预后较CA19-9 不升高者预后较差。既往文献报道CA19-9 恶性IPMN-P 敏感性、特 异 性 为34.2%~40%,89%~92.4%[3-4];CEA 升 高诊断恶性IPMN-P 敏感性、特异性为6.1%~40%、92%~96.4%[4-6];CEA、CA19-9 诊断恶性IPMN 敏感性低而特异性可,故对于临床怀疑恶性IPMN 而CA19-9或CEA 正常患者诊断价值有限。本组CA199、CEA 升高比例均为42.9%;其中4 例外科手术切除患者,术后CA199、CEA 均下降,并且CEA 降至正常范围,动态监测对术后随访有指导意义。内镜下仅2 例见胶冻样粘液自膨大十二指肠乳头流出,可能与病灶位于胰腺头部而粘液引流通畅或粘液分泌较少有关。胰头部为IPMN 好发部位,本组7 例恶性IPMN 均位于胰头部。常见提示恶性影像学特征有:(1)囊内壁结节:有报道[7]表示恶性IPMN 70%在壁结节中检测到恶性细胞,另外30%在壁结节周边组织中发现恶性细胞。壁结节大小、是否强化均与恶性相关,2012 年福冈[1]指南未涉及结节大小,2017 年福冈[8]指南指出结节>5 mm 提示恶性。(2)主胰管直径:直径≥10 mm 需要考虑恶性[1,9]。(3)囊肿大小:目前与恶性相关性最具有争议的特征,一般认为病灶≥30 mm 恶性风险增大[1,9]。
2012 年福冈[1]指南提出IPMN 恶变的“高风险特征”(强化实性囊内壁结节、主胰管直径≥10 mm)及“令人担忧特征”(病灶≥30 mm,增厚强化囊壁,非强化的壁结节,主胰管直径5~9 mm,主胰管直径突然改变伴远端胰腺萎缩、淋巴结肿大)。上述“高风险特征”、“令人担忧特征”均涉及主胰管直径,大批良性主胰管型IPMN 按照该指南则具有了“高风险特征”或“令人担忧特征”;换而言之,2012 年指南主胰管型IPMN 诊断特异性低于分支胰管型IPMN。SHIMIZU 等[10]综合分析自2012 年福冈指南颁布后的9 篇研究共1510 例手术切除分支胰管型IPMN 表明恶性IPMN 仅27%,“高风险特征”、“令人担忧特征”诊断为恶性阳性预计值29%~52%,阴性预计值82%~100%;大部分患者接受了本该可以避免的手术治疗。本研究中,主胰管直径≥10 mm、病灶≥30 mm 符合率最高,达57.1%;增厚强化囊壁及非强化的壁结节其次,为42.9%;强化囊内壁结节、主胰管5~9 mm、主胰管直径突然改变伴远端胰腺萎缩符合率为28.6%,所有病灶均未见淋巴结肿大。根据上述表格可发现恶性IPMN 均满足≥1 项“高风险特征”或≥2 项“令人担忧特征”。
综上所述,恶性IPMN 好发于老年患者,胰头部多见,常有临床表现,腹痛最常见。增强CT、超声内镜等影像学检查,如发现“高风险特征”或≥2 项“令人担忧特征”,需要高度怀疑恶性可能。目前临床诊断IPMN 良恶性主要综合多种影像学检查及临床特征,诊断准确率仍有待提高。
