医疗失效模式与效应分析在新生儿肠外营养液配置中的应用
2021-03-08乔伟立刘晓英魏海田于江州王运芳苏治国青岛大学附属医院药学部山东青岛266555
乔伟立,刘晓英,魏海田,于江州,王运芳,苏治国(青岛大学附属医院药学部,山东 青岛 266555)
新生儿肠外营养(parenteral nutrition,PN)是新生儿不能或不耐受肠道喂养时,完全或部分由静脉供给热量、液体、蛋白质、碳水化合物、脂肪、维生素和矿物质等来满足机体代谢及生长发育需要的营养支持方式[1]。PN 对于早产儿尤其极低出生体质量儿和某些新生儿危重症如先天腹裂、短肠综合征、坏死性小肠结肠炎、严重肠梗阻、肠衰竭等通常是救命的治疗[2]。新生儿PN 配置步骤繁琐,加药种类繁多,且单品种药品的用量各不相同,加药调配难度较大,易出现配置过程的污染与差错发生,造成新生儿院内感染,甚至危及患儿生命,因此重视新生儿PN 的安全配置具有重要意义[3]。医疗失效模式与效应分析(healthcare failure mode and effect analysis,HFMEA)作为一种风险管理工具,强调事前预防,前瞻性地发现医疗流程中潜在漏洞,量化潜在的风险,使复杂的医疗风险可分级,在环节管理过程中抓住重点及关键点,明确目标持续改进,从而降低医疗环节风险,提高患者的安全性[4]。HFMEA 模式在静脉用药风险管理中报道较少[5-6],本研究的目的是通过HFMEA 识别新生儿PN 液配置过程中可能存在的失效模式及造成失效的可能原因,针对高风险项目,提出并实施改善对策,评估改善效果,从而为新生儿PN规范化配置提供理论依据。
1 一般资料
以2018年6-12月为对照组,2019年1-6月为研究组,统计本院静脉用药调配中心(PIVAS)新生儿PN 液配置的总量及差错登记本记录的配置差错数量,计算配置差错率。HFMEA实施前后PIVAS 工作人员无变动,配置的药物类别相同,具有可比性。
2 研究方法
借鉴HFMEA 管理模式对新生儿PN 液的配置进行前瞻性风险评估,HFMEA 的核心是预测各种可能的风险,并分析寻找解决的办法,以降低或消除这些风险,主要包括5 个核心步骤:确定主题、组建团队、绘制流程图、进行危害分析、制订并执行改善措施[7-8]。
2.1 确定主题
运用HFMEA 提高新生儿PN 液的配置质量,降低各环节的差错发生率。
2.2 组建团队
根据研究主题确定研究小组成员,包括PIVAS 审方药师3 名、调配药师和护士6 名、复核人员1 名。项目组成员统一接受HFMEA 的系统培训,掌握其管理流程和评估分析方法,进行新生儿PN 液配置差错的质控记录,对各环节进行风险评估,提出改善措施,执行持续改进方案,追踪改进效果。
2.3 绘制工作流程
新生儿PN 调配的工作流程包括医嘱审核、输液标签打印、排药、混合调配、复核、打包等6 个环节,其中医嘱审核、混合调配和复核为关键环节(见图1)。
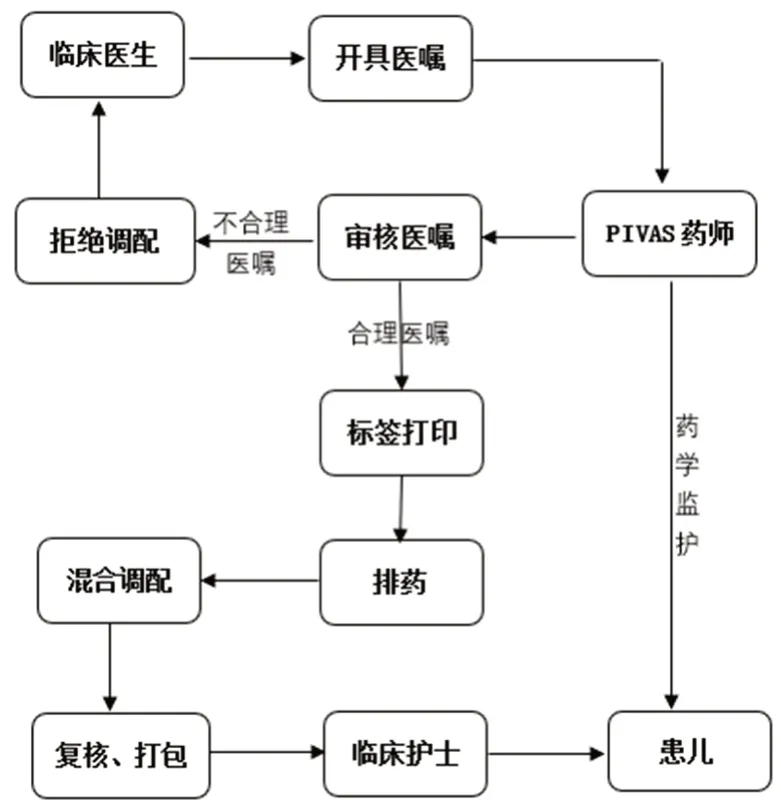
图1 新生儿肠外营养调配流程图Fig 1 Preparation of neonatal parenteral nutrition solution
2.4 风险识别及评分
项目小组成员根据“头脑风暴法”,运用HFMEA 列出新生儿营养液配置环节可能出现的失效模式,并对其进行风险评估,确定每个因素的风险优先指数(risk priority number,RPN)。RPN 是定量确定危害性的一种方法,通过分析系统,估算失效时的严重程度(severity,S)、发生频度(frequency of occurrence,O)和可探测度(likelihood of detection,D),RPN =O×D×S,其中S、O 和D 的各项评分为1 ~5 分,RPN 值为1 ~125 分[9-10]。根 据PIVAS 实际工作情况,HFMEA 管理小组进行评分,取各小组成员平均值为最终RPN 值,见表1。按表2风险优先指数的评估方案[9],对各失效模式的RPN 值进行评估。RPN值越大表明安全隐患越大,需采取优先改进措施。

表1 新生儿营养液配置环节失效模式及RPN 评分Tab 1 Failure mode of neonatal parenteral nutrition solution preparation and RPN scores
2.5 制订改进措施
根据得出的新生儿PN 配置环节存在的风险点及失效模式,分析讨论,综合项目小组各成员的建议,制订改进措施,见表3。

表2 风险优先指数的评估方案[9]Tab 2 Risk priority index assessment program[9]

表3 新生儿营养液配置环节失效模式及改进措施Tab 3 Failure mode and improvement measures in neonatal parenteral nutrition solution preparation
2.6 统计学处理
比较HFMEA 实施前(2018年6-12月)与实施后(2019年1-6月)各失效模式的RPN 值的变化;依据差错登记本,比较实施前后新生儿PN 液配置各环节的差错发生率,评价HFMEA的作用效果,并将结果采用SPSS 17.0 软件进行统计学处理,采用χ2检验,P<0.05 为差异有统计学意义。
3 结果
结果显示HFMEA 实施后,失效模式的RPN 值下降,下降幅度达71.25%,结果见表4;新生儿PN配置各环节的差错发生率明显降低(P<0.05),见表5。PIVAS 新生儿PN 配置的差错发生率得到了有效的控制。
4 讨论
4.1 HFMEA 在新生儿PN 液配置中的重要性
新生儿PN 液体积小,成分复杂,多种元素共存于有限的体积中,容易出现溶解度和稳定性问题;且单种药品用量小,对营养液的加药剂量的准确性无法有效监管,复核时无可衡量的放行标准,管理难度大[11]。加之新生儿脏器发育尚不完善,对许多药物极为敏感[12],营养液的用药错误可能对其生命安全造成重大影响。以事后纠正为安全控制将无法弥补这一影响,因此引入风险管理中的HFMEA 法,前瞻性分析,将安全管理工作前移,发现营养液配置过程中的潜在安全隐患,事前预防,避免差错[13]。通过RPN 值的计算,可将安全隐患显性量化[14],确定了新生儿PN 配置的高风险环节,分别为医嘱审核、混合调配和复核,及时采取有效措施进行解决,降低了差错发生率。此外,HFMEA 的应用可检视现有的质量管理制度,通过对PIVAS 流程中的风险识别和评估,抓住重点及关键流程进行风险应对与监控,持续改进提高工作质量[4]。
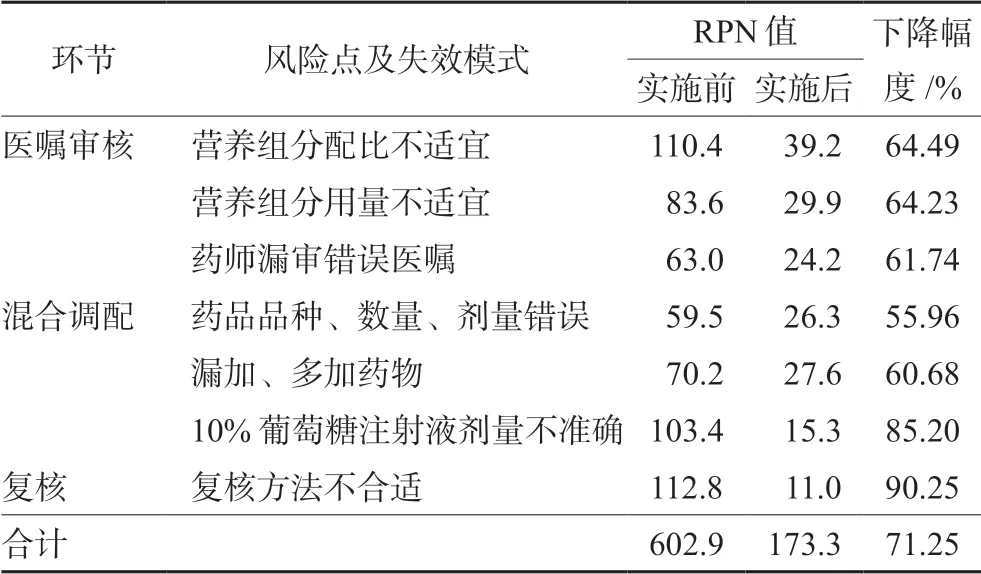
表4 HFMEA 实施前后RPN 值比较Tab 4 RPN value before and after the HFMEA implementation

表5 HFMEA 实施前后配置差错发生率比较Tab 5 Error rate before and after the HFMEA implementation
4.2 HFMEA 提高了新生儿PN 液的配置质量
多项研究表明新生儿PN 的处方存在组分不当的情况,如葡萄糖和氨基酸浓度不适宜,电解质浓度偏高,热氮比、糖脂比低等处方配比不合理等,不仅降低新生儿营养支持的治疗效果,还会影响PN 的稳定性而产生不良反应,造成安全隐患[1-2]。因此新生儿PN 中各种营养成分的剂量、配比是PIVAS 药师需要干预的重点。本中心集中分析了1843 张新生儿营养液处方,明确了各组分配比存在的问题,临床营养药师参与临床查房,讨论营养用药方案,深入调研问题医嘱产生的原因[2]。加强对新生儿PN 相关知识进行培训,按照营养支持相关指南总结制订了PN 使用规范流程及典型病例标准处方,供医师和审方药师参考,且制订了PN 营养组分含量的计算公式,对营养组分逐项计算明确其配比的合理性。RPN 值从改善前的110.4 下降到39.2,下降幅度为64.49%,从源头上保证新生儿PN 处方的合理性。
本院调查发现新生儿营养液的体积在33.8 ~335.5 mL[2],任何一组分用量不准确都会对营养液的质量造成很大影响。因此混合调配过程中,规范了药物的摆药和加药顺序,严格执行双人核对,对于小剂量药品合理拼用的情况进行摆药和加药的方法管理[15],做好节余药品的清点和记录,明显降低了混合调配的RPN 值和差错发生率(P<0.05)。目前无现成的新生儿PN 配置袋,液体存在装量差异,将不整溶媒抽弃易致溶媒剂量不准确,因此本中心规定将250 mL 或500 mL的输液软袋排空后作为PN 配置袋,按输液标签抽取规定量的10%葡萄糖注射液置于配置袋中,其余组分按处方剂量精确加入,最后采用称重法[11]复核新生儿营养液剂量的准确性。称重法将营养液的体积质量进行转换,误差小,可行性高,能有效拦截配置误差较大的PN 成品,将复核错误率减少至0,同时也提高了配置新生儿营养液的操作精确度,保证了患儿的用药精准、安全。
本院PIVAS 采用HFMEA 对新生儿营养液的配置实施风险管理,有效识别了营养液配置过程中的风险环节,从医嘱审核、混合调配和复核方面入手,对各项工作流程进行改进,使得新生儿PN 液配置正确率得到明显提高,降低了临床的输液风险,提高了工作质量,保证了患儿的用药安全。
